Сучасним породіллям пощастило більше, ніж їх мамам і бабусям. Медицина готова запропонувати їм дієві способи зменшення родового болю. До одного з таких способів відноситься епідуральна анестезія, яка досить широко застосовується як при фізіологічних пологах, так і при проведенні хірургічних пологів.
У цій статті мова піде про те, як роблять подібне знеболення, які його переваги і недоліки і може воно мати негативні наслідки.
Що це таке?
Перидуральна або епідуральна анестезія – метод щадного наркозу. Для того щоб полегшити біль, пацієнтку не потрібно занурювати в медикаментозний сон повністю. Жінка залишається у свідомості, але епідуральний укол в хребет позбавляє повністю або частково її сприйнятливості в деяких ділянках тіла.
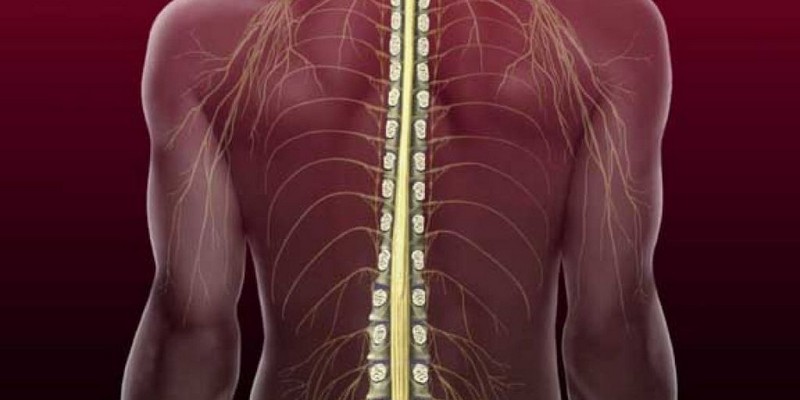
Хребет є частиною центральної нервової системи, в ньому розташовані численні закінчення нервових відростків, які відправляють імпульсні сигнали в головний мозок. Так передається сигнал про біль. Центр болі в корі мозку приймає його, аналізує, і людина починає відчувати біль.
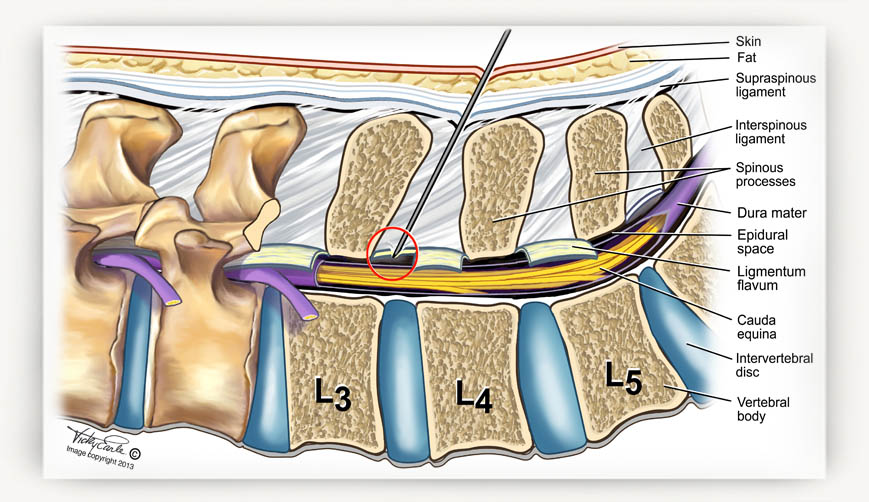
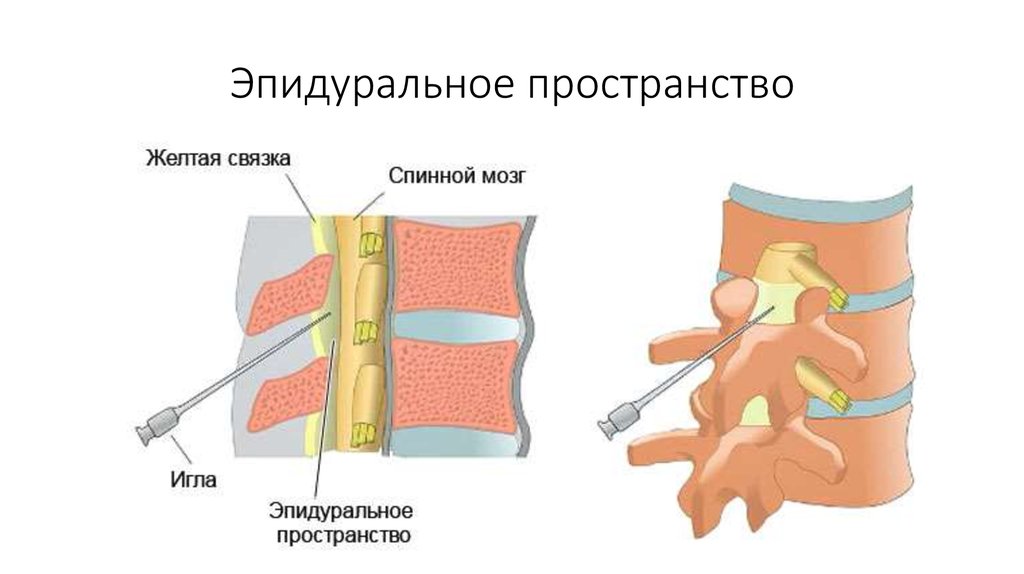
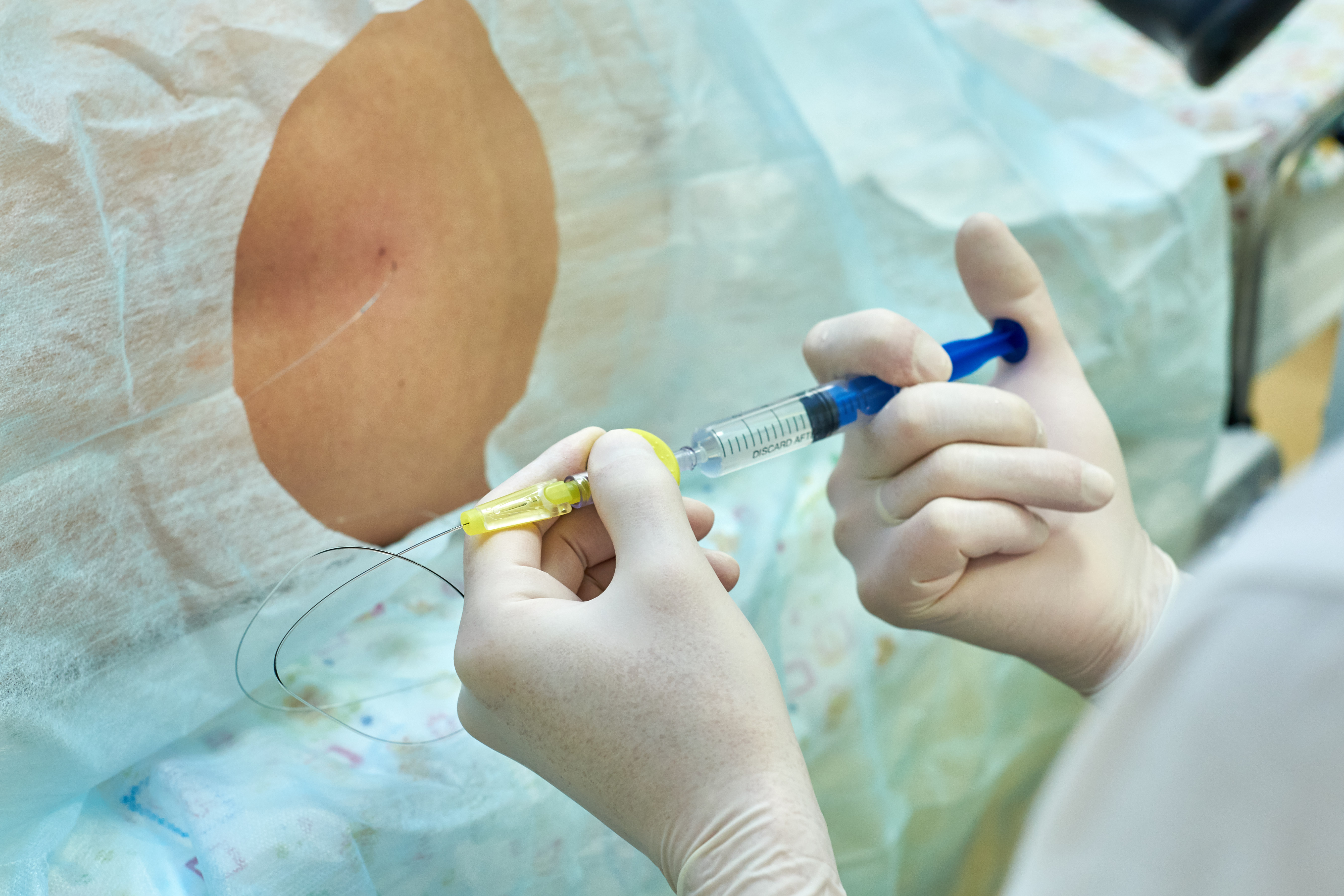
Техніка епідурального наркозу полягає в тому, що саме в хребет, а точніше, в його епідуральний простір, за допомогою довгої люмбальної голки і катетера вводяться лікарські препарати, які блокують відправку больового імпульсу. В результаті головний мозок просто не приймає і не розуміє сигналів від певних нервових закінчень. Для знеболення різних частин тіла ліки вводять у різні ділянки хребетного стовпа.
В пологах та при хірургічному розродженні є необхідність позбавити чутливості нижню частину тіла, а тому укол роблять в поперековий відділ хребта.
Корінці нервів омиваються лікарським засобом – анестетиком, введеним через катетер, їх чутливість тимчасово притупляється або зникає зовсім. При природних пологах препарати і дозування використовуються інші, ніж при кесаревому розтині. Жінка, яка народжує сама, таким чином отримує можливість легше пережити родові болі, але повного зниження чутливості не відбувається, вона відчуває нижню частину тіла.
При кесаревому розтині є потреба у більш тривалому і більш глибокому знеболюванні, тому вводять не тільки анальгетики, як у першому випадку, але і кетамін.
Препарати, які використовують для епідурального наркозу, проходять особливу специфічну очищення, отримані розчини призначені тільки для спинномозкового або епідурального застосування. Який препарат ввести і в якій кількості, знає анестезіолог. Він відштовхується не стільки від ваги жінки, скільки від її росту.
Прийнято на кожен сегмент хребетного стовпа, який потрібно знеболити, застосовувати до 2 мл ліки. Грає роль і загальний стан породіллі, її больовий поріг, індивідуальні особливості стану її здоров'я.
Плюси і мінуси
Аналгезія допомогою введення знеболювальних ліків в епідуральний простір сьогодні вважається досить безпечним методом, тому Моз вона рекомендована в якості рішення першої черги в ситуаціях, коли потрібно зробити місцеве знеболювання при пологах або більш глибоке знеболювання як альтернативу загального наркозу під час операції з розродження.
Всі «за» і «проти» цього виду зниження болю повинні враховувати два фахівця – лікар, який веде пологи або оперує і лікар-анестезіолог. Вони обов'язково враховують і побажання самої породіллі.
Так, жінка завжди може відмовитися від епідурального уколу в пологах або заявити про свою незгоду з таким способом наркозу перед кесаревим розтином. У цьому випадку будуть застосовуватися альтернативні методи, про які ми розповімо нижче.
Безсумнівний плюс перидурального знеболювання полягає в тому, що воно допомагає жінці легше пережити важкі хвилини. При кесаревому жінка зберігає ясність свідомості і може бачити, як малюк з'явиться на світ. Вихід з такої анестезії незрівнянно коротше і легше, ніж вихід із загального наркозу. Мінуси полягають у тому, що епідуральна анестезія може нанести шкоду.
Обтяжливі наслідки після застосування такого знеболювання у пологах можуть полягати в подовженні періоду пологів, послаблення переймів, що може бути небезпечно для дитини і матері.
Ускладнення, за статистикою, зустрічаються не так часто – приблизно в одному випадку на 50 тисяч пологів. Приблизно на 15-17% породіль перидуральна анестезія діє не так, як хотілося б – не вдається досягти потрібного ступеня знеболювання, а значить, сприйнятливість болю частково зберігається, що ускладнює роботу хірургів і акушерів.
Негативні наслідки може мати епідуральна анестезія для жінок, які мають проблеми з гемостазом. Порушення згортання крові може призвести до утворення гематом в області проколу з попаданням незначної кількості крові в спинномозкову рідину.
Якщо знеболювання проводить досвідчений лікар, хвилюватися не про що. Він без істотних труднощів зможе визначити точне місце проколу і швидкість введення ліків. Але недбалий і невмілий лікар може травмувати тверді спинномозкові оболонки, що загрожує витоками церебральної рідини, дисфункцією ЦНС. Якщо голка пройде глибше необхідного і травмує субарахноїдальний простір хребта, у жінки можуть з'явитися судоми, вона може втратити свідомість. У важких випадках настає параліч.
Після застосування такого методу зниження болю у жінок часто болить голова, і ці болі можуть зберігатися до декількох місяців. У більшості своїй вони проходять самостійно з часом.
Шкода для дитини від дії лікарських засобів майже рівнозначний з загальним наркозом. В деяких випадках існує ризик порушення серцебиття і виникнення кисневого голодування і респіраторної недостатності вже після того, як малюк народиться.
Всупереч розхожій народному думку про те, що таке знеболювання – серйозне навантаження на серце, медики стверджують, що серце і судини породіллі, якій ввели знеболююче засіб люмбальної пункцією, працюють нормально, стабільно.
У багатьох вагітних такий метод зниження больових відчуттів викликає страх. Психологічно важко прийняти сам факт уколу в хребет. Найскладніше тим, кому показані хірургічні пологи. Не кожна вагітна готова до того, щоб бачити всі етапи власної операції.
Кому протипоказано?
Ні однієї породіллі не можуть зробити епідуральну анестезію, якщо вона категорично заперечує проти цього. Тому головним протипоказанням вважається власне бажання пацієнтки. Якщо жінка вважає, що може впоратися з родовими переймами сама або воліє лягти на операційний стіл під загальним наркозом, їй потрібно лише підписати відповідний відмову.
Але є жінки, які хочуть, щоб їм допомогли саме таким способом. І ось тут можуть зустрітися певні перешкоди, які не дозволять лікарям зробити перидуральную анестезію. До абсолютних протипоказань відносять:
- незгода пацієнтки;
- наявність гнійного запального процесу, гнійників і гнійної висипки на спині в області пункції;
- коагулопатию (особливо на тлі важких форм гестозу).
Відносними протипоказаннями до епідуральної анестезії вважаються:
- захворювання нервової системи жінки, особливо пов'язані з порушеннями функцій хребта;
- татуювання у місці передбачуваної пункції;
- деформаційні зміни спини, травми хребта (при травмах в області поперекового відділу в уколі, швидше за все, буде відмовлено);
- геморагія (патологічні крововиливи в різних ділянках тіла);
- системний сепсис у породіллі;
- високий ризик дистрес-синдрому плода (при передчасних пологах, коли легенева тканина плоду не до кінця дозріла).
Відмовити за відносними показаннями можуть і жінкам з високим ступенем ожиріння. Не будуть робити епідуральну анестезію, якщо другі пологи протікають з рубцем на матці – знеболювання може зробити абсолютно непомітними симптоми розриву матки, якщо він відбудеться.
Не роблять таке знеболювання жінкам, у яких кровотеча, а також у разі, якщо пологи проходять на фоні зниження артеріального тиску, зневоднення.
Небезпечна перидуральна анестезія може бути і при гострій гіпоксії плода. Якщо в родовому процесі щось пішло не так, почалися ускладнення і інші заходи акушерського реагування не мали впливу, приймається рішення про проведення екстреної операції кесаревого розтину. У цьому випадку жінці роблять виключно загальний наркоз. Також загальний наркоз рекомендується в тому випадку, якщо потрібне додаткове хірургічне втручання, наприклад, видалення матки після кесаревого.
Жінкам з серцевою недостатністю та кардіостимуляторами таке знеболення можуть проводити виключно з дозволу кардіохірурга. Якщо такого фахівця немає і дозвіл отримано не було завчасно, введення знеболюючих засобів у хребет може бути відмовлено.
Альтернативи
Якщо жінці з якихось причин протипоказана перидуральна анестезія, це ще не означає, що вона змушена буде терпіти сильні болі. При проведенні штучних пологів (кесарський) жінці зроблять загальний наркоз, у якого протипоказання відсутні в принципі. При цьому внутрішньовенно буде введений анестетик, і після такого уколу пацієнтка просто засне. Вона не відчує, як анестезіолог введе в трахею трахеальную трубку і підключить її до апарату штучної вентиляції легенів.
Ступінь блокади больових відчуттів при такому методу дуже висока.
Спінальна анестезія, при якій введення лікарських засобів здійснюється на більш глибокий рівень – рівень субарахноїдального простору хребетного стовпа, в якості альтернативи розглянуто бути не може, оскільки для неї діє такий же перелік протипоказань.
Для зменшення больових відчуттів при фізіологічних пологах можуть бути використані внутрішньовенні ін'єкції системних знеболюючих препаратів.
При фізіологічних пологах
Спеціальної підготовки вимагає тільки епідуральна анестезія, яка запланована при кесаревому розтині. Це стандартна підготовка до операції та премедикація (заспокійливі і снодійні препарати напередодні планової операції). Якщо є необхідність зробити епідуральну анестезію в пологах, підготовки не потрібно.
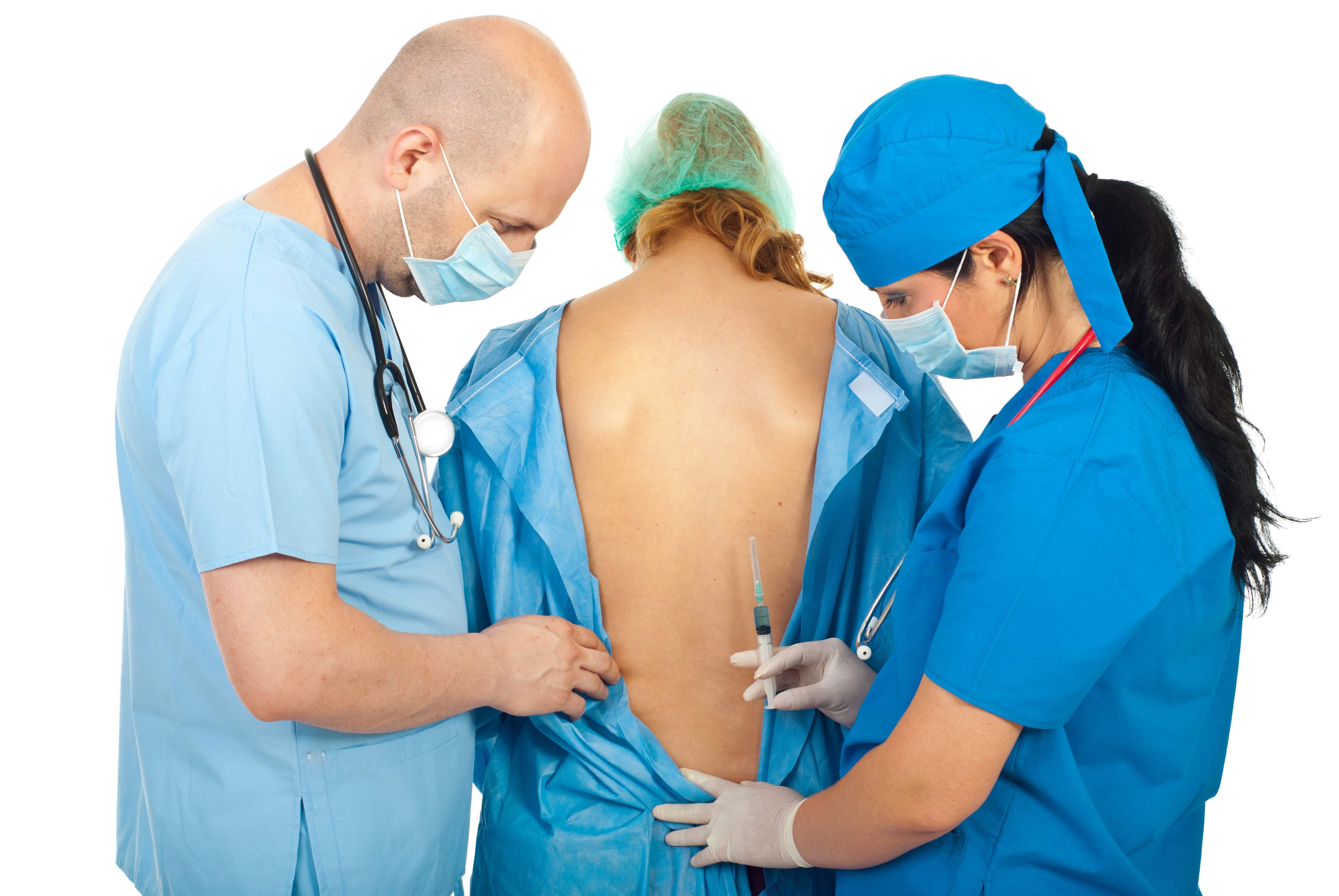
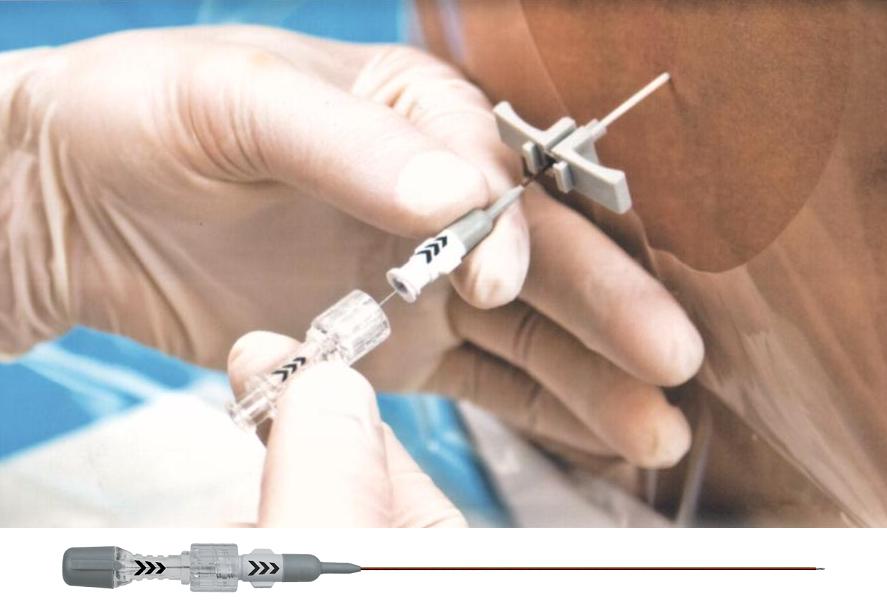
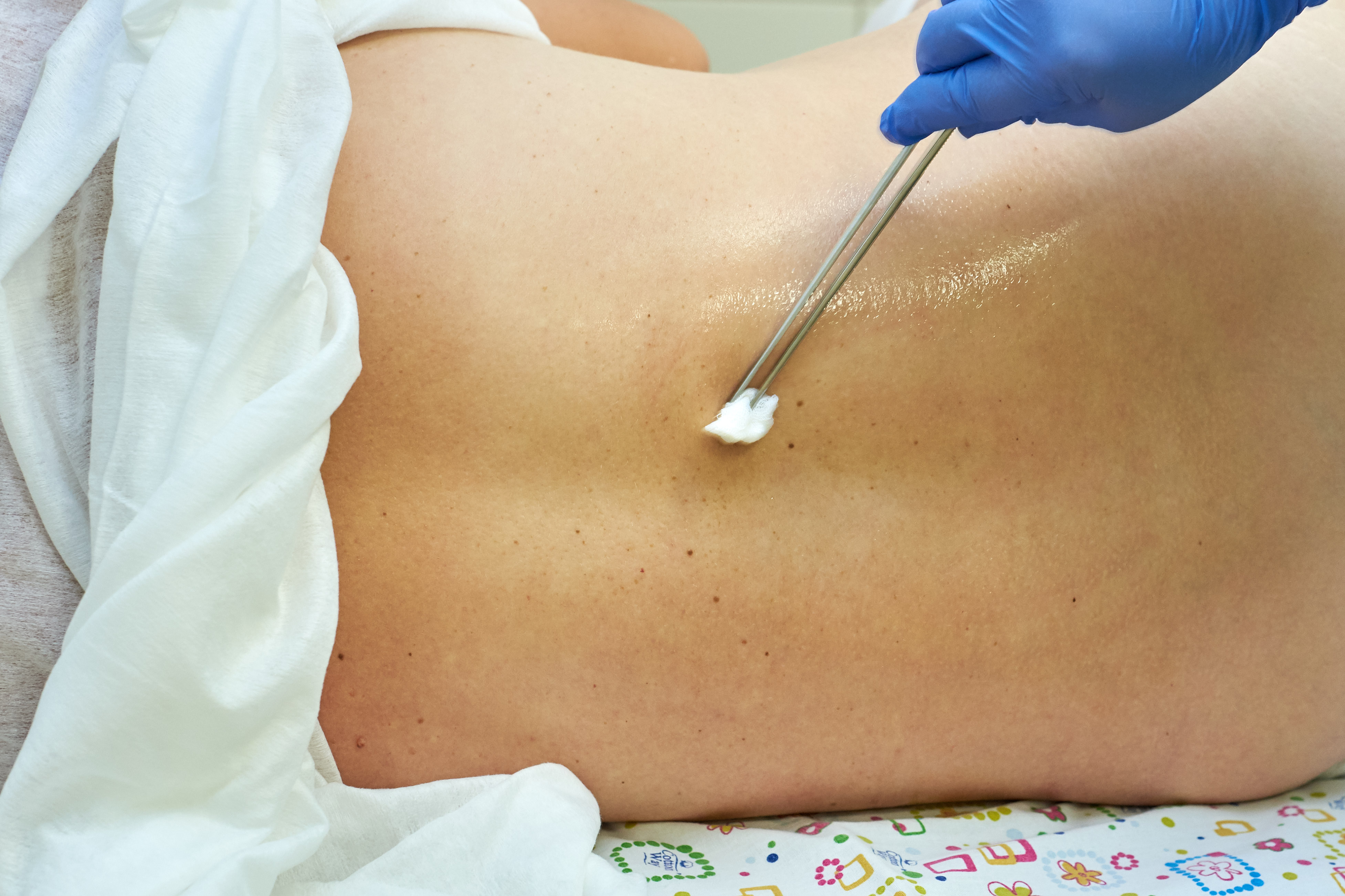
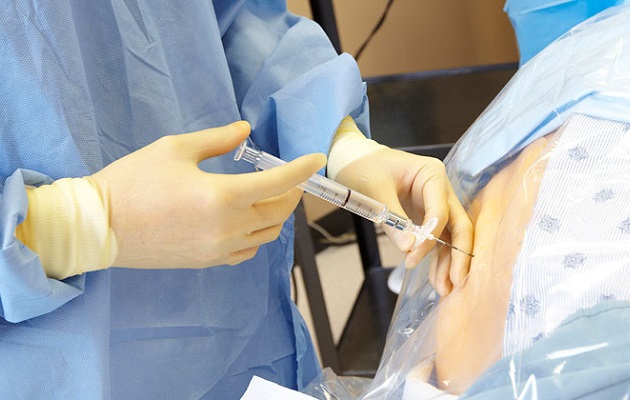
Жінку розміщують або в положенні лежачи на боці з приведеними ногами, або в положенні сидячи зі спиною, вигнутою дугою. Після цього лікар проводить асептичну обробку ділянки шкіри і приступає до визначення точки введення. Зазвичай для зменшення болю при переймах голку вводять між першим і другим поперековими хребцями. Голка розміром 16-18G вводиться в саггитальной площині.
Потрапивши в епідуральний простір, доктор відчує «провал» голки і відсутність опору при подальшому просуванні катетера. Після аспіраційної проби вводять першу тестову дозу препаратів (зазвичай використовують Лідокаїн» або «Бупівакаїн»). Катетер залишається в місці пункції. При необхідності через нього може бути додано ліки, якщо жінка почне знову відчувати біль. Тому лежати на спині вона не може. Сутички будуть протікати в положенні лежачи на правому або лівому боці, змінювати бік потрібно кожну годину.
Діяти знеболювання починає через 15-20 хвилин після введення препарату. Тривалість знеболювання може бути різною, вона залежить від дозування. Часто під час природних пологів лікарі застосовують техніку, при якій пацієнтка сама регулює дозування – при появі болю вона дає про це знати анестезіологу, який вводить «добавку» на вимогу.
Найбільш бажаною вважається епідуральна анестезія, яку вводять при передчасних пологах, якщо стан дитини стабільно. Вона дозволяє породіллі розслабитися і процес пологів йде швидше. При перших пологах, коли болю сильніше і тривалість процесу довше, також досить часто виникає потреба в розслабленні із застосуванням перидуральною анестезії.
Регіонарна анестезія допомагає і при дискоординації пологової діяльності, при різкому підвищенні тиску у жінки, при пологах, якщо малюк великий або гігантський або при пологах двійні. Складні і затяжні пологи також рідко обходяться без такої аналгезії, вона дає розслаблення, а це допомагає розкриттю шийки матки.
При настанні етапу потуг зазвичай не призначають епідуральну анестезію. Основне її завдання – сприяти розкриттю шийки, а коли почалися потуги, в цьому вже немає необхідності – шийка повністю розкрита. До того ж жінка повинна тужитися і діяти в тісному тандемі з акушером, щоб малюк народився швидше і без негативних наслідків для здоров'я самої породіллі і дитини.
При кесаревому розтині
Середня тривалість операції розродження – 25-45 хвилин. Сам факт застосування перидурального знеболювання зробить операцію трохи більш тривалою – на тривалість латентного періоду, поки не подіє анестезія (15-20 хвилин).
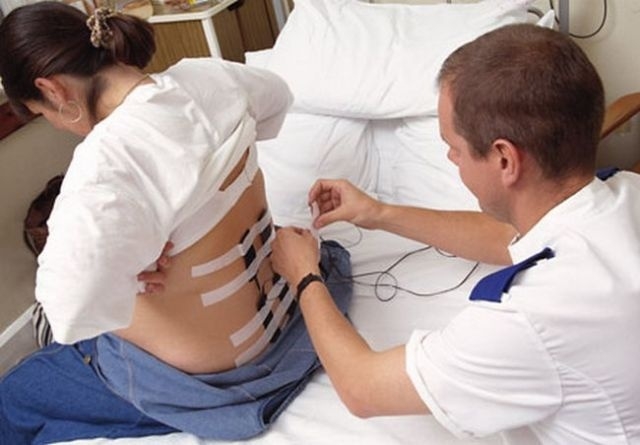
Оскільки для хірургічних пологів потрібно більш глибоке зниження чутливості, перед тим, як вести наркозом, анестезіолог повинен бути впевнений, що його пацієнтка почуває себе добре. Жінці вимірюють тиск і частоту серцевих скорочень. Спеціальну манжету, яка буде в режимі реального часу безперервно вимірювати тиск і видавати дані на монітор, закріплюють на руці.
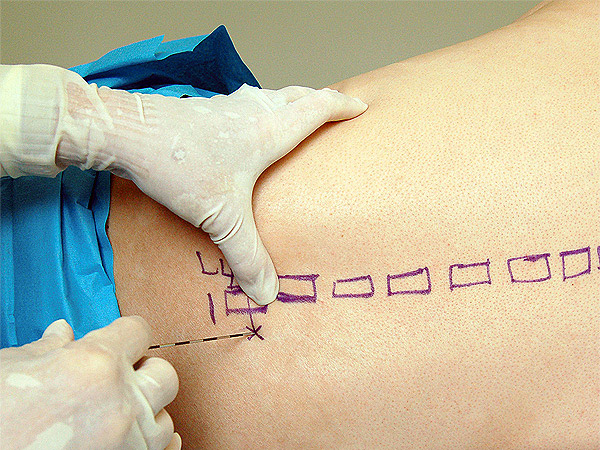
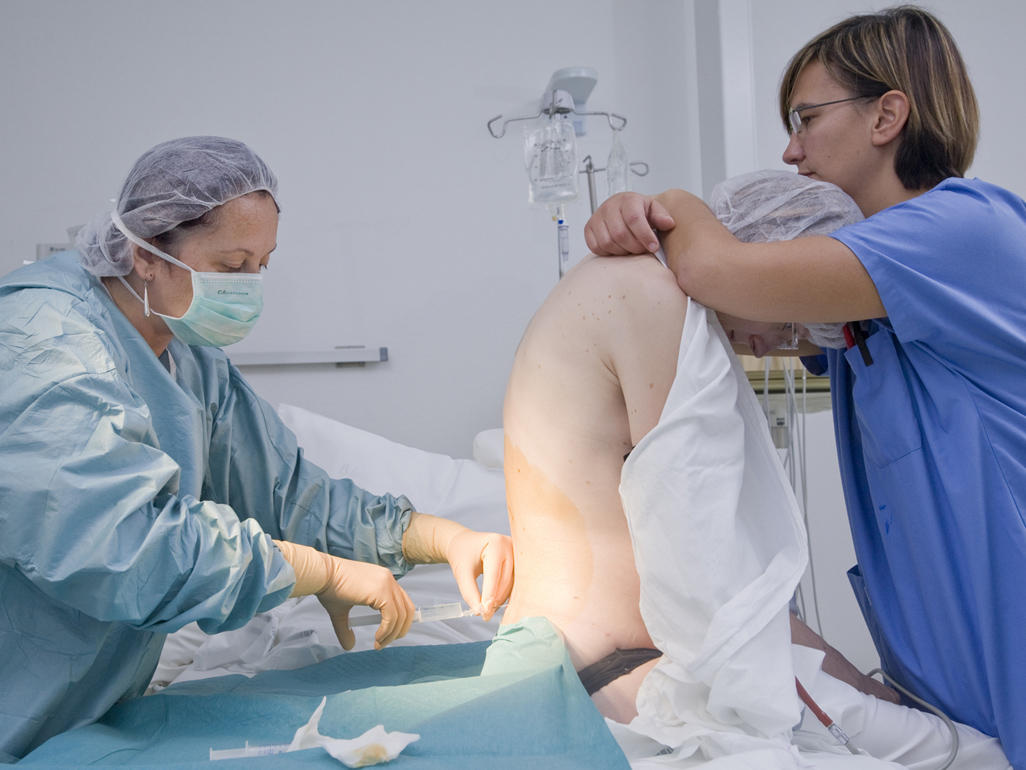
Положення тіла при введенні інструментів в хребет буде таким же, як і при пологах – породілля буде або сидіти або лежати на боці. Прямо на шкірі спини лікар робить розмітку олівцем. Хребці, між якими повинні ввести голку для знеболювання хірургічних пологів, знаходяться в діапазоні між 2 і 5 поперековими хребцями. Найбільш прийнятне місце пункції визначається за фактом і на місці.
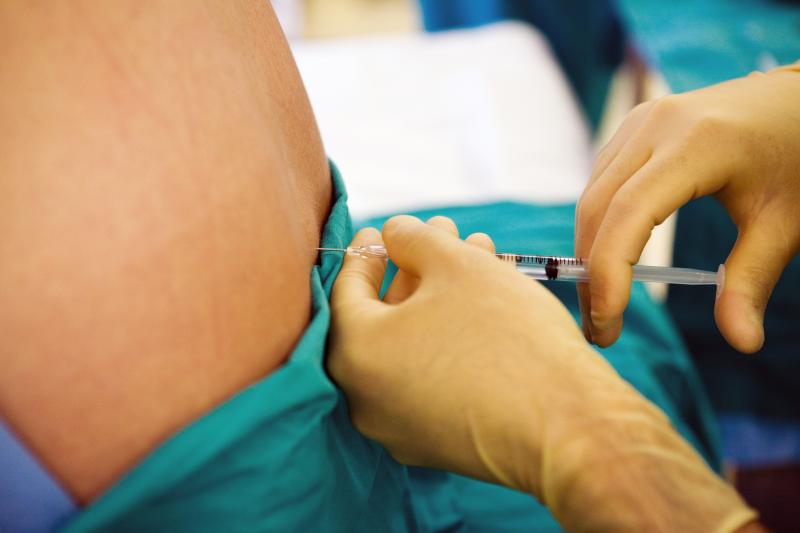
Як і у випадку з знеболенням в пологах, шкірні покриви підлягають ретельній асептичної обробки. Тонка голка проходить через так звану жовту зв'язку між двома хребцями. Як тільки опір стає негативним, голка «провалюється», до неї приєднують шприц з катетером. Відсутність опору по ту сторону голки і буде означати, що потрапляння до епідуральний простір пройшло успішно.
Тест-доза вводиться після попадання в потрібну точку. Близько трьох хвилин йде первинна оцінка дії препаратів. Якщо ефект є, жінка починає відчувати оніміння, і їй плавно і повільно вводять основну дозу лікарських засобів.
Хірурги приступають до операції після відповідної команди анестезіолога. Цей фахівець протягом усього процесу хірургічних пологів знаходиться поруч з породіллею, розмовляє з нею, додає потрібну кількість лікарських засобів через катетер.
Підтримка надається до моменту, коли операція завершується. Протягом усього кесаревого розтину за самопочуттям жінки уважно стежать анестезіолог і акушерка.
Весь цей час жінка може бачити і чути все, що відбувається. Це дає дві прекрасні можливості – побачити, як малюк з'явиться на світ і прикласти дитину до грудей прямо в операційній, що надзвичайно корисно для подальшого встановлення лактації.
Коли жінці роблять епідуральну анестезію перед хірургічним розродження, анестезіолог завжди готовий до загального наркозу. Це правило. Може вийти так, що «епідуралка» буде проведена з помилкою, вона не подіє, а тому в будь-який момент фахівець повинен бути готовий до того, щоб дати жінці загальний наркоз.
Від чого залежить безпека?
Безпека жінки і її дитини залежать від декількох факторів, якими має сенс поцікавитися заздалегідь, вибираючи той чи інший пологовий будинок:
- рівень кваліфікації і компетентність анестезіолога;
- рівень підготовки та кваліфікація акушерів і хірургів;
- наявність у родопомічному закладі сучасної медичної техніки (голок, дозаторів, люмбальних катетерів, моніторів);
- використання в практиці сучасних і безпечних анестезуючих препаратів («Наропин», «Бупівакаїн»);
- постійний контроль за станом породіллі і дитини.
Не потрібно соромитися власної допитливості. При виборі пологового будинку слід ставити всі ці питання. Жінка має повне право знати, лікар якої категорії буде проводити їй операцію або анестезію, є в пологовому будинку сучасне обладнання і коли в останній раз його міняли, які препарати використовуються для перидуральною анестезії.
Чому все одно боляче?
У своїх відгуках багато жінок відзначають, що їм так і не вдалося повністю позбавитися від неприємних відчуттів після проведення епідуральної анестезії. Офіційне опис таких випадків і причин включено до протоколу епідуральної анестезії, яка є основною клінічною рекомендацією для лікарів. Отже, перидуральна анестезія може бути неефективною, якщо:
- операцію розпочали раніше, ніж відбулося повне розподіл препарату по эпидуральному простору;
- початкова доза препарату була надто малою;
- відбувається мозаїчна блокада (препарат розподіляється нерівномірно, і одна сторона знеболюється, а інша – ні або втрачає чутливість частково);
- індивідуальне відсутність сприйняття препарату (допомагає зміна препарату на інший);
- молодий вік пацієнтки (зв'язки в хребті м'які, тому потрапляння в них помилково трактується анестезіологом як потрапляння в епідуральний простір, втрата опору).
Думка доктора Комаровського
Відомий педіатр Євген Комаровський не раз підкреслював, що епідуральна анестезія є дуже гарним сучасним методом зниження болю. Вона високоефективна і майже безпечна.
Але в ній не можна яскраво проявляється людський фактор – якщо анестезіолог досвідчений і кваліфікований, пологи жінки будуть дуже комфортними і спокійними. Якщо ж фахівець помилиться, епідуральна анестезія може виявитися досить небезпечною для породіллі та її дитини.
Вартість
Часто жінки цікавляться, платна така анестезія, потрібно за неї щось доплачувати окремо. Якщо пологи проходять в приватній клініці, за договором про надання медичних послуг, то це процедура платна. Вартість її балансує від 7 до 15 тисяч рублів залежно від регіону і від конкретної клініки. Точну вартість можна з'ясувати заздалегідь, під час укладання договору на пологи.
У державних пологових будинках та перинатальних центрах, які беруть породіль за полісом ОМС, епідуральна анестезія повністю безкоштовна. Вона може бути застосована в будь-який момент пологів, на прохання породіллі або рекомендації провідного пологи лікаря.
Відгуки
Думки про епідуральної анестезії у пацієнтів досить різні. Одним сподобався ефект в пологах або при кесаревому розтині, інші нарікають на побічні ефекти При цьому більшість вказує на сильні болі в спині, які проходять тільки через кілька тижнів після пологів. Інші скаржаться на головні болі, які переслідували потім кілька місяців, треті стверджують, що практично не відчули вираженого ефекту після епідурального уколу в пологах.
Після кесаревого розтину під регіонарним наркозом, за відгуками, період виходу з анестезії протікає більш м'яко – не нудить, не каламутить. Але є і відгуки з описом негативних наслідків – тимчасовим або постійним паралічем кінцівок, який почався після люмбальної пункції.
В цілому ж, жінки, які випробували на собі силу обставин різні види наркозів, схильні вважати, що епідуральна анестезія дійсно є найбільш щадним і бережної всіх.
Про деякі нюанси застосування епідуральної анестезії при пологах дивіться у наступному відео.