Підхопити запалення легенів може абсолютно будь-яка дитина. Кожна матуся з жахом думає про те, якими небезпечними можуть бути ускладнення у даної хвороби. Як слід себе вести батькам, якщо малюк підхопив пневмонію, розказано в цій статті.
Що це таке?
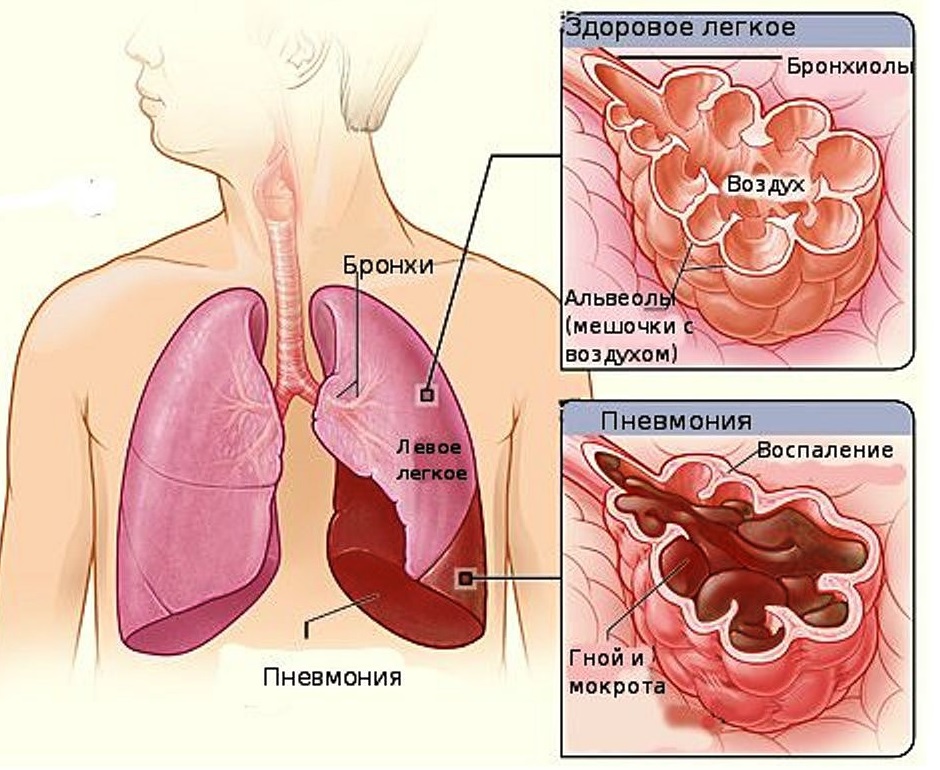
Пневмонію називається запалення легеневої тканини. До розвитку даного стану у дитини можуть призводити найрізноманітніші причини.
У дитячому віці, як правило, дане захворювання протікає дуже важко.
В групі високого ризику по можливості ускладнень хвороби знаходяться ослаблені малюки і діти, які страждають супутніми хронічними захворюваннями.
Запальний процес в легенях запускає цілий каскад різних реакцій, які мають вельми несприятливий ефект на весь організм. Комплекс цих порушень і призводить до появи у малюка численних дихальних розладів.
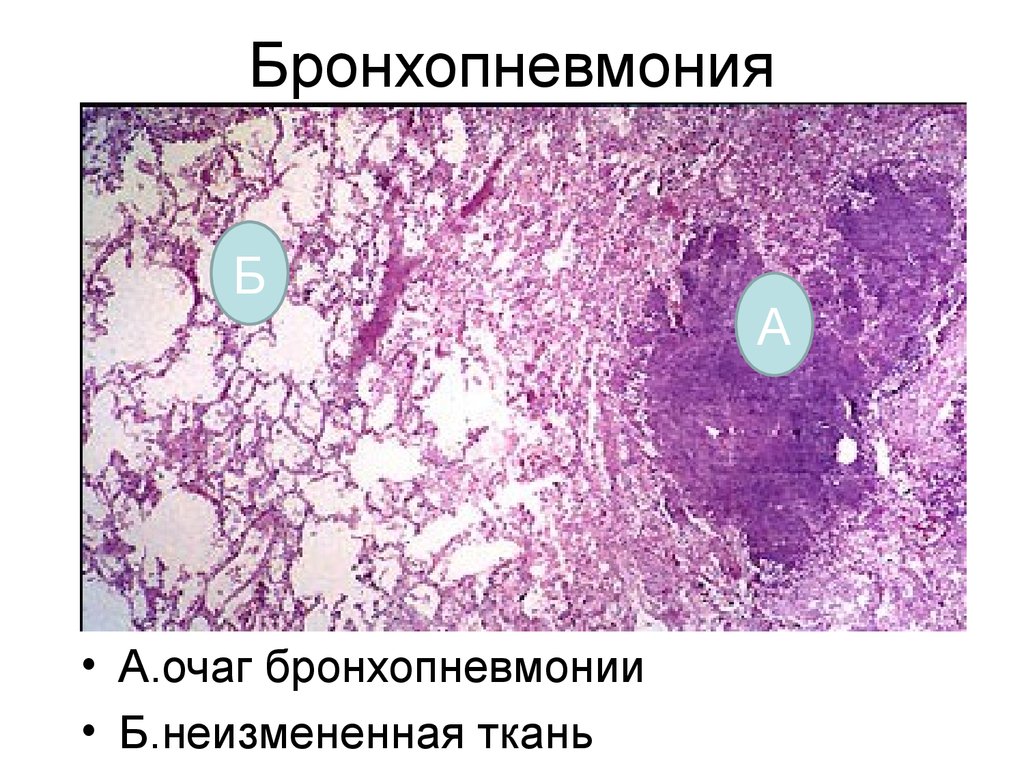
Тяжкість перебігу захворювання багато в чому залежить від вихідного стану здоров'я дитини. При локальному запаленні тільки в легеневій тканині лікарі говорять про наявність пневмонії. Якщо ж у запальний процес залучені також і бронхи, то такий стан вже називається бронхопневмонией.
Поширеність даного захворювання в дитячій популяції різна. За статистикою, діти більш молодшого віку хворіють дещо частіше. Так, захворюваність цією хворобою у малюків до 5 років становить 20-25 випадків на 1000 дітей. У більш старшому віці цей показник знижується і складає 6-8 випадків на 1 тисячу дітей.
Серед новонароджених малюків поширеність пневмонії порівняно рідкісна. Це особливість у немовлят обумовлена багато в чому наявністю специфічних антитіл, які вони отримують від мами під час проведення грудних годувань
Материнські імуноглобуліни захищають незміцнілий дитячий організм від різних інфекційних збудників, які в переважній числі випадків і викликають пневмонію.
Причини виникнення
В даний час існує величезне різноманіття різних причинних факторів, які сприяють появі у дитини даних симптомів.
У розвитку бронхопневмонії величезну роль відіграє інфікування малюка бета-гемолітичним стрептококом. Також ці мікроби досить часто викликають і інтерстиціальні форми даного захворювання. Стрептококова пневмонія дуже заразним для оточуючих.
Наявність стрептокока в горлі у дитини є вкрай несприятливою ситуацією. У цьому випадку інфікований малюк може з легкістю заразити здорового. Зниження імунітету у такій ситуації призводить до швидкого інфікування дитячого організму та розвитку несприятливих симптомів.
Стрептококова інфекція, як правило, стрімко поширюється в скупчених колективах, які відвідують велика кількість дітлахів.
Важливо відзначити, що стрептококової запалення легенів у малюка може виникнути ще в періоді внутрішньоутробного розвитку.
У цьому випадку інфікована мама передає інфекцію своєму малюкові. Зараження відбувається через систему плацентарного кровотоку. Стрептококи мають дуже маленький розмір, що дозволяє їм досить легко потрапляти в загальну систему плацентарних артерій і досягати легенів і бронхів плода.
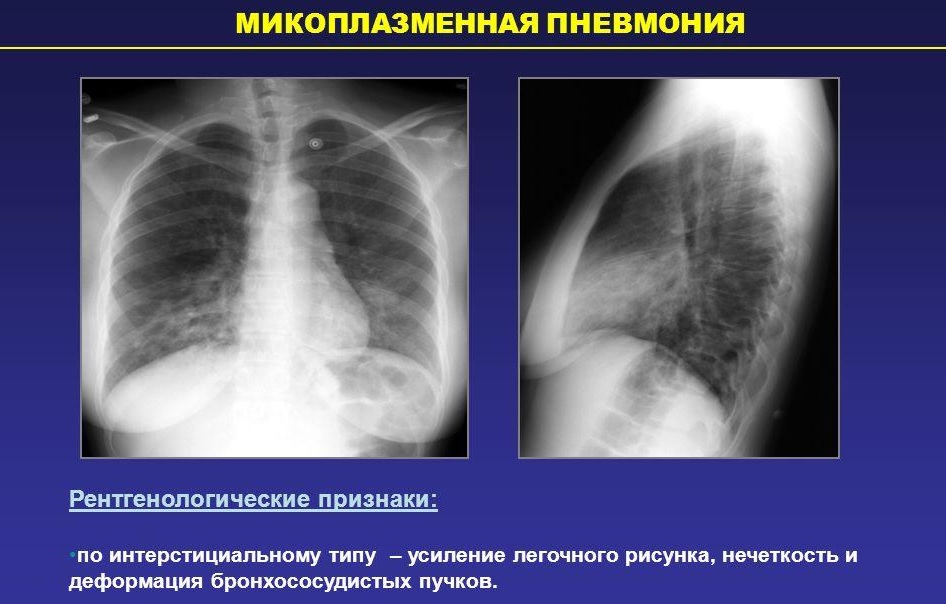
Кожна третя пневмонія у малюків, за статистикою, виникає внаслідок інфікування мікоплазмою. Зараження цими мікроорганізмами може відбуватися різними способами.
Багато вчених вважають, що для розвитку микоплазменного варіанти пневмонії потрібні додаткові обтяжливі умови. До них відносяться загальне зниження імунітету або початково послаблений стан дитини.
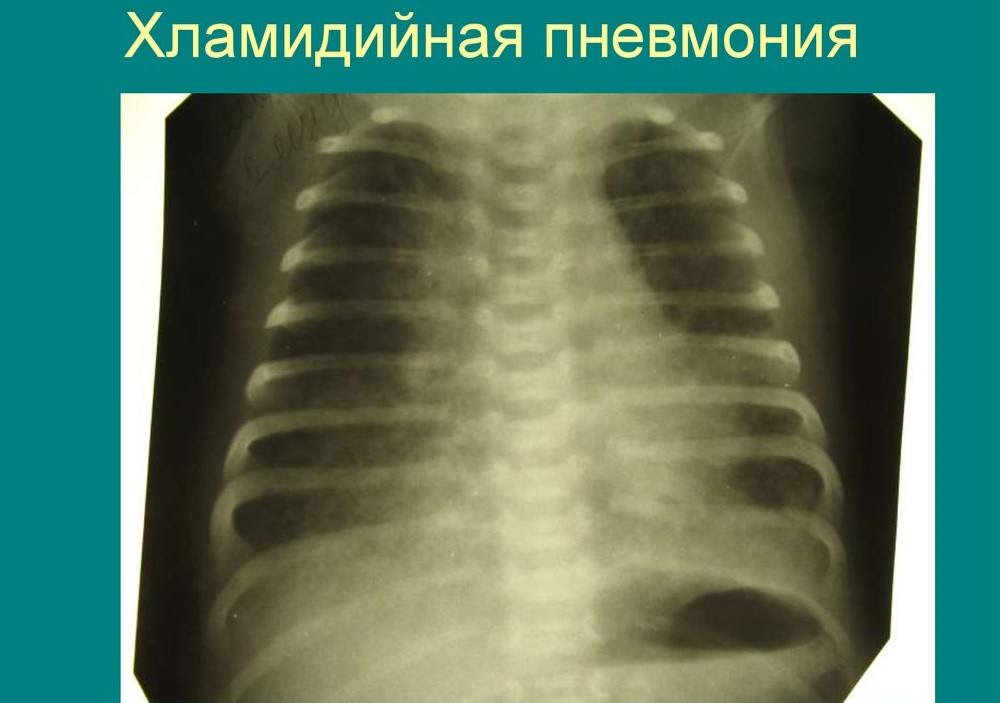
Ще одним схожим мікроорганізмом, який призводить до розвитку пневмонії у малюків, є хламідія. Вона викликає інфікування набагато рідше. У більшості випадків реєструються випадки інфікування хламідійною інфекцією через кров.
Дитячі лікарі виділяють досить багато випадків внутрішньоутробного зараження. Хламідійна пневмонія зазвичай уповільнена і проявляється появою досить стертих несприятливих симптомів хвороби.
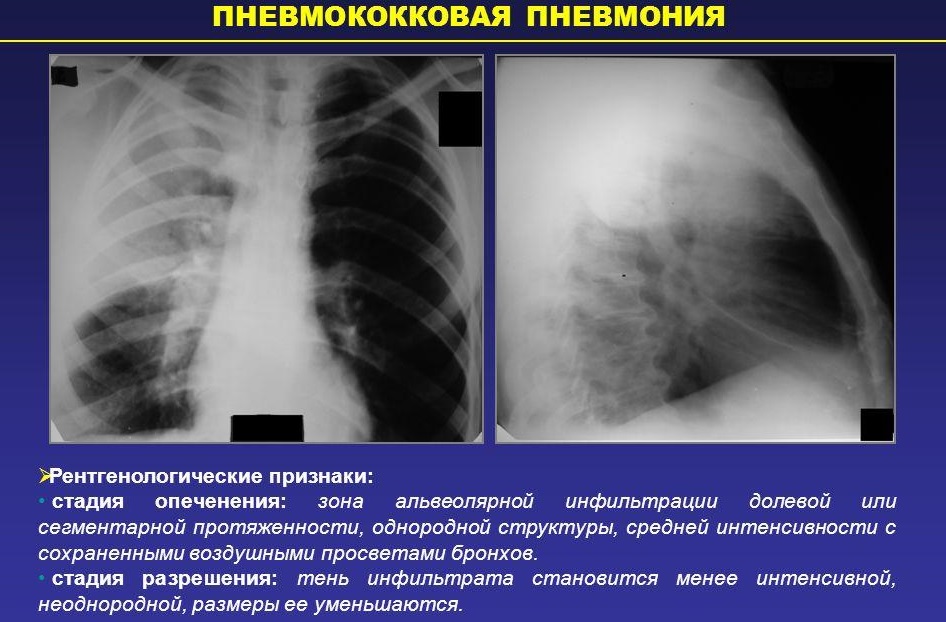
Майже у чверті всіх випадків викликають пневмонію пневмококи. Ці мікроорганізми «краще» жити і розмножуватися в легеневій тканині, так як там для них присутні найоптимальніші умови для життєдіяльності.
Протягом пневмококової інфекції зазвичай супроводжується розвитком бурхливих несприятливих симптомів хвороби. Протікає захворювання досить яскраво. Цей клінічний варіант хвороби може викликати поява у хворого дитини різних ускладнень.
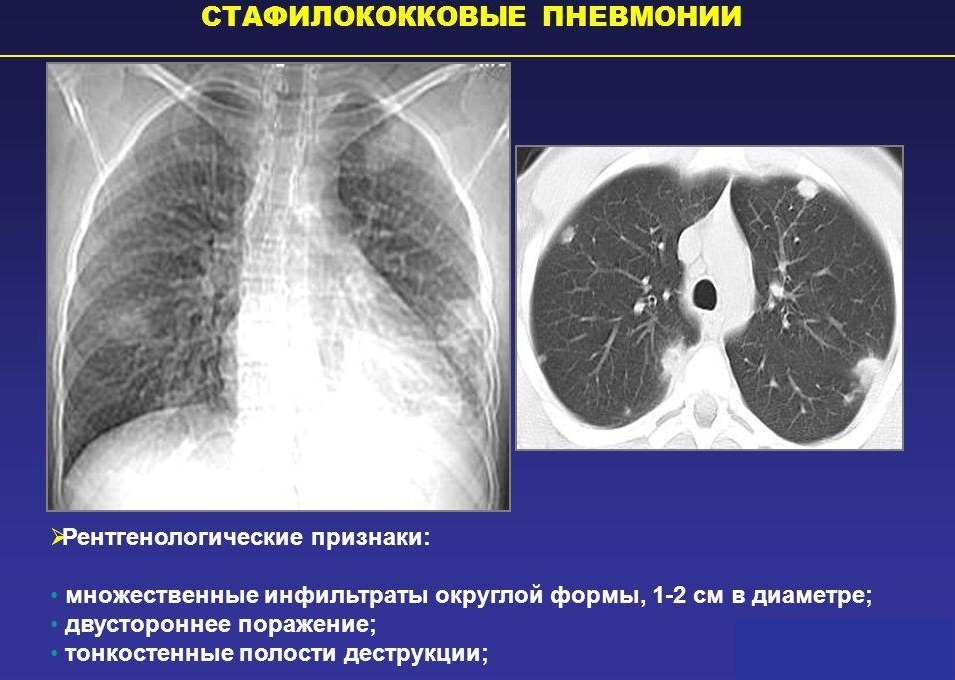
Стафілококова флора також може викликати захворювання у малюків. Найбільш агресивний збудник - золотистий стафілокок.
За статистикою, пік захворюваності припадає на дошкільний вік. Малюки, які відвідують освітні установи, мають більш високий ризик зараження стафілококової флорою. Досить часто масові спалахи стафілококової пневмонії реєструються у дітей в холодну пору року.
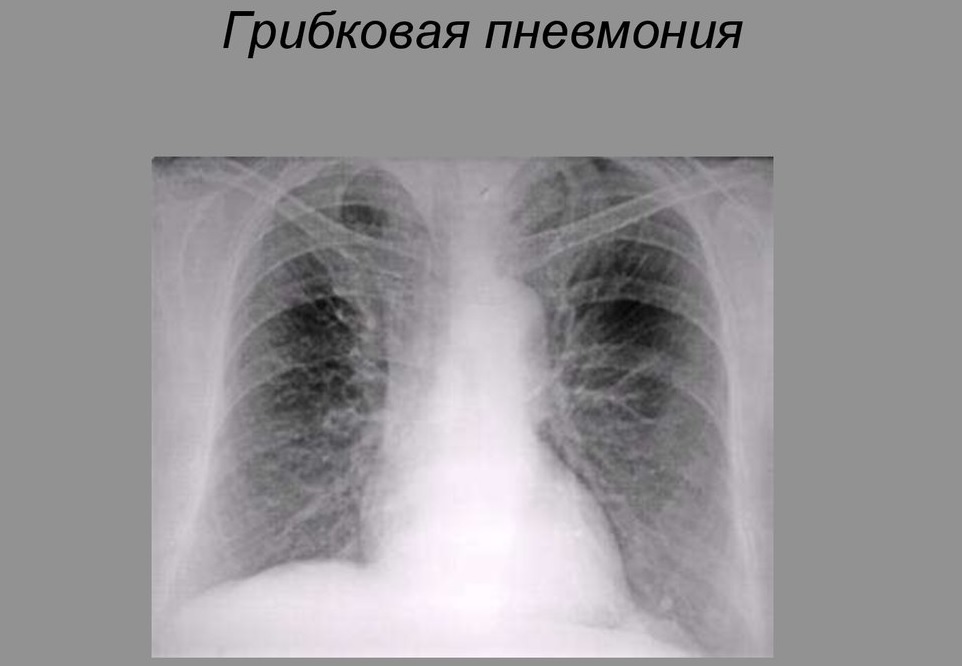
Досить рідко до розвитку пневмонії призводить інфікування грибковою флорою. Ця форма захворювання нерідко зустрічається у дітей, які страждають на цукровий діабет.
Імунодефіцитні патології також мають важливе значення в розвитку запалення легенів у дитини.
Перебіг хвороби звичайно тривалий і супроводжується довгим розвитком усіх дискомфортних клінічних проявів хвороби. Для їх ліквідації потрібно призначення курсу спеціальних протигрибкових препаратів, а також імуностимулюючих засобів.
Існують і альтернативні мікроорганізми, здатні викликати пневмонію у малюків. Потрібно зазначити, що вони призводять до формування запалення легенів дещо рідше. До них відносяться: кишкові палички, мікобактерії туберкульозу, гемофільні і синегнойные палички, пневмоцисты і легіонели.
У ряді випадків запалення легенів виникає як ускладнення раніше перенесених вірусних інфекцій. Специфічні дитячі захворювання досить часто є причинами розвитку запалення в легенях. До таких інфекцій належать: краснуха, грип і парагрип, цитомегаловірусна та аденовірусна інфекція, вітряна віспа, герпесная інфекція різного походження.
Протягом вірусних пневмоній супроводжується, як правило, розвитком численних симптомів хвороби, які проявляються у хворого малюка досить бурхливо.
Лікарі виділяють кілька варіантів розвитку перебігу даного захворювання:
- Діти, які хворіють будинку, найчастіше інфіковані гемофільної паличкою або пневмококами.
- Малюки, які відвідують дошкільні освітні установи, досить часто хворіють мікоплазменної та стрептококової формою захворювання.
- У школярів і підлітків високий ризик розвитку хламидийного варіанту хвороби.
На перебіг і розвиток захворювання також впливають різноманітні чинники. Їх вплив великою мірою послаблює дитячий організм і призводить до прогресування захворювання. До таких факторів належать:
- Часті простудні захворювання. Якщо малюк хворіє ГРВІ або ГРЗ кілька разів протягом року, то він має досить високий ризик захворіти на пневмонію.
- Супутні хронічні захворювання внутрішніх органів. Цукровий діабет та інші ендокринні хвороби очолюють список патологій, що впливають на загальний стан дитячого організму.
Серцево-судинні захворювання, що протікають досить важко, також призводять до ослаблення здоров'я дитини.
- Психосоматика. Цей фактор найбільш значущий у підлітків. Сильні або тривалі психоемоційні стреси сприяють виснаження роботи імунної системи, що призводить в кінцевому підсумку до можливого розвитку у малюка пневмонії.
- Сильне переохолодження. Деяким діткам достатньо лише сильно промочити ноги для того, щоб підхопити запалення легенів. Неефективна робота імунної системи у малюків і неадекватна терморегуляція лише посилюють процес.
- Недостатнє надходження мікроелементів. Зниження споживання вітамінів з їжею сприяє порушенню обмінних процесів в організмі. Особливо це небезпечно в періоди інтенсивного росту і розвитку малюка.
- Імунодефіцитні стани. Можуть бути як вродженими, так і набутими патологіями. Знижена робота імунної системи сприяє активному розмноженню в дитячому організмі різних мікроорганізмів, які і є першопричиною розвитку даного захворювання.
- Аспірація. Потрапляння кислого вмісту шлунку в дихальні шляхи, викликає у малят пошкодження легеневої тканини. Найбільш часто така ситуація зустрічається у маленьких пацієнтів під час відрижки. Попадання в дихальні шляхи чужорідного тіла також сприяє розвитку аспірації у малюків і сприяє появі несприятливих симптомів.
Класифікація
Різноманіття причин, що викликають пневмонію у малюків, сприяє наявності різноманітних клінічних варіантів. Така класифікація використовується лікарями для встановлення діагнозу і призначення відповідного лікування. Кожен рік в неї вносяться все нові види хвороби.
З урахуванням первинного прояву симптомів пневмонія може бути гострою або хронічною. Потрібно сказати, що перший варіант захворювання зустрічається у малюків дещо частіше. Гостра пневмонія характеризується появою величезної кількості найрізноманітніших симптомів, які виявляються у хворої дитини досить яскраво.
Запальний процес може бути як з одного боку, так і переходити на іншу. Найбільш часто у малюків розвивається правобічна пневмонія.
Така особливість зумовлена анатомічною будовою.
Правобічний бронх, який входить до складу бронхіального дерева, зазвичай трохи коротше і товще, ніж лівий. Це обумовлює те, що мікроорганізми зазвичай проникають в нього і розвиваються згодом у правій легені.
Лівостороння пневмонія зустрічається, як правило, набагато рідше. Одностороння пневмонія має більш сприятливий прогноз.
У ряді випадків може виникнути також двосторонній процес. Запалення в обох легенях зазвичай протікає у дитини досить важко і викликає численні несприятливі симптоми. Для їх усунення потрібен призначення цілого комплексу лікування.
З урахуванням локалізації запального вогнища виділяють декілька клінічних варіантів захворювання:
- Осередковий. Характеризується наявністю вогнища ураження, який може локалізуватися в різних ділянках легені.
- Прикореневої. Запалення локалізується в основному в області кореня легені.
- Сегментарний. Запальний процес поширюється на якусь анатомічну зону легені.
- Частковою. Запалення захоплює цілу частку ураженої легені.
У деяких випадках пневмонія буває безсимптомної або прихованою. Визначити захворювання в такій ситуації можна тільки з допомогою проведення додаткових методів діагностики.
Встановити правильний діагноз дозволяє, як правило, загальний аналіз крові, рентгенографія органів грудної клітки. Ці дослідження виявляють запалення в легеневої тканини навіть на самих ранніх стадіях.
З урахуванням збудника захворювання найбільш часто зустрічаються наступні клінічні форми пневмонії:
- Вірусна. До розвитку захворювання призводять різні віруси, які добре проникають у легеневу тканину, викликаючи в ній запальний процес.
- Бактеріальна. Супроводжується досить важким перебігом і появою величезної кількості несприятливих симптомів, які приносять хворому дитині виражений дискомфорт. Найнебезпечніші клінічні варіанти переходять на деструктивні форми, що супроводжуються масивною загибеллю легеневої тканини.
- Атипова. Викликається мікроорганізмами, мають певні особливості будови. Таких мікробів також називають «нетиповими». До них відносяться: хламідії, мікоплазми, легіонели та інші. Микоплазменная пневмонія протікає з розвитком безлічі несприятливих симптомів.
Перебіг хвороби, як правило, досить тривалий.
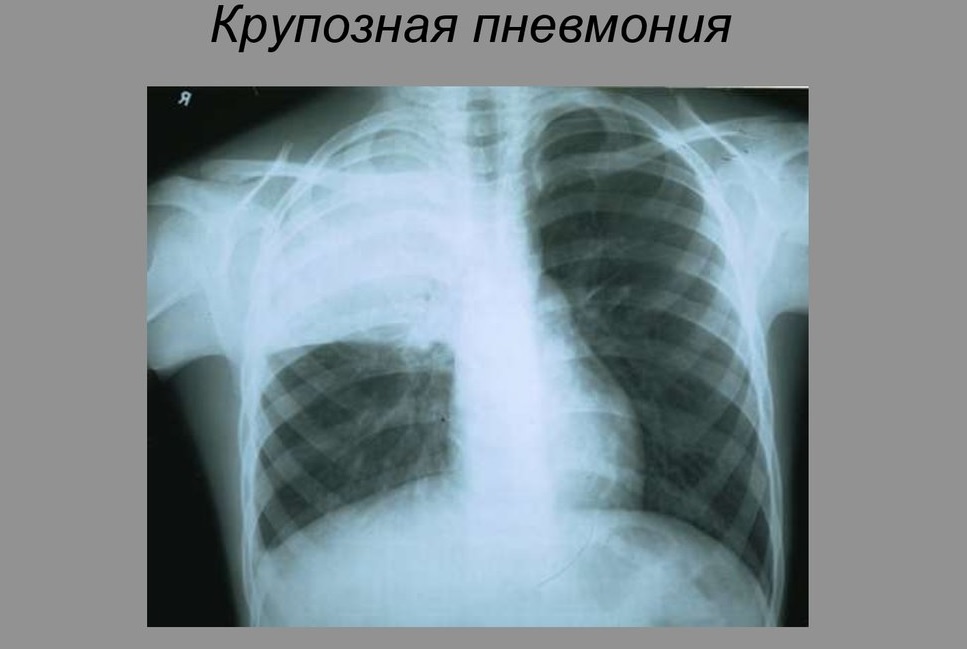
Лікарі виділяють кілька специфічних видів захворювання. Крупозна пневмонія супроводжується появою рідинного ексудату в кількох відділах легень. Перебіг захворювання досить важкий.
Дана патологія перебігає у малюків з розвитком вираженого інтоксикаційного синдрому. Цей клінічний варіант частіше зустрічається у дітей більш старшого віку і підлітків.
Позалікарняна пневмонія — це запалення легенів, яке розвинулося у дитини при знаходженні його поза лікарняних стін установ. Дана форма захворювання досить поширена серед малюків різного віку. Характеризується розвитком виражених симптомів і специфічною картиною на рентгенограмі.
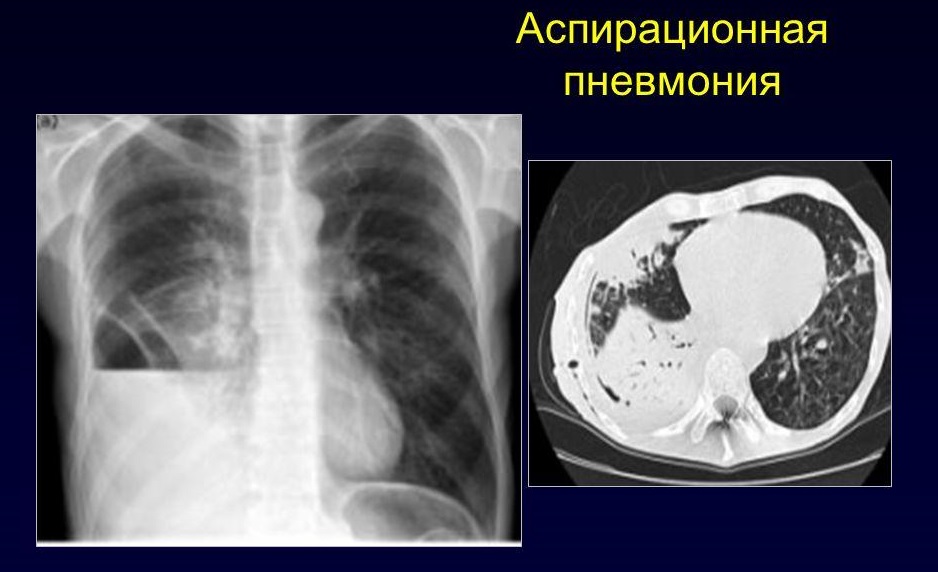
Аспіраційна пневмонія зустрічається переважно у малюків перших років життя. Причиною розвитку цього клінічного варіанту стає аспірація легких яким-небудь стороннім тілом або потрапляння кислого вмісту шлунку в дихальні шляхи.
Захворювання розвивається стрімко. Хворому малюкові потрібно обов'язкове проведення невідкладної медичної допомоги.
Симптоми
Інкубаційний період при запаленні легенів може бути самим різним. Це пояснюється величезним різноманіттям причин, які сприяють розвитку захворювання.
Інкубаційний період бактеріальних форм зазвичай становить 7-10 днів.
Поява несприятливих симптомів для вірусних інфекцій зазвичай виникає за пару діб.
Інкубаційний період деяких форм грибкових пневмоній може займати 2-3 тижні.
Пневмонія у дитини проявляється розвитком комплексу дихальних розладів. Вираженість цих симптомів — значна відмінність даного захворювання від бронхіту.
Більш важкий перебіг хвороби супроводжується появою виражених клінічних ознак захворювання, які суттєво порушують самопочуття дитини.
Найбільш характерний симптом пневмонії — виражений інтоксикаційний синдром. Це патологічний стан зустрічається більш, ніж у 75% всіх випадків. Характеризується інтоксикація підвищенням температури тіла.
При пневмонії досить часто реєструється фебрилитет. У цьому випадку температура тіла хворого малюка піднімається до 38-39 градусів. На тлі високого фебрилитета дитина відчуває лихоманку або виражений озноб.
Деякі клінічні форми запалення легенів протікає без підвищення температури до високих значень.
У цьому випадку у дитини з'являється лише субфебрилітет. Зазвичай такий варіант характерний для грибкової пневмонії.
Затяжний перебіг захворювання також може супроводжуватися підйомом температури тіла до 37-37,5 градусів.
Хворий малюк відчуває підвищену слабкість і швидку стомлюваність. Навіть звичні заняття приводять до того, що дитина швидко втомлюється. У малюка знижується апетит.
Немовлята в гострий період, як правило, погано прикладаються до грудей. Виражений інтоксикаційний синдром може супроводжуватися підвищеною спрагою. Цей симптом добре проявляється у малюків у 2-4 роки.
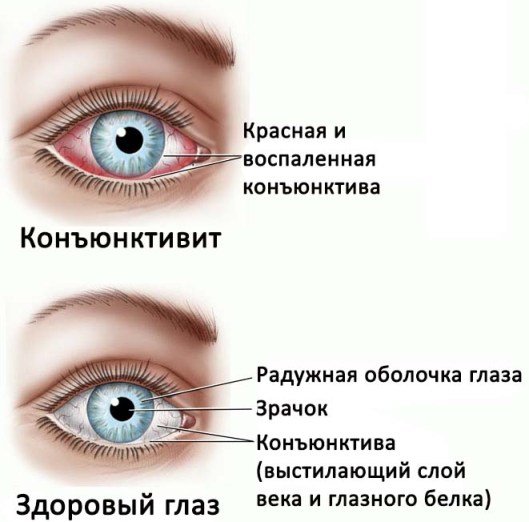
Вірусні пневмонії, викликані аденовірусами, протікають з порушенням носового дихання. Віруси, які оселилися на слизових оболонках носа, сприяють розвитку сильного нежитю. Виділення при цьому слизові, рясні. У деяких випадках у дитини з'являються також супутні симптоми кон'юнктивіту.
У хворого малюка, як правило, з'являється кашель. У більшості випадків він продуктивний з відходженням мокротиння.
Затяжні форми пневмонії часто супроводжуються просто сухим кашлем. Мокрота в цій ситуації у дитини практично не з'являється. Протягом затяжної пневмонії може бути досить тривалим.
Колір і консистенція мокротиння можуть бути різними:
- Стафілококова і стрептококова флора призводять до того, що виділення з легень має жовту або зеленувате забарвлення.
- Мікобактерії туберкульозу сприяють виділенню сірої і пінистої мокроти, яка в активній стадії захворювання має кров'яні прожилки.
- Вірусні пневмонії зазвичай супроводжуються відходженням харкотиння білого або молочного кольору.
При легкому перебігу захворювання кількість харкотиння за добу може бути незначним. У цьому разі обсяг виділень не перевищує столової ложки. При більш тяжкому перебігу захворювання мокрота відходить в досить великій кількості. У деяких ситуаціях її кількість може скласти ½ склянки і більше.
Хворобливість або закладеність в грудях також зустрічається при різних видах пневмонії. Зазвичай больовий синдром посилюється після покашлювання або при зміні положення тіла. Вираженість хворобливості істотно знижується на тлі проведеного лікування.
Наявність запальної рідини в легенях призводить до того, що у дитини з'являються характерні хрипи.
Вони можуть виникати як на вдиху, так і видиху.
При тяжкому перебігу захворювання батьки чують, як хрипить дитина і з боку. Поява задишки — дуже поганий симптом, який свідчить про те, що у дитини виявляються перші ознаки дихальної недостатності.
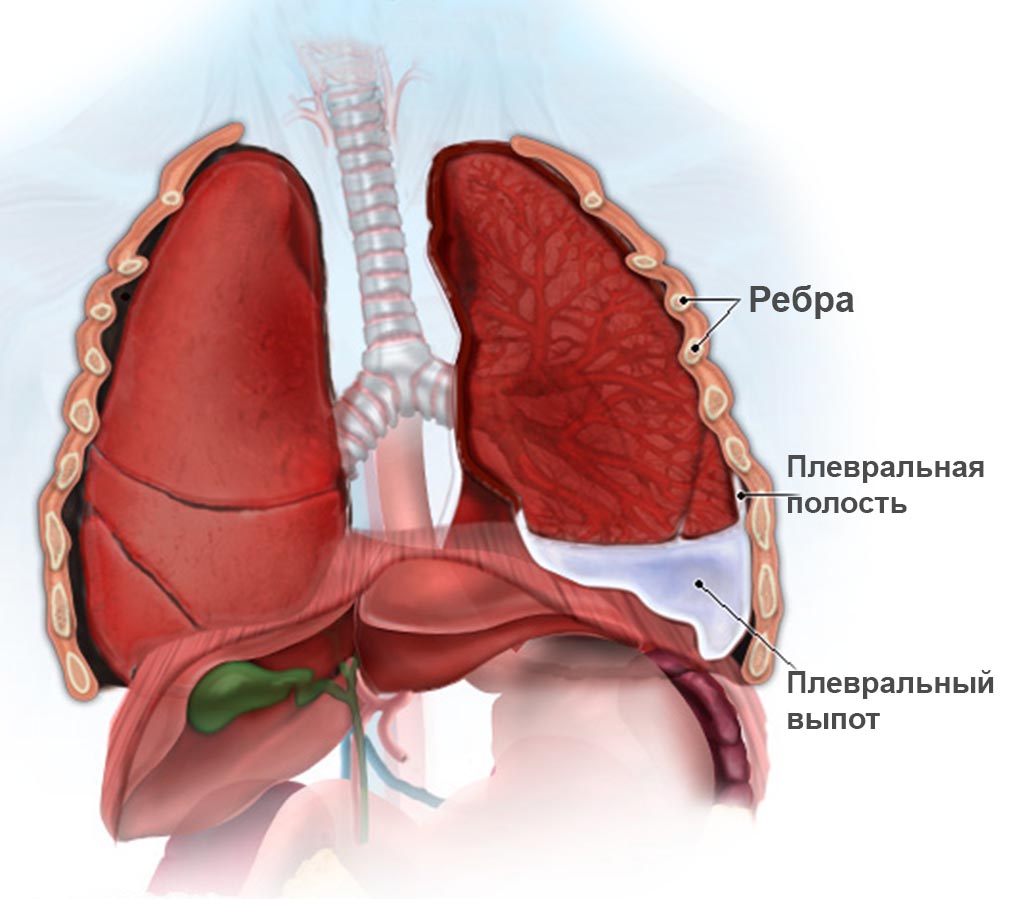
Якщо запалення з легеневої тканини переходить на плевру, то у малюка виникає плеврит. Це патологічний стан досить часто супроводжує пневмонію.
Запідозрити плеврит можна за посилення больового синдрому в грудній клітці. Зазвичай цей симптом вже можна виявити у дитини віком 3 роки.
Виражений інтоксикаційний синдром суттєво порушує загальне самопочуття дитини. Дитина стає вередливою, плаксивою.
Хвора дитина прагне проводити більше часу вдома. Активні ігри з однолітками дитина намагається уникати. У хворої дитини істотно посилюється сонливість, особливо в денний час доби.
Інтоксикація призводить до підвищеної роботі серцево-судинної системи. Це проявляється у дитини наростанням частоти серцевих скорочень і пульсу. Тахікардія — досить частий симптом важкого перебігу захворювання. Малюки, що страждають серцево-судинними патологіями, можуть також відчувати скачки артеріального тиску.
У деяких випадках змінюється і зовнішній вигляд хворого пневмонією дитини. Особа малюка стає блідим, а щоки – червоними. Тяжкий перебіг захворювання, супроводжується розвитком дихальної недостатності, супроводжується посинінням області носогубного трикутника. Видимі слизові оболонки і губи стають сухими, з ділянками підвищеної ламкості.
Деякі, особливо атипично протікають форми пневмонії, супроводжуються появою симптомів, не пов'язаних з дихальними проявами. До таких клінічними ознаками відносяться: поява болю в животі, біль у м'язах і суглобах, порушення стільця та інші.
Вираженість цих симптомів багато в чому залежить від вихідної причини, що викликала хворобу.
Про те, які бувають види і симптоми пневмонії, дивіться у наступному відео
Перші ознаки у однорічної дитини
За статистикою, пік захворювання у малюків до року припадає на вік від 3,5 до 10 місяців. Це багато в чому обумовлено особливостями дитячого організму.
Бронхи новонароджених і немовлят набагато коротше, ніж у дітей більш старшого віку. Всі анатомічні елементи дихального дерева дуже добре кровоснабжаются.
Це призводить до того, що будь-яка потрапила туди інфекція проходить стрімкий розвиток.
Розпізнати пневмонію у немовлят — досить складне завдання. Впоратися з цим в домашніх умовах самостійно батькам не вдасться. При появі будь-яких несприятливих симптомів, пов'язаних з розладами дихання, вони повинні обов'язково звернутися за консультацією до лікаря. Найчастіше діагностика запалення легенів у малюків раннього віку проводиться досить пізно.
Виявляється пневмонія у однорічної дитини зазвичай неспецифічна. Багато тат і мам помилково «списують» симптоми захворювання на те, що у дитини «просто прорізуються зубки».
Така помилкова діагностика призводить до того, що захворювання виявляється у малюків дуже пізно. Несвоєчасно призначене лікування лише ускладнює перебіг хвороби і сприяє розвитку ускладнень.
Наслідки
Пневмонія небезпечна розвитком різних ускладнень. В групі найбільш високого ризику по виникненню несприятливих наслідків хвороби перебувають малюки, які мають супутні хронічні захворювання внутрішніх органів, і дітки, які страждають імунодефіцитними патологіями.
Досить частим ускладненням хвороби є розвиток плевриту. Це стан, при якому в запальний процес втягується плевра. Небезпека даної патології в тому, що вона може призвести до переходу гострого процесу в хронічний.
Поєднання плевриту і пневмонії зазвичай має більш важкий перебіг і супроводжується появою великої кількості несприятливих симптомів дихальних розладів.
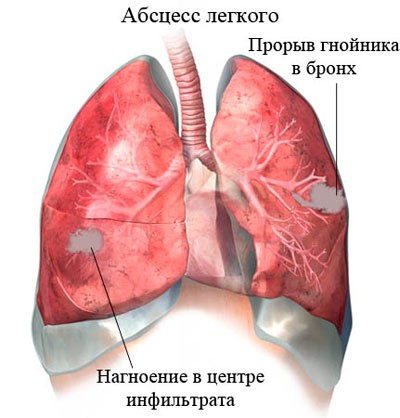
Абсцес легені — це одне з найнебезпечніших ускладнень пневмонії. Воно зустрічається у дітей з важким перебігом хвороби. Дана патологія супроводжується появою гнійника, який знаходиться в легеневої тканини.
Абсцес легенів лікується тільки в стаціонарних умовах. Для усунення такого гнійника потрібне проведення хірургічної операції по його видаленню.
Розвиток бронхообструктивного синдрому часто супроводжує бронхопневмонію. У цьому випадку у дитини, як правило, виникають класичні прояви дихальної недостатності.
Хворий малюк почуває себе дуже погано: у нього наростає задишка і різко підвищується загальна слабкість. Порушення дихання супроводжується появою кашлю, який турбує малюка як вдень, так і вночі.
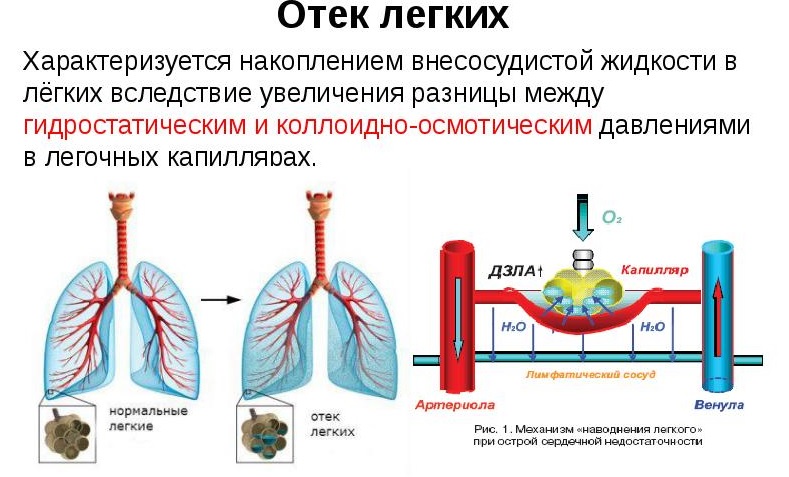
Набряк легенів, як ускладнення пневмонії, зустрічається у дітей доволі рідко.
Це невідкладний стан може виникнути у хворого дитини на тлі повного благополуччя. Симптоми набряку легкого з'являються в малюка раптово. Лікування даного патологічного стану проводиться тільки в умовах відділення реанімації та інтенсивної терапії.
Бактеріальні інфекції можуть викликати у хворих малюків інфекційно-токсичний шок. Це невідкладний стан характеризується різким падінням артеріального тиску.
Малюки, які мають ознаки інфекційно-токсичного шоку, можуть втрачати свідомість. У деяких дітей починаються судоми і виражене запаморочення. Лікування інфекційно-токсичного шоку проводиться невідкладно тільки в умовах стаціонару.
Бактеріальні ускладнення з боку органів серцево-судинної системи та інших життєво важливих органів також досить часто зустрічаються у малюків, які перенесли важку пневмонію.
Запалення серцевого м'яза супроводжуються розвитком міокардиту або ендокардиту. Проявляються ці стани розвитком аритмії — порушення серцевого ритму. Досить часто дані патології мають хронічний перебіг і суттєво порушують стан здоров'я малюків.
Поширення мікроорганізмів, які стали причинами пневмонії у малюків, що по всьому організму призводить до розвитку сепсису. Це вкрай несприятливий стан характеризується вираженим интоксикационным синдромом.
Температура тіла малюка підскакує до 39,5-40 градусів. Свідомість дитини стає змішаною, а в деяких випадках дитина може впасти навіть у кому. Лікування бактеріального сепсису проводиться в палаті реанімаційного блоку стаціонару.
Діагностика
Розпізнати пневмонію можна на самих ранніх стадіях. Для цього необхідно, щоб лікар мав достатній досвід виявлення подібних захворювань у малюків.
Правильний алгоритм лікарського клінічного огляду має дуже важливе значення в проведенні діагностики пневмонії. Під час такого дослідження доктор виявляє наявність у грудній клітці патологічних хрипів, а також визначає приховані ознаки дихальної недостатності.
Підозра на пневмонію має з'явитися у батьків, якщо вони виявили у своєї хворої дитини кілька симптомів порушеного дихання.
Тривало поточна ГРВІ у дитини також повинна насторожити, батьки повинні замислитися про проведення комплексу розширеної діагностики.
Для уточнення діагнозу проводяться різні лабораторні дослідження. Вони допомагають виявити різні ознаки інфекції в дитячому організмі і встановити ступінь вираженості функціональних дихальних порушень.
Загальний аналіз крові — базове дослідження, яке проводиться всім дітям при підозрі на пневмонію. Підвищення рівня лейкоцитів та прискорена ШОЕ досить часто свідчать про наявність запального процесу в дитячому організмі.
Бактеріальні інфекції призводять до того, що в загальному аналізі крові змінюються нормальні показники в лейкоцитарній формулі.
Зміна кількості паличкоядерних нейтрофілів зустрічається при інфікуванні дитячого організму різними видами бактерій. Для більшості клінічних варіантів пневмонії характерно підвищення загальної кількості лімфоцитів. Ці імунні клітини в нормі запобігають організм від різних інфекцій.
Для більш точної діагностики хворим малюкам проводяться різні бактеріологічні дослідження. Біологічним матеріалом для таких аналізів можуть бути самі різні відділення з порожнини носа, зіву, ротоглотки.
Через 5-7 діб лікарі отримують точний результат, що дозволяє визначити збудників конкретного захворювання. Для точності дослідження вимагається обов'язкове проведення технічно правильного забору біоматеріалу.
Для виявлення «нетипових» збудників використовуються способи ІФА і ПЛР. Ці дослідження дозволяють виявити мікробів внутрішньоклітинно. Дані тести добре і успішно використовуються для діагностики хламідійної та мікоплазмової інфекції.
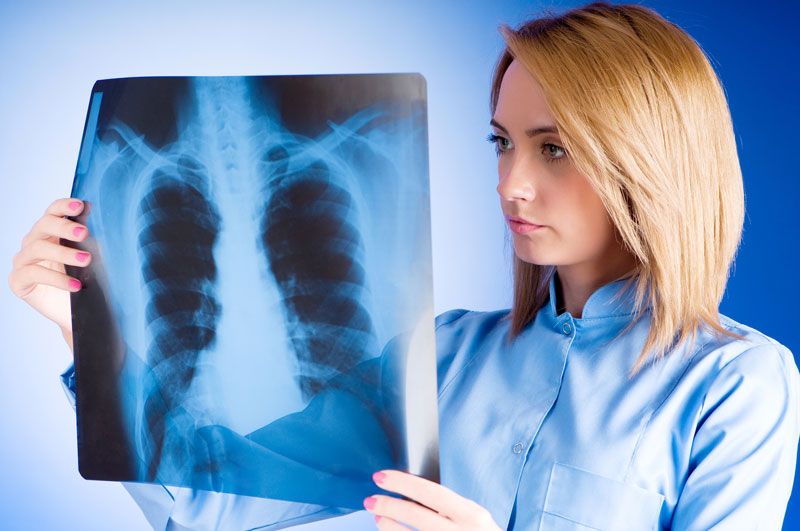
«Золотим діагностичним стандартом визначення запалення легенів є проведення рентгенографії.
На рентгенограмі лікарі можуть побачити різні патологічні ділянки легеневої тканини, в яких присутні ознаки вираженого запалення. Виглядають ці зони інакше, ніж здорова тканина легень. Рентгенографія органів грудної клітки також дозволяє виявити деякі ускладнення, такі як плеврит і абсцес.
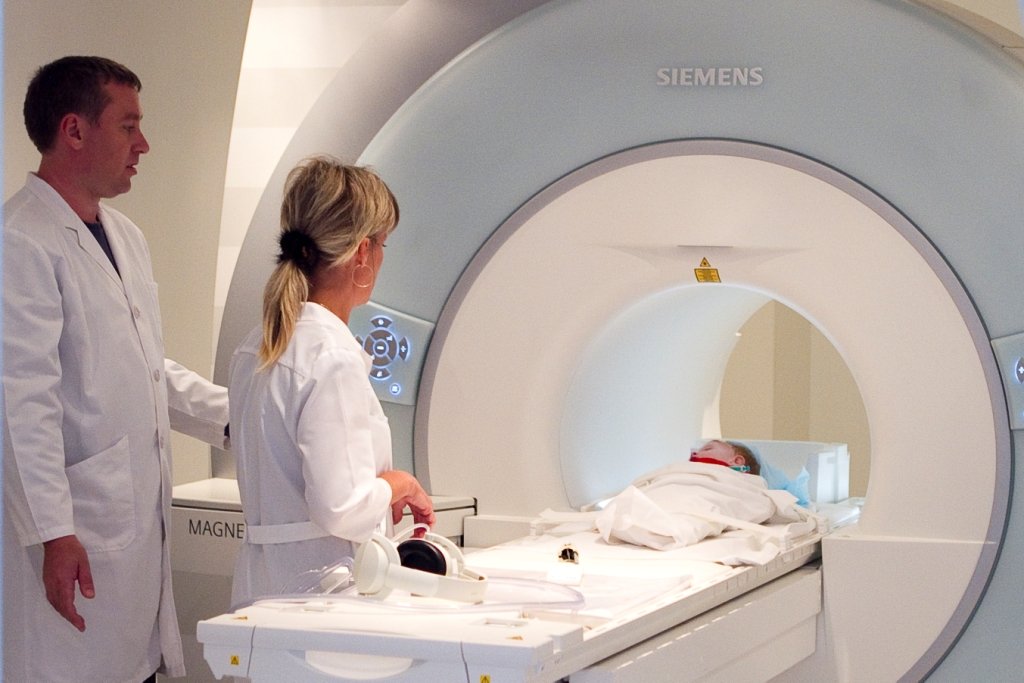
У деяких складних діагностичних випадках потрібне проведення більш точних методів діагностики. До таких досліджень відносяться комп'ютерна та магнітно-резонансна томографія.
Дані обстеження дозволяють виявляти уражені ділянки легеневої тканини досить ефективно.
Роздільна здатність сучасних апаратів, застосовуваних для томографії, що дозволяє виявляти пневмонію вже на стадії зростання патологічного вогнища в кілька сантиметрів.
Для постановки правильного діагнозу потрібне проведення цілого комплексу діагностики. Тільки по одному аналізу крові пневмонію, на жаль, виявити не вийде. Значимість діагностики запалення легень має дуже серйозне значення.
Своєчасний діагностичний комплекс діагностичних заходів дозволяє лікарям призначити необхідну схему лікарської терапії.
Лікування
Лікується запалення легенів у малюків віком до трьох років в умовах стаціонару. Також госпіталізація проводиться при тяжкому перебігу захворювання.
Малюки, яких неможливо здійснити належний догляд в домашніх умовах, також госпіталізуються в дитячу лікарню для проведення необхідного комплексу лікування.
Схема терапії пневмонії включає в себе не тільки призначення лікарських препаратів. Важливу роль у лікуванні запалення легень відіграє дотримання режиму дня. Весь гострий період хвороби дитина повинна перебувати в ліжку. Такий вимушений постільний режим необхідним для запобігання множинних ускладнень захворювання. Лікарі рекомендують дитині перебувати в ліжку протягом усього періоду високої температури.
Для швидкого одужання хворому дитині призначається спеціальне лікувальне харчування. Така дієта включає в себе вживання продуктів, що пройшли щадну обробку.
Страви краще готувати на пару або відварювати. Допускається також запікання в духовій шафі або використання мультиварки. Обсмажування на олії з утворенням щільної хрусткої скоринки повністю забороняється.
Основою харчування хворої дитини є різні білкові продукти і крупи. Для малюків молодшого віку дані продукти слід добре подрібнювати. Вживання щадної їжі необхідно. Це дозволяє оптимізувати травлення. Попередньо подрібнена їжа краще засвоюється, що потрібно в період гострого захворювання.
Для одужання від пневмонії дитина обов'язково повинен отримувати необхідну кількість вітамінів і мікроелементів. Ці хімічні компоненти потрібні дитячому організму для активної боротьби з хворобою.
В якості джерел вітамінів і мікроелементів у літній час можна використовувати різні фрукти і ягоди. Взимку ж необхідно вже призначення полівітамінних комплексів.
Питний режим відіграє також важливу роль в лікуванні пневмонії. Надходить рідина вимиває з дитячого організму токсичні продукти розпаду речовин, які у величезній кількості утворюються під час запального процесу у легенях.
Виражена спрага лише провокує вживання великої кількості рідини.
Для заповнення води в організмі хворої дитини потрібно не менше 1-1,5 літрів рідини.
В якості напоїв добре підходять різні морси і компоти. Їх можна легко приготувати і в домашніх умовах. Для приготування напоїв відмінно підходить журавлина або брусниця, сухофрукти і різні плоди. Готовий морс можна додатково підсолодити. Заміною звичного цукру може стати мед.
Для поліпшення дихання необхідно дотримуватися певні показники мікроклімату в приміщенні. Нормальна вологість в дитячій кімнаті повинна варіювати від 55 до 60%.
Занадто сухе повітря лише сприяє утрудненню дихання і розвитку сухості слизових оболонок дихальних шляхів. Для підтримки оптимальної вологості в дитячій кімнаті використовуються спеціальні прилади — зволожувачі приміщень.
Дотримання карантину — вимушена міра, яка необхідна для всіх малюків, які мають ознаки пневмонії. Це допоможе запобігти розвитку масових спалахів захворювання в організованих дитячих колективах.
Дотримуватися карантин слід не тільки малюкам, але і школярам. Малюк повинен перебувати вдома до повного одужання. Після проведеного лікування лікар проводить контроль ефективності терапії і видає дитині довідку про можливості відвідування навчального закладу, коли малюк одужав.
Медикаментозна терапія
Призначення лікарських засобів – необхідна умова для одужання малюка. При пневмонії використовується цілий комплекс різних препаратів.
Схема терапії вибудовується індивідуально для кожного малюка. При цьому лікар обов'язково враховує наявність у конкретної дитини наявних супутніх захворювань, які можуть стати протипоказаннями до застосування будь-яких лікарських засобів.
Враховуючи, що бактеріальні пневмонії зустрічаються найбільш часто, призначення антибактеріальних препаратів є необхідною умовою при складанні схеми лікування.
Лікарі віддають перевагу антибіотиків, які мають широкий спектр дії.
Вони дозволяють достатньо швидко досягти успішного результату. Сучасні препарати володіють хорошою переносимістю і менше викликають у малюків несприятливі побічні дії.
Під час проведення антибіотикотерапії обов'язково проводиться контроль ефективності призначеного лікування. Зазвичай він проводиться на 2-3 день з моменту початку застосування лікарських препаратів.
При позитивному результаті у дитини поліпшується загальне самопочуття, починає знижуватися температура тіла, а також нормалізуються показники в загальному аналізі крові. На цьому етапі істотних змін на рентгенограмі ще не виникає.
Якщо ж результат після призначення антибактеріальних препаратів не досягнуто, базова терапія піддається корекції. У такій ситуації одне лікарський засіб замінюється на альтернативне.
У деяких випадках застосовується комбінована терапія, коли одночасно призначаються кілька антибіотиків. Підбір антибактеріальних препаратів — це індивідуальна ситуація, яка проводиться тільки лікарем.
Батьки повинні пам'ятати, що самостійно призначати дитині антибіотики при пневмонії вони не повинні ні за яких обставин!
Вибір базової терапії багато в чому обумовлюється вихідним станом малюка, а також його віком.
У лікуванні запалення легенів у дітей в даний час використовуються декілька груп лікарських засобів, до яких відносяться:
- захищені клавуланової кислоти пеніциліни;
- цефалоспорини останніх поколінь;
- макроліди.
Ці препарати відносяться до терапії першої лінії. Інші лікарські засоби застосовуються лише у виняткових випадках, коли ефекту від первинної базової терапії немає.
Дітям перших місяців життя для усунення несприятливих симптомів зазвичай призначають напівсинтетичні пеніциліни.
«Амициллин» або «Амоксиклав» в поєднанні з цефалоспоринами застосовуються у малюків з пневмонією, що розвинулася в перші дні після народження.
Якщо ж патологія була викликана синегнойными паличками, то у такому разі застосовуються «Цефтазидим», «Цефаперазон», «Тієнам», «Цефтріаксон» та інші.
Для лікування запалення легенів, викликаного атиповими мікроорганізмами, використовуються макроліди.
Ці кошти мають згубною дією на мікроби, які розташовуються внутрішньоклітинно. Такі лікарські препарати будуть ефективними для терапії запалення легенів, викликаного мікоплазмами або хламідіями.
Також дані ліки застосовуються для малюків, які мають ознаки ВІЛ - пневмонії. «Супракс», «Сумамед», «Коаліціада» досить успішно застосовуються в комплексному лікуванні деяких форм запалення легенів.
Грибкові форми пневмоній лікуються за допомогою призначення протигрибкових препаратів. Системне використання «Флюканазола» дозволяє ефективно боротися з різними видами грибків, які можуть викликати пошкодження легеневої тканини у дітей. Також для лікування грибкової інфекції можна використовувати «Дифлюкан» і «Амфотерицин В». Призначення цих засобів проводиться з урахуванням віку хворої дитини і наявністю у нього супутніх захворювань.
Вибір форми лікарського засобу здійснює лікар. При тяжкому перебігу пневмонії використовуються антибіотики у формі різних ін'єкцій. Кратність, курсова дозування і тривалість використання визначаються індивідуально.
У середньому, лікування бактеріальної пневмонії займає 10-14 днів. Для досягнення стійкого ефекту від проведеного лікування дуже важливо дотримувати необхідні терміни використання антибактеріальних препаратів.
Для запобігання розвитку у дитини порушень з боку мікрофлори кишечника йому призначаються різні препарати про - і пребіотичних препаратів. Ці ліки дозволяють нормалізувати необхідне для хорошого травлення кількість лакто — і біфідобактерій.
Використання даних засобів застосовується також і після завершення курсу антибіотикотерапії для нормалізації біоценозу кишечнику. В якості таких препаратів у малюків ефективно використовуються: «Лінекс», «Аципол», «Біфідумбактерин» і багато інших.
Для нормалізації температури тіла застосовуються різні протизапальні та жарознижуючі засоби. Батькам слід пам'ятати, що використовувати такі препарати слід лише при розвитку фебрилитета у малюка.
У якості жарознижуючих засобів у малюків активно використовуються ліки на основі парацетамолу або ібупрофену. Зазвичай для досягнення стійкого ефекту дані препарати призначаються 2-3 рази на добу.
Для профілактики масивних деструктивних змін в легенях призначаються лікарські засоби, що володіють захисною дією до впливу різних ферментів.
До таких препаратів відносяться: «Контрикал» і «Гордокс». Призначення цих препаратів можливе тільки в умовах стаціонару.
Якщо у малюка з'явилися виражені ознаки дихальної недостатності, то в цьому випадку може знадобитися киснева терапія. Стійке порушення дихання, сприяє зменшенню надходження кисню до всіх внутрішніх органів, що призводить до розвитку кисневого голодування (гіпоксії). Киснева терапія дозволяє відновити всі обмінні процеси в організмі і поліпшити самопочуття малюка.
В деяких випадках потрібно, призначення системних глюкортикостероидов. Така терапія зазвичай проводиться при неефективності раніше призначених препаратів або при тяжкому перебігу захворювання.
В якості гормонального лікування використовуються різні засоби на основі преднізолону або гідрокортизону. Призначаються дані препарати у вигляді ін'єкцій. Таку терапію можна проводити тільки в умовах відділення інтенсивної терапії в стаціонарі.
Якщо у дитини погано відділяється мокротиння під час кашлю, то в цьому випадку використовуються відхаркувальні засоби. Вони зменшують в'язкість виділень, що дозволяє маляті легше відкашлятися. До таких засобів належать: «АЦЦ», «Амброксол», «Амбробене», «Флуимуцин». Батькам слід пам'ятати, що під час прийому даних препаратів дитині слід давати достатню кількість рідини.
Лікування в домашніх умовах
Самостійно лікувати пневмонію не слід. Будь-яке лікування, яке проводять батьки дитині в домашніх умовах, слід погоджувати з лікарем. Це вбереже малюка від розвитку небезпечних ускладнень пневмонії. Легкий перебіг захворювання у досить міцних малюків передбачає знаходження будинку і використання різних лікарських препаратів.
Зазвичай лікування в домашніх умовах включає в себе призначення різних лікарських трав, що володіють протизапальною і откашливающим дією.
Для приготування відварів відмінно підійде ромашка, мати-й-мачуха, шавлія, подорожник, а також аптечні грудні збори. Заварювати ці трави слід відповідно до інструкції на упаковці.
Для досягнення ефекту достатньо застосування відварів 2-3 рази в добу протягом 10-14 днів.
Реабілітація після гострого періоду хвороби
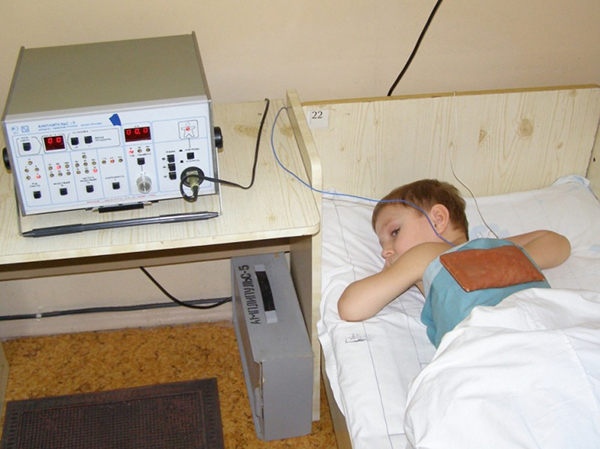
Фізіолікування допомагає всім малюкам, тільки що переболевшим пневмонією, остаточно впоратися з залишковими проявами захворювання. УВЧ терапія, світло - і магнітотерапія покращують відновлення дитини після перенесеної хвороби.
Курс фізіотерапії вибудовується індивідуально. Для досягнення позитивного ефекту зазвичай потрібне проведення 10-15 процедур, що проводяться щодня або через день.
Перкуторний масаж, який проводиться з допомогою постукивающих рухів по області грудної клітини, сприяє поліпшенню відтоку мокроти і покращує показники зовнішнього дихання. Для досягнення позитивного ефекту необхідно його проводити щодня протягом 1-2 тижнів.
Проводити перкуторний масаж малюкові можуть як батьки, так і дитячі масажисти вдома або в поліклініці (по рекомендації лікаря).
Для поліпшення загального самопочуття лікарі-пульмологи досить рано призначають комплекс лікувальної фізкультури. Таку гімнастику малюк може робити і вдома, але під обов'язковим наглядом батьків.
Дихальні вправи допомагають відходженню мокротиння, а також зменшують прояви порушень дихання, що розвилися внаслідок хвороби.
Про те, як правильно робити масаж дітям, дивіться у наступному відео.
Профілактика
Запобігти масові спалахи захворювання в колективах допоможе дотримання карантину. Всі малюки, що мають ознаки пневмонії, обов'язково повинні перебувати вдома на протязі всього періоду розпалу хвороби.
Більшість інфекцій передається повітряно-крапельним шляхом. Носіння маски в період підйому сезонних респіраторних хвороб дозволить попередити розвиток пневмонії у всіх членів сім'ї.
Вакцинація дозволяє вберегти організм дитини від різних вірусних і бактеріальних інфекцій. В даний час активно використовується щеплення від пневмококової інфекції. Ця вакцинація проводиться з урахуванням віку дитини. Ризик розвитку захворювання у вакцинованого малюка істотно знижується.
Зміцнити імунітет можна і без використання лікарських засобів. Правильне раціональне харчування, прогулянки на свіжому повітрі і загартовування сприяють активізації роботи імунної системи. Вживання полівітамінних комплексів допомагає зміцнити дитячий організм для боротьби з різними інфекціями.