У дитячій медичній практиці зустрічаються дуже небезпечні стани, що вимагають проведення спеціального лікування. Одна з таких патологій — пілоростеноз.
Що це таке?
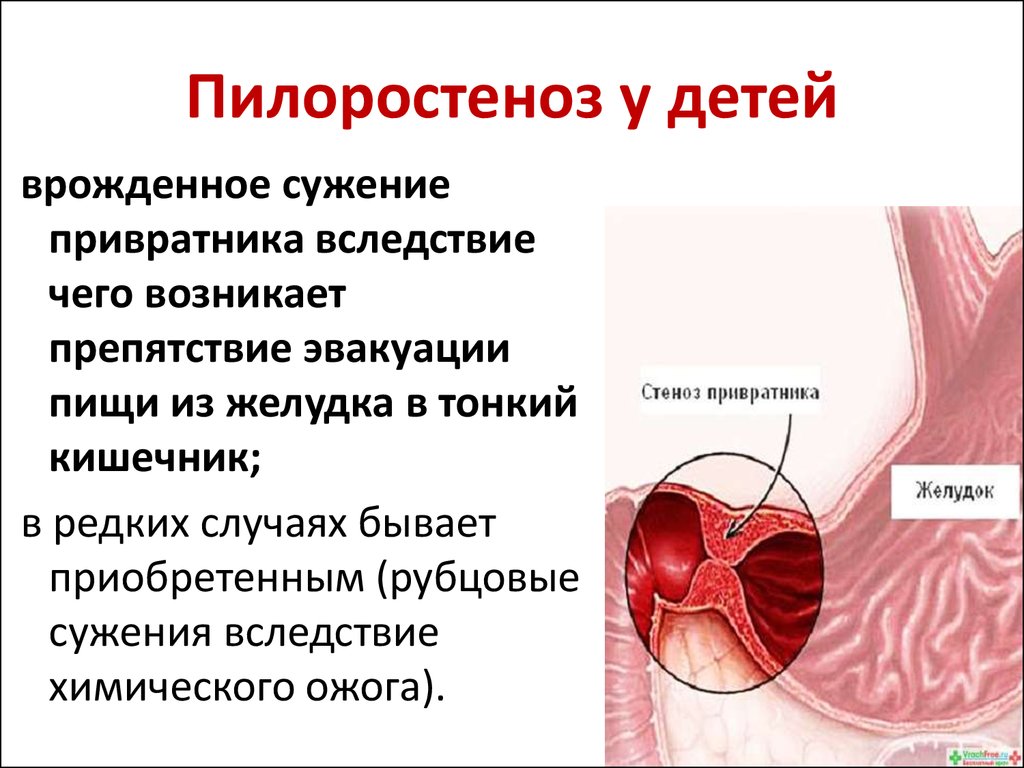
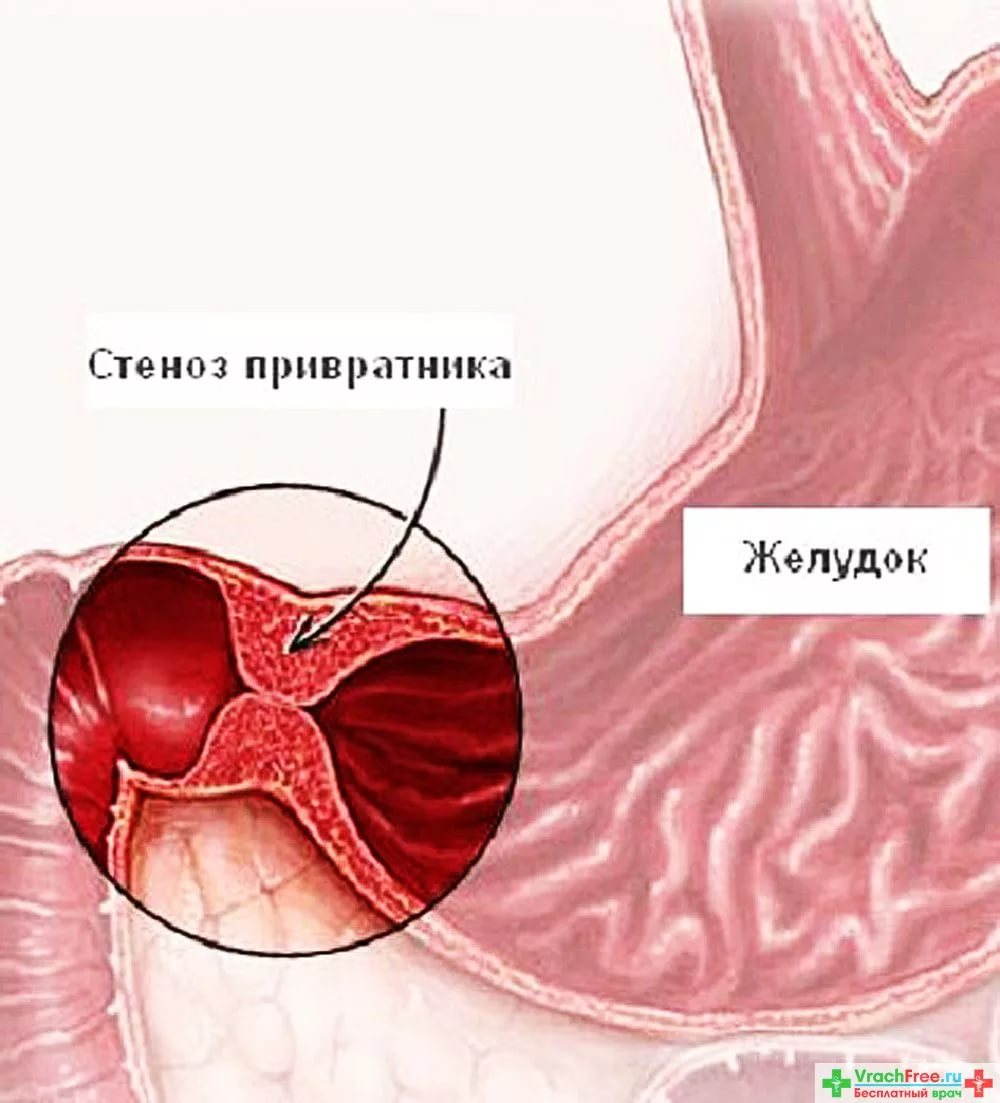
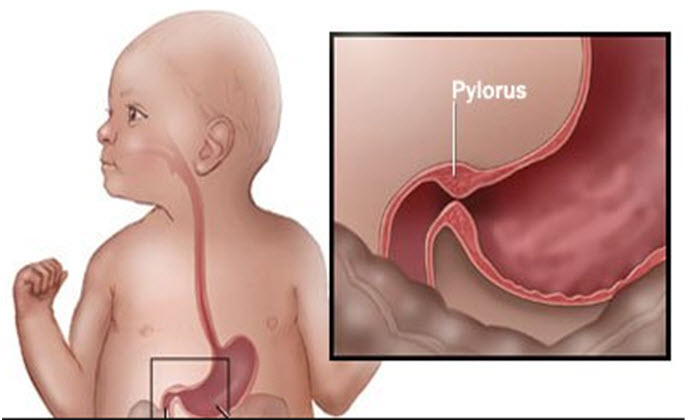
Патологічний стан, при якому істотно звужений воротар шлунка, називається пілоростенозом. Ця патологія найчастіше буває вродженою. Хлопчики, за статистикою, хворіють дещо частіше, ніж дівчатка. Перші несприятливі симптоми вродженої форми захворювання з'являються вже у новонароджених малюків.
Пілоростеноз також може бути і набутим. Зазвичай такі клінічні форми хвороби зустрічаються у дітей більш старшого віку. Найчастіше це наслідок перенесеної тяжкої форми виразкової хвороби шлунка або наслідок хімічного опіку внутрішньої шлункової стінки. Вроджені форми захворювання зустрічаються в дитячій практиці набагато частіше, ніж придбані. Проведення консервативного лікування в цих ситуаціях виявляється зовсім неефективним.
В даний час вчені так і не встановили єдиної причини, яка викликає розвиток звуження воротаря шлунка. Вони виділяють кілька причинних факторів, які найчастіше сприяють розвитку захворювання. До них відносяться:
- Різні вірусні інфекції, які переніс дитина під час внутрішньоутробного розвитку.
- Ускладнений перебіг вагітності. Сильний токсикоз, особливо на пізніх стадіях виношування плода, сприяє різних порушень органогенезу у малюка. Після народження у дитини з'являються різні анатомічні дефекти будови внутрішніх органів, а також функціональні порушення, які проявляються часто пилороспазмом.
- Тривале вживання деяких лікарських засобів.
- Виражені ендокринологічні захворювання у майбутньої мами.
Різні внутрішньоутробні патології призводять до появи у дитини після народження клінічних ознак пілоростеноза. У нормі воротар шлунка забезпечує нормальне проведення харчової грудки по травному тракту. Це функція називається евакуаторної. Якщо їжа з шлунку не виходить і застоюється в ньому протягом довгого часу, то це в кінцевому підсумку призводить до перерозтягнення його стінок.
Порушення евакуації їжі сприяє появі у малюка специфічних клінічних проявів.
Симптоматика
У розвитку захворювання послідовно змінюються кілька стадій: компенсація, субкомпенсація і декомпенсація. Якщо діагностика патології шлунка була проведена несвоєчасно або занадто відстрочене лікування, то досить швидко досягається крайня стадія — декомпенсація. Характер цієї хвороби — проградиентный. З плином часу вираженість симптомів тільки наростає.
Початкова стадія хвороби у малюків раннього віку ще не супроводжується розвитком несприятливих симптомів. Зазвичай в цей час дитину практично нічого не турбує. В деяких випадках симптоми можуть бути виражені мінімально, що не викликає ніякого занепокоєння за загальний стан малюка з боку батьків. Виявляють хворобу, як правило, вже на досить пізній стадії.
Першим симптомом у немовляти, який повинен насторожити батьків, лікарі вважають появу почуття переповнення в епігастральній області. Через деякий час у малюка з'являється блювота з'їденою їжею. Шматочки їжі в цьому випадку залишаються практично не перевареними.
Це є важливим діагностичним критерієм блювоти, яка виникає саме при пилороспазме.
По мірі прогресування хвороби блювота виникає практично після кожного прийому їжі. Навіть з'їдаючи трохи, дитина відчуває сильні блювотні позиви. Після блювоти малюк відчуває себе набагато легше. На пізніх стадіях захворювання блювотний позив виникає у дитини навіть після вживання рідин: компоту, морсів, чаю, соку і навіть простої води. Така виражена блювота приводить до того, що малюк сильно втрачає у вазі. В дитячому організмі з'являються виражені електролітні та обмінні порушення.
Тривалий застій їжі у шлунку призводить до посилення в ньому гнильних і бродильних процесів. В результаті цього, у малюка з'являються або загострюються хронічні захворювання органів шлунково-кишкового тракту. Практично у всіх малюків з тривалим перебігом пілоростеноза розвивається стійкий хронічний гастрит з порушеною шлунковою секрецією.
Порушення надходження їжі в кишечник призводить до проблем зі всмоктуванням різних поживних речовин, а також вітамінів з їжі. Це сприяє тому, що малюк значно відстає у фізичному розвитку від своїх однолітків. Хворі дітки погано набирають вагу, а в деяких випадках — навіть сильно худнуть. Немовлята зазвичай відстають не тільки у фізичному, але й психічному розвитку.
Така особливість обумовлена необхідністю оптимального надходження в ранньому дитячому віці поживних речовин і вітамінів кожен день.
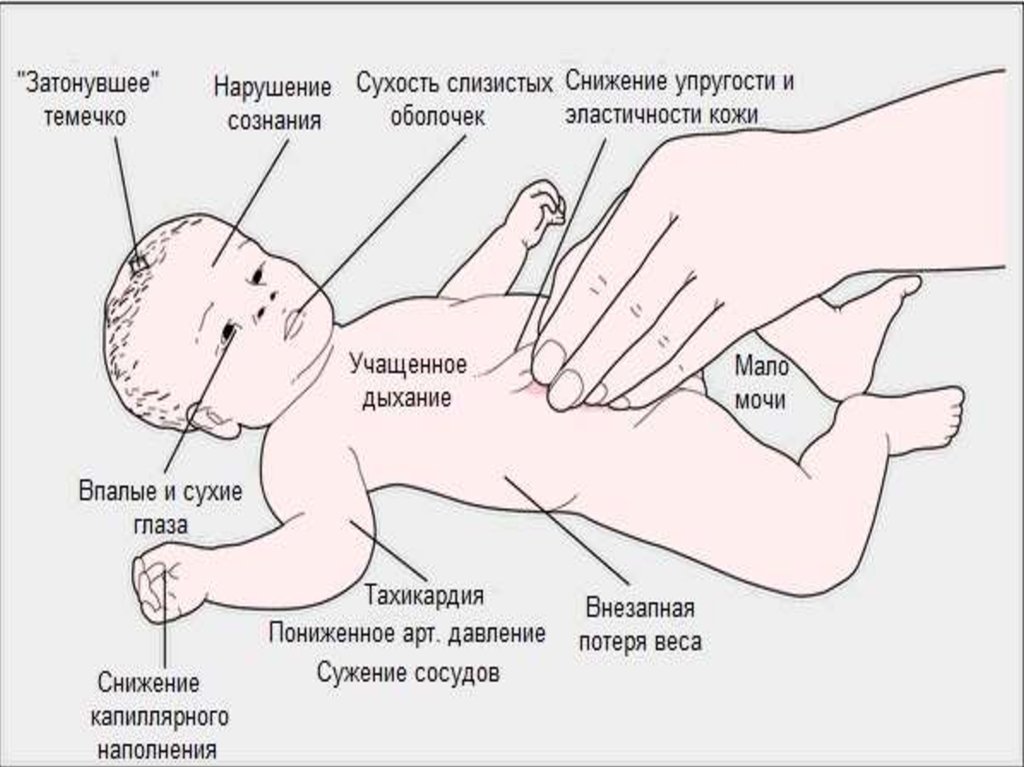
Виражена блювота сприяє розвитку у малюка численних симптомів зневоднення. Шкірні покриви дитини стають дуже сухими. Важкий перебіг хвороби сприяє появі характерного зовнішнього вигляду: обличчя витягається, загострюється ніс, чітко окреслюються вилиці. Шкіра стає блідою, на ній добре видно проступають сині дрібні вени. Видимі слизові оболонки бліднуть, а в роті з'являється нестерпне відчуття сухості.
Сильна і часта блювота сприяє тому, що малюк частіше просить пити. При тяжких стадіях захворювання це не приносить покращення самопочуття, так як вживання рідини лише сприяє більш частим блювотним позивів.
У сильно ослаблених і худеньких малюків стає видима перистальтика шлунка та його переповнення.
Відсутність надходження в організм необхідних поживних речовин призводить до того, що малюк постійно відчуває наростаюче почуття голоду. Високий апетит тривалий час зберігається у дитини і лише прогресує при розвитку захворювання. Наростаюча блювання призводить до того, що у малюка з'являються виражені запори. Переповнення шлунка сприяє виникнення больового синдрому в області епігастрію.
Діагностика
При появі перших клінічних симптомів хвороби дуже важливо терміново звернутися до лікаря. Доктор проведе повноцінний клінічний огляд та обстеження малюка, яке необхідно для постановки правильного діагнозу. Під час проведення огляду лікар обов'язково проводить пальпацію живота і визначає розміри органів шлунково-кишкового тракту.
Фахівець зможе виявити також переповнення в шлунку і оцінити ступінь вираженості інших функціональних патологічних станів.
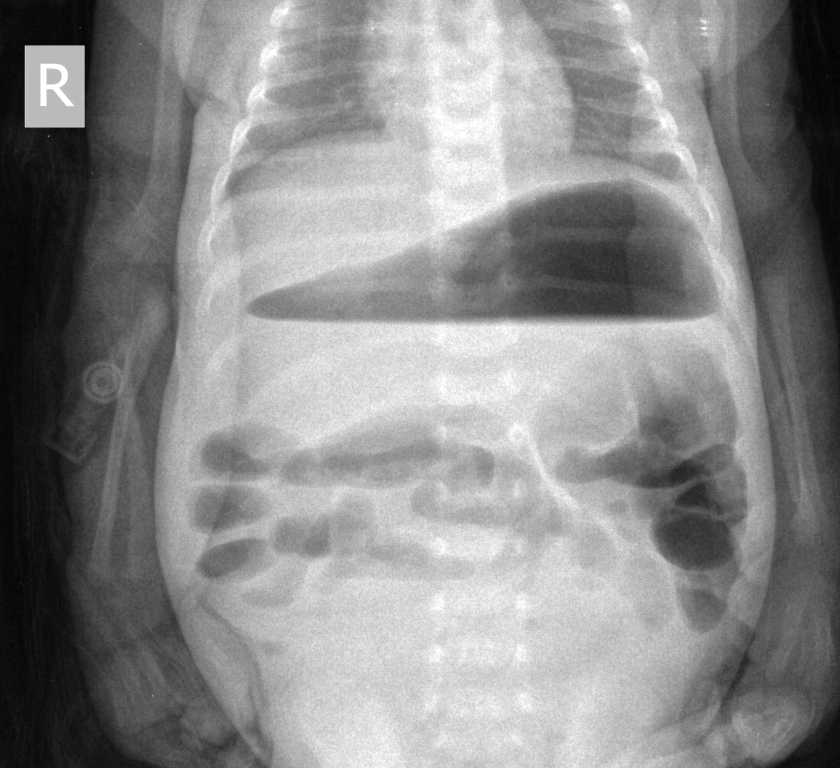
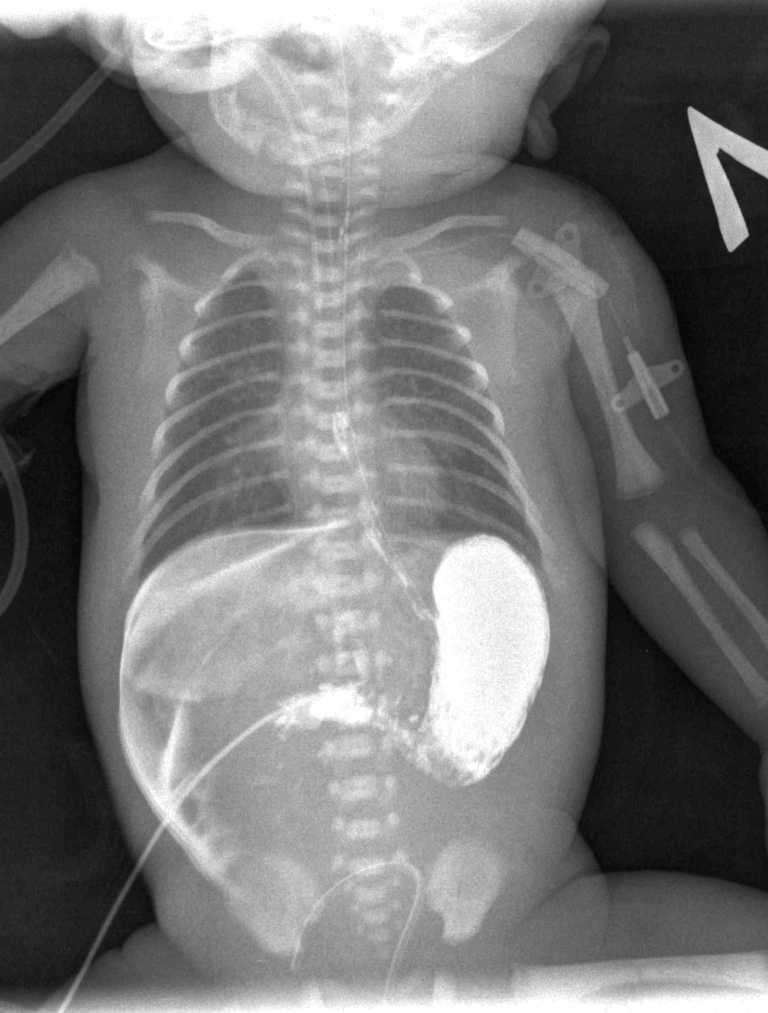
Для встановлення метаболічних порушень доктор призначить дитині обов'язковий аналіз крові. Обстежити органи шлунково-кишкового тракту можна за допомогою проведення ультразвукового дослідження. До іншого, більш неприємного дослідження, відноситься проведення ендоскопічного обстеження верхніх відділів травної системи. З допомогою спеціальних приладів — ендоскопів лікарі проводять огляд всіх анатомічних відділів шлунка, а також визначають наявність і обсяг застійного в ньому вмісту.
На пізніх стадіях захворювання при ендоскопічному дослідженні виявляються ознаки рубцевих звужень. Вони також можуть бути присутніми у малюків з набутими формами пилоростенозов, що виникли в результаті хімічного опіку слизової шлунка різними речовинами. Для дітей більш старшого віку з метою виключення звуження воротаря проводиться рентгенографія. Вона також допомагає встановити ступінь вираженості наявних анатомічних дефектів.
В даний час рентгенографія шлунка у дітей застосовується все рідше і рідше. На зміну цим методом прийшли різні ультразвукові дослідження, які дозволяють більш точно і достовірно уточнити наявність наявних звужень в шлунку. Ультразвук не несе променевого навантаження, як рентгенографія, а відтак може застосовуватися навіть у найменших пацієнтів.
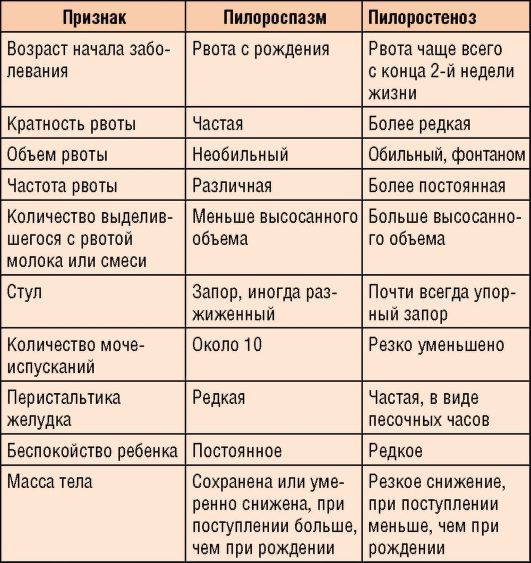
У діагностиці дуже важливо відрізняти органічні (структурні) дефекти від функціональних. Пілоростеноз — це органічна патологія, що характеризується наявністю вираженого звуження в області воротаря. Пілороспазм — функціональне порушення, пов'язане з порушенням нервової іннервації органу. У деяких випадках для проведення диференціальної діагностики між цими двома патологічними станами лікарі вдаються до призначення курсових схем спазмолітиків.
Зазвичай вживання цих засобів призводить до поліпшення самопочуття при пилороспазме і практично не має стійкого терапевтичного ефекту при пілоростенозі.
У чому відмінність пилороспазма і пілоростеноза дивіться у наступному відео.
Лікування
Для усунення несприятливих симптомів захворювання проводяться різні види хірургічного лікування. Вибір операції здійснює дитячий хірург з урахуванням вихідного стану дитини, його віку та наявності у малюка супутніх хронічних захворювань. Найчастіше хірургічне лікування пілоростеноза проводиться в плановому порядку.
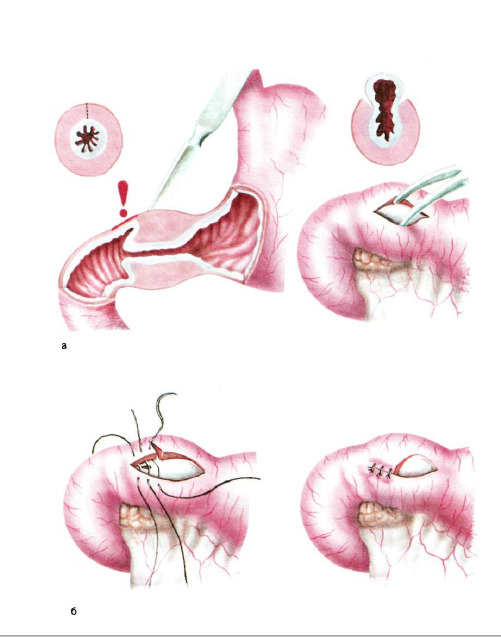
В дитячій хірургічній практиці досить часто використовується операція з Фреда-Рамштедту. Цей спосіб — максимально щадний для ніжного організму дитини. В процесі операції хірурги проводять пошаровий розтин слизової і м'язової оболонок, доходячи до воротаря. Під час оперативного лікування впливу на слизову оболонку не виявляється. Така щадна методика дозволяє істотно знизити ймовірність розвитку післяопераційних ускладнень.
Дійшовши до звуженого відділу воротаря, лікарі проводять послідовне розмикання щільного м'язового кільця. Це сприяє тому, що слизова оболонка може самостійно розправитися без нанесення хірургічних насічок на неї. Згодом розміри шлунка поступово приходять у норму, а всі несприятливі клінічні симптоми пілоростеноза повністю зникають.
В ході операції лікарі також працюють з нервами, які забезпечують іннервацію шлунка. Це сприяє закріпленню позитивного ефекту від проведеного хірургічного лікування.
Навіть важкий перебіг пілоростеноза є показанням для проведення операції. При несвоєчасному виконанні хірургічного лікування у дитини стрімко розвиваються небезпечні ускладнення. В деяких випадках це навіть може призвести до летального результату. Пілоростеноз — це досить небезпечне клінічне стан, що вимагає невідкладного лікування.