Багато чули від гінекологів та спеціалістів УЗД термін «жовте тіло». Але не всі уявляють собі, що це і де воно знаходиться. У той же час саме воно, жовте тіло, забезпечує нормальний жіночий менструальний цикл, а також є головним і першим помічником малюка, якщо в поточному циклі жінка зачала дитину.
Що це таке?
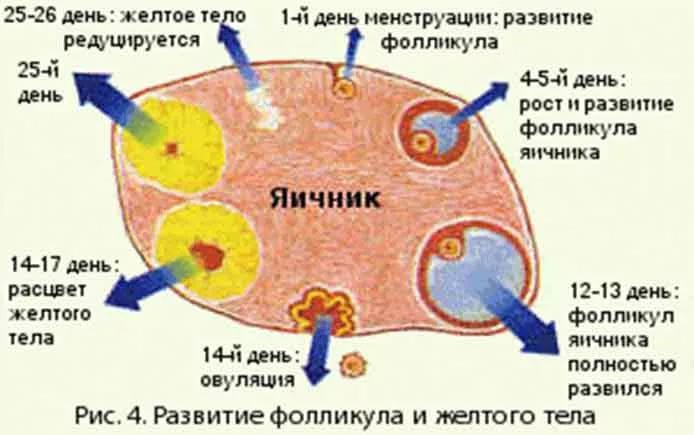
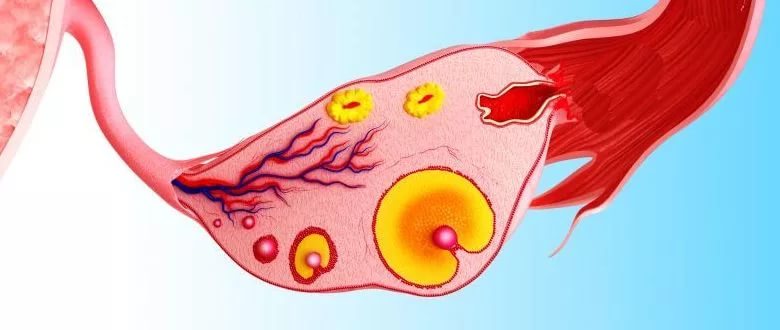
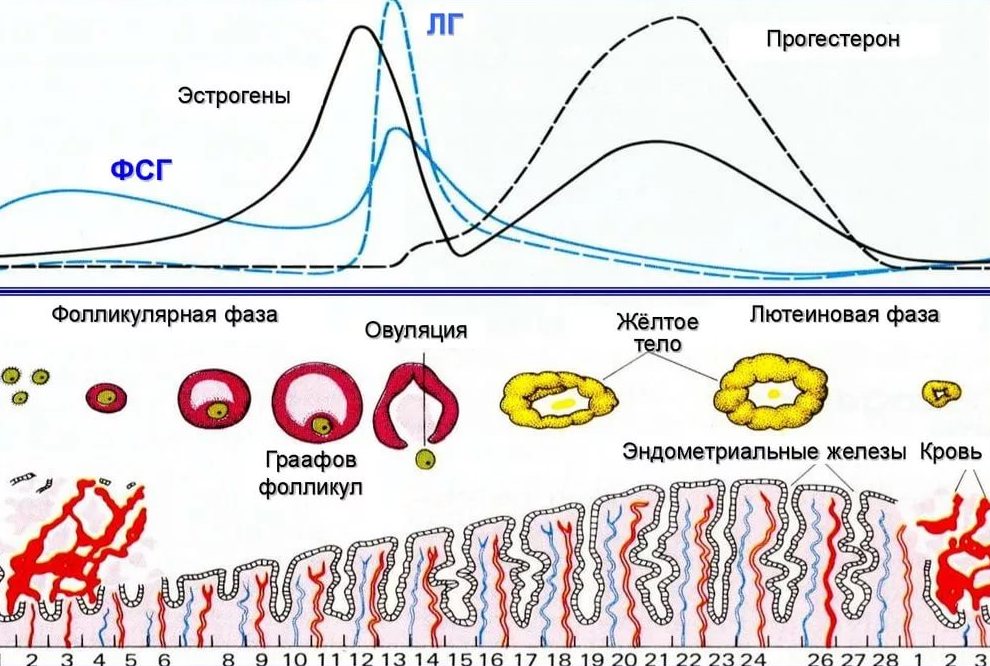
Жовте тіло являє собою освіта тимчасове, воно з'являється в яєчнику жінки відразу після овуляції. Як тільки в середині циклу зріла яйцеклітина під дією лютеїнізуючого гормону залишає фолікул, що лопнув на поверхні яєчника пухирець починає швидко перетворюватися в тимчасову залозу внутрішньої секреції. Жовте тіло приходить на зміну пузирі фолікулу. Його завдання — забезпечити організм жінки прогестероном, оскільки під дією саме цього гормону проходить друга половина жіночого циклу.
Назва виникла невипадково. Жовтим тілом залозу назвали за рахунок насиченого жовтого кольору її вмісту. Заліза формується з гранулезных клітин фолікула. В бульбашці більше немає необхідності, він своє завдання виконав — виростив і випустив статеву клітину, яка цілком може бути запліднена чоловічими статевими клітинами — сперматозоїдами.
А ось гормональна підтримка з урахуванням можливості продовження роду повинна бути якісно інший.
Незначні концентрації естрогену, який також виробляє жовте тіло, по суті, на другу фазу жіночого циклу не впливає. Інша справа прогестерон — гормон, під впливом якого ендометрій стає більш пухким, товстим, він готується до імплантації плідного яйця, якщо зачаття відбулося. Прогестерон створює в організмі жінки умови, максимально сприятливі для започаткування та становлення нової життя і немає різниці, настала вагітність чи ні. Вся друга половина жіночого циклу проходить під дією прогестерону.
Якщо жінка завагітніла у поточному циклі, то через тиждень після овуляції зазвичай трапляється імплантація плодового яйця в старанно підготовлений за допомогою прогестерону ендометрій.
Ворсинки хоріона відразу після імплантації починають виробляти особливий гормон — хоріонічний гонадотропін, який не дає жовтому тілу загинути, підтримує його функціонування. Так буде продовжуватися, поки не з'явиться повноцінна плацента, яка візьме на себе подальшу вироблення прогестерону для забезпечення потреб вагітного організму.
Якщо зачаття в цьому циклі не сталося (яйцеклітина не зустрілася з чоловічими статевими клітинами або плодове яйце не змогло імплантуватися і загинуло), ХГЛ в кров жінки не надходить, тимчасова залоза зменшується, стає рубцевою тканиною, перестає виробляти прогестерон, і через 2-3 дня починається чергова менструація. На місці рубцювання жовтого тіла утворюється особливий ділянку, який медики називають білуватим тілом, воно не несе ніякого функціонального навантаження і зникає з часом самостійно без сліду.
Зазвичай в одному циклі жовте тіло утворюється в одному яєчнику — у правому або лівому, в залежності від того, з поверхні якого з них вийшла яйцеклітина. Якщо мала місце подвійна овуляція з двох яєчників одночасно, то жовтих тіл утворюється два – по одному на місці кожного фолікула, що лопнув. Тому сам факт виявлення на УЗД двох жовтих тіл у різних яєчниках може говорити про те, що у жінки є ймовірність багатоплідної вагітності, навіть якщо затримка ще тільки почалася.
Без овуляції, якщо цикл був ановуляторним, жовте тіло не утворюється зовсім. У гінекології ці поняття — похідні, тісно пов'язані одне з іншим. Якщо не було виходу ооцита, то і жовтого тіла не буде.
Фази розвитку
Жовте тіло розвивається за певним фазам, долаючи кілька стадій.
- Проліферація — це початок існування залози, вона формується на місці фолікула, що лопнув. Зачатки її існують у фолікулі спочатку, а заліза з перших хвилин після виходу яйцеклітини починає рости.
- Васкуляризація — заліза зростає, у неї з'являється харчування від кровоносних судин. Цей процес зазвичай займає до 3-4 діб. Після закінчення цього часу жовте тіло починає виконувати свої функції в повному обсязі.
- Пік розвитку — якщо зачаття не настав, то піку заліза досягає зазвичай за 10-12 днів, після чого починається регрес.
- Регрес — період зворотного розвитку до стану білуватого тіла і припинення функціонування. Зазвичай займає 2-3 дні.
Якщо зачаття відбулося, жовте тіло функціонує до строку 10-12 тижнів. Зазвичай до кінця першого триместру вагітності молода плацента починає сама виконувати ендокринні обов'язки, в жовтому тілі зникає необхідність, відбувається регрес, і воно зникає.
У нормі жовте тіло виробляє гормони, які потрібні жіночому організму для забезпечення початку вагітності. Прогестерон сприяє зростанню ендометрія в матці, він потрібен для запобігання початку чергової менструації, його рівень важливий для виношування плоду, а також для його живлення, енергетичних запасів та формування.
Розміри — що означають і які норми?
Розміри тимчасової залози на поверхні яєчника можна оцінити тільки одним способом — зробити УЗД. На самих ранніх термінах вагітності цей показник вважається досить важливим, адже він може вказувати на те, наскільки правильно розвивається малюк, чи є ризики самовільного переривання вагітності.
Нормою для жінок, які чекають малюка, є розмір жовтого тіла від 10 до 30 мм. В межах цього діапазону значення може бути індивідуальним.
При зменшенні або збільшенні тимчасової залози в розмірах лікар обов'язково призначить додаткові обстеження, щоб зрозуміти, з чим пов'язана така поведінка жовтого тіла.
На різних стадіях свого розвитку жовте тіло має різну величину. Його розміри також залежать і від того, скільки гормонів залоза виробляє. Наприклад, розмір жовтого тіла в кінці менструального циклу, якщо вагітність не настала, становить від 10 до 15 міліметрів. В період розквіту величина залози досягає 27 мм, але поступово зменшується, якщо вагітності немає.
Перші три доби після овуляції тимчасова залоза досягає розміру 12-15 міліметрів. До періоду овуляції розміри залози досягають 20 мм. Якщо в другій половині жіночого циклу розміри тимчасової залози внутрішньої секреції досягають 30-50 мм, говорять вже про патологічним збільшення, яке зазвичай викликає кіста жовтого тіла.
Як роблять УЗД і навіщо?
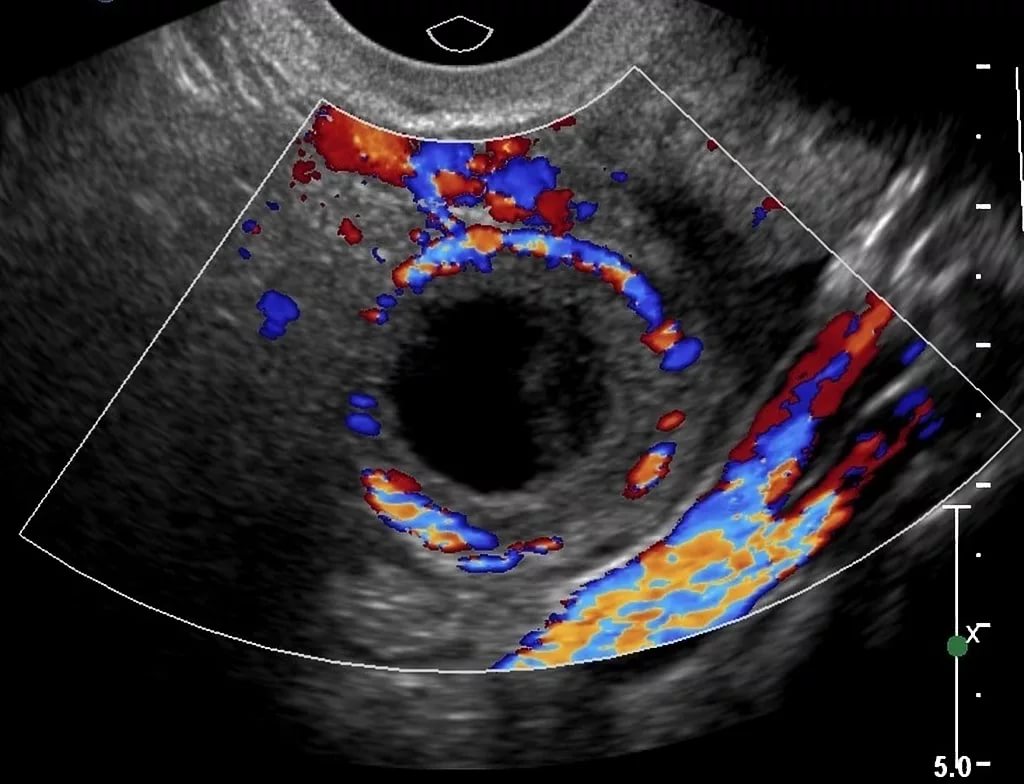
До того як відбудеться овуляція, про розміри та особливості жовтого тіла говорити передчасно. Перша інформація про нього може з'явитися приблизно через 3-4 дні після овуляції. УЗД проводять або зовнішнім датчиком (абдомінальної), або трансвагінальним, другий спосіб вважається максимально кращим, оскільки він дає більш вичерпну інформацію.
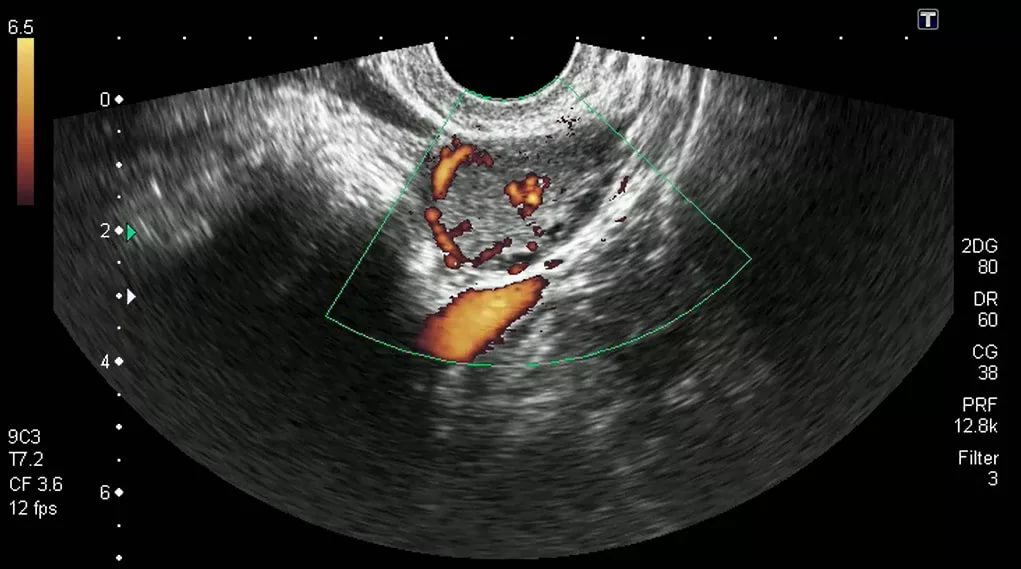
Жовте тіло на моніторі УЗ-сканера виглядає, як анэхогенное освіта. Часом саме так його і позначає лікар, що приводить жінку в повне здивування. Ехогенності немає, оскільки всередині залози є рідина. Про те, наскільки добре заліза справляється зі своїми обов'язками, каже товщина ендометрію — її також легко виміряти в процесі ультразвукового сканування органів малого тазу.
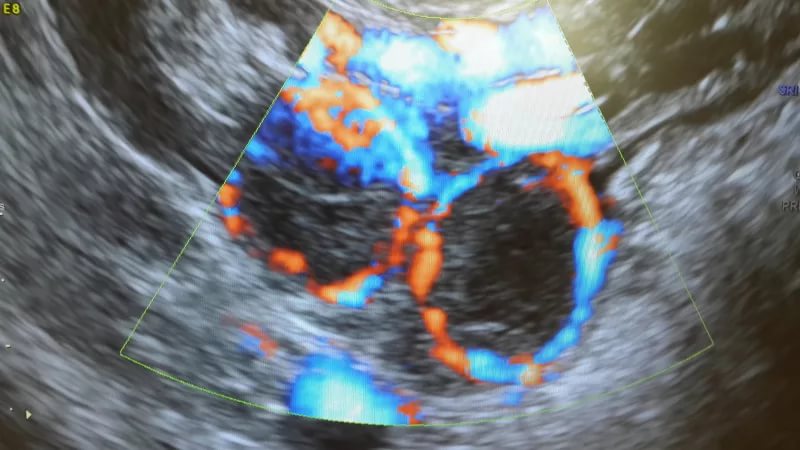
Іноді є необхідність оцінити не тільки розміри залози та ендометрія, але й виміряти кровотік в області жовтого тіла. В цьому випадку проводиться так зване УЗД з доплером. Чим краще кровотік в жовтому тілі, тим вище ймовірність його повноцінного функціонування.
Якщо кровотік слабкий, то може бути запідозрена недостатність жовтого тіла, при якій потрібної кількості прогестерону воно не виробляє.
УЗД дозволяє побачити, в якому стані і фазі знаходиться тимчасова залоза, розвивається вона або регресує. Наприклад, наявність жовтого тіла в яєчнику при затримці, навіть якщо тести на вагітність не показують «цікавого положення», цілком може говорити про те, що вагітність можлива. Якщо жовте тіло не візуалізується, цілком ймовірно, що овуляції в цьому циклі не було взагалі. А велике жовте тіло, розміри якого перевищують норми, може бути ознакою деяких гінекологічних патологій.
УЗД рекомендується жінкам, які лікувалися від безпліддя, давно і безуспішно планують зачаття, а також жінкам, які перенесли кілька викиднів або завмерлі вагітності на ранніх термінах.
Недостатність
Недостатність жовтого тіла — найбільш поширена проблема, з якою можуть зіткнутися жінки. Вона пов'язана з недостатнім рівнем гормону, що виробляється в жовтому тілі. У зв'язку з малою кількістю прогестерону, вагітність може бути поставлена під загрозу мимовільного переривання. Якщо відбувається викидень, жовте тіла поступово розсмоктується. Лікарі називають таку недостатність ще й неспроможністю лютеїнової фази, і це одна з найпоширеніших причин жіночого безпліддя і хронічного невиношування.
Симптоми недостатності жовтого тіла майже завжди пов'язані з укороченням другої фази менструального циклу: в нормі вона становить 14 днів, при недостатності — 10 діб і менше того. Причиною неспроможності сформувалася тимчасової залози може бути генетична аномалія зародка, зазвичай пов'язана з порушенням структури Х-хромосоми. Неспроможність може бути обумовлена і жіночої спадковістю, онкологічними захворюваннями, порушеннями роботи статевих залоз, а також гіпофіза і гіпоталамуса.
Проблеми з нормальним функціонуванням жовтого тіла можуть виникнути у жінок, які мають проблеми зі здоров'ям нирок, печінки, а також з ендокринними захворюваннями, які виражаються підвищеним рівнем пролактину в крові, порушенням балансу гормонів щитовидної залози.
Недостатність жовтого тіла проявляється порушеннями менструального циклу: цикл може подовжитися, вкоротитися, тонкий ендометрій, імплантація плодового яйця утруднена, можливий викидень. Низька концентрація прогестерону не може вберегти мускулатуру матки від скорочень, розслаблення м'язового шару дітородного органу недостатня, щоб забезпечити зародку безпечні умови для розвитку. Встановити недостатність жовтого тіла можна за результатами УЗД і аналізів крові на прогестерон, які проводять в динаміці з 16-19 дня циклу з перервою у два дні. Може бути проведена біопсія ендометрію.
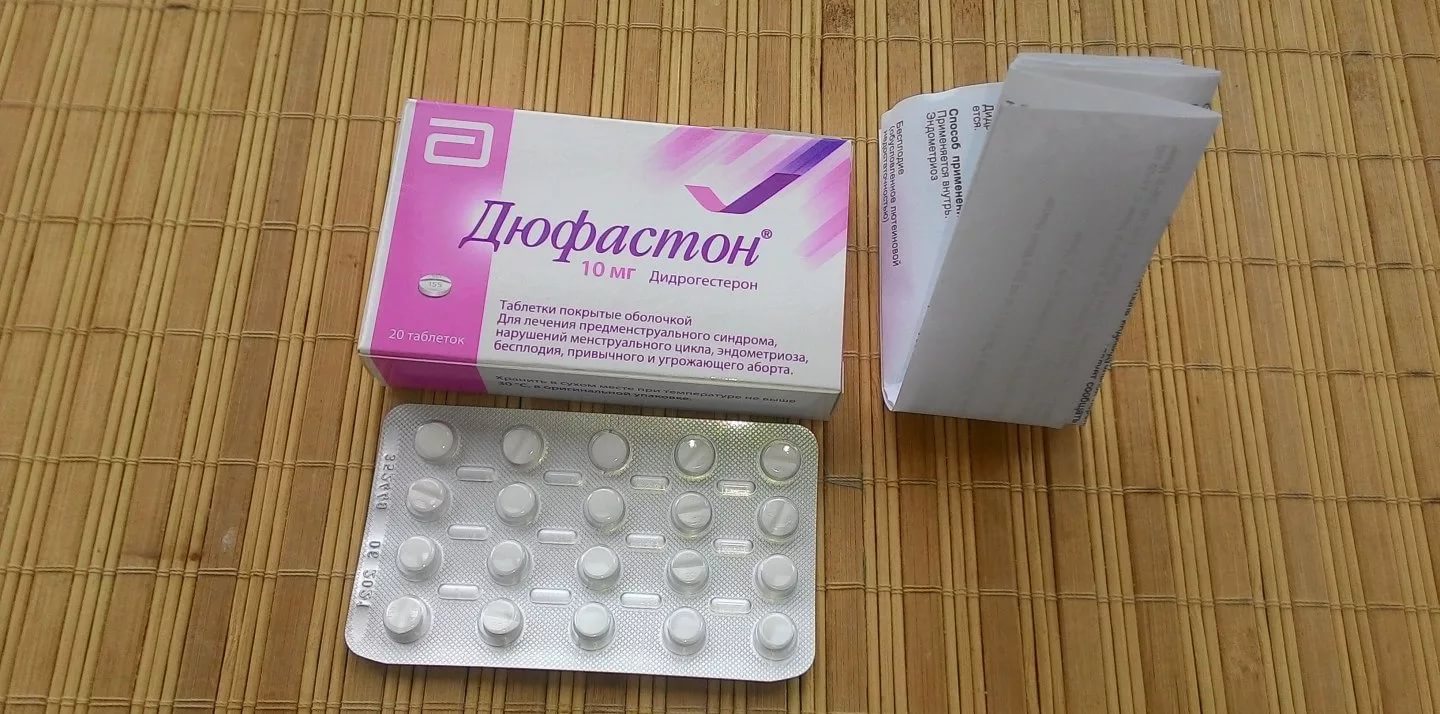
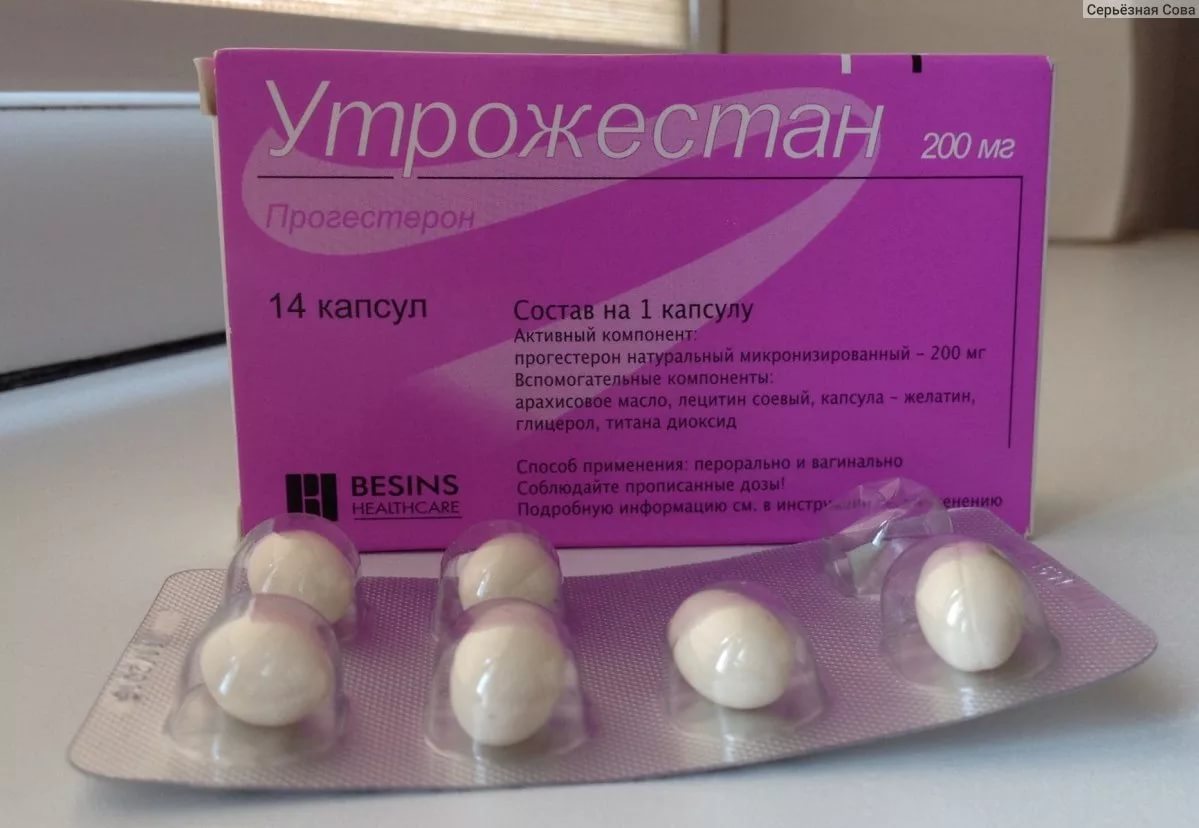
Лікування недостатності включає в себе прийом препаратів прогестерону – «Утрожестана», «Дюфастона». Якщо жінка проходить лікування в стаціонарі, використовують масляний розчин прогестерону. Деколи, якщо наступила вагітність, приймати такі лікарські засоби доводиться весь перший триместр до формування плаценти.
Кіста
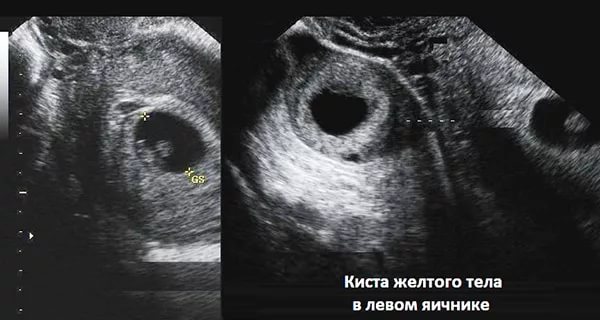
Кіста тимчасової залози вважається функціональним утворенням, вона формується на місці жовтого тіла, яке не змогло під дією певних факторів регресувати в покладений термін. Зазвичай у такого порушення немає симптомів, лише рідко кіста дає про себе знати тягнуть несильними болями в нижній частині живота. Не виключені порушення менструального циклу. Зазвичай такі кісти в лікуванні не потребують, протягом 2-3 циклів вони розсмоктуються самостійно, в іншому випадку може бути рекомендовано хірургічне лікування.
Кісту жовтого тіла іноді називають лютеїнової кістою, її величина в середньому складає 6-8 сантиметрів. Такий діагноз, за медичною статистикою, встановлюють приблизно 5% жінок, які знаходяться в дітородному віці. Є два види таких кіст: перші формуються у невагітних, а другі — у жінок на тлі вагітність, що настала.
Причини лютеиновых кіст не до кінця відомі і зрозумілі медицині. Найчастіше вони утворюються на тлі порушення кровообігу яєчників, а також після стимуляції овуляції гормональними засобами і застосування засобів для екстреної посткоїтальної контрацепції. Також фахівці вважають, що вище ризик утворення лютеїнові кісти у жінок, які часто сидять на монодиетах, перевантажують себе важкою фізичною роботою, трудяться на шкідливому виробництві, роблять аборти.
Наявність кісти не перешкоджає настанню вагітності, не обтяжує її течії. Зазвичай до 20 тижнів вагітності такі лютеиновые кісти самі по собі инволюционируют.
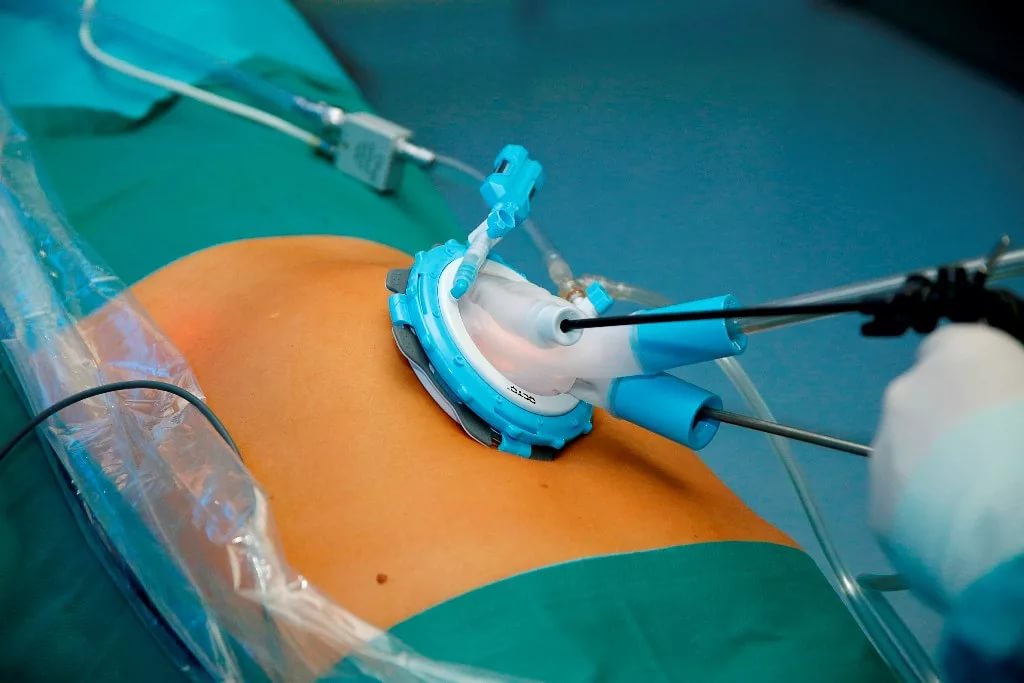
Серед можливих ускладнень — розрив кісти і перекрут її ніжки, в цьому випадку спостерігаються сильні болі, слабкість, падіння тиску. Показано оперативне лапароскопічне втручання.
Про те, що таке кіста жовтого тіла яєчника, дивіться далі.
Персистенція
Персистенція фолікула — стан, при якому розриву фолікула не сталося, яйцеклітина залишилася всередині. В такому стані персистентные фолікули існують до 10 діб, потім починається менструація, жовте тіло УЗД може не візуалізуватися, часто утворюється фолікулярна кіста. Затримка менструації при персистенції може скласти кілька місяців. Основною причиною персистенції вважається гормональний збій, при якому природні овуляторні процеси виявляються порушеними.
Фолікул за результатами ультразвукової діагностики присутня протягом довгого часу, а от жовтого тіла не спостерігається. При цьому вагітності немає, вона не наступає, оскільки виходу ооцита не сталося, в організмі переважає естроген.
Лікування призначають зазвичай гормональне — допомагають препарати, які пригнічують рівень естрогену в першій фазі циклу, і препарати, що збільшують концентрацію прогестерону, у другій половині жіночого циклу. Прогнози позитивні і сприятливі. Після усунення персистентного фолікула зазвичай вдається повністю відновити менструальний цикл і здатність жінки до зачаття.
Важливо! Виявлення відхилень в розмірах жовтого тіла не означає, що жінка хвора, вагітна або є інші підстави для цього. Деколи це індивідуальна особливість. А тому при виявленні відхилень важливо не відмовлятися від відвідування лікаря, від динамічного спостереження, здачі аналізів. Це допоможе зрозуміти, що саме відбувається в організмі жінки і як це виправити.