Для того щоб оцінити показники чоловічого здоров'я, використовуються різні аналізи. Одним з них є вивчення сперми — розгорнута спермограма за Крюгеру.
Що показує метод?
Розширена спермограма за Крюгеру є одним з методів діагностики репродуктивних патологій. Найчастіше цей метод дослідження призначається майбутнім батькам, які мають по будь-яким причин труднощі із зачаттям.
При цьому дослідженні морфологічні особливості чоловічих статевих клітин (сперматозоїдів) аналізуються за допомогою особливих критеріїв — шкали Крюгера. Дане дослідження проводиться не всім чоловікам. Для його проведення існують певні медичні показання. Як правило, призначають виконання даного лабораторного тесту лікарі-репродуктологи.
Сувора морфологія досягається в лабораторних умовах і допомагає оцінити, чи може завагітніти жінка від конкретного чоловіка. Без ретельного вивчення властивостей чоловічих статевих клітин цього домогтися неможливо.
Даний метод дослідження запропонував професор Крюгер ще у кінці XX століття. Також він розробив і спеціальні показники, за якими проводиться оцінка. Метод застосовується вже протягом багатьох років і дозволяє лікарям отримати необхідну інформацію про наявні патології репродуктивного здоров'я чоловіків.
Чим відрізняється від звичайної спермограми?
Базове дослідження еякуляту дає фахівцям лише орієнтовну картину про стан чоловічого репродуктивного здоров'я. У більшості випадків проведення даного методу дослідження буває достатньо. Проте іноді потрібно і більш ретельний аналіз.
Особливо гостро це питання стоїть в тому випадку, якщо у чоловіка присутні які-небудь труднощі з зачаттям. У такій ситуації потрібне проведення більш розширеної діагностики. Одним з обов'язкових умов є оцінка морфології (будови) чоловічих статевих клітин. Це можливо завдяки методу розширеної спермограми за Крюгеру.
Норми для природної вагітності
Для того, щоб зачаття все-таки відбулося, повинні «спрацювати» багато факторів. Від фертильного здоров'я чоловіка також залежить дуже багато.
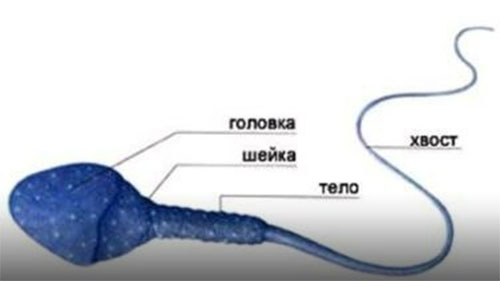
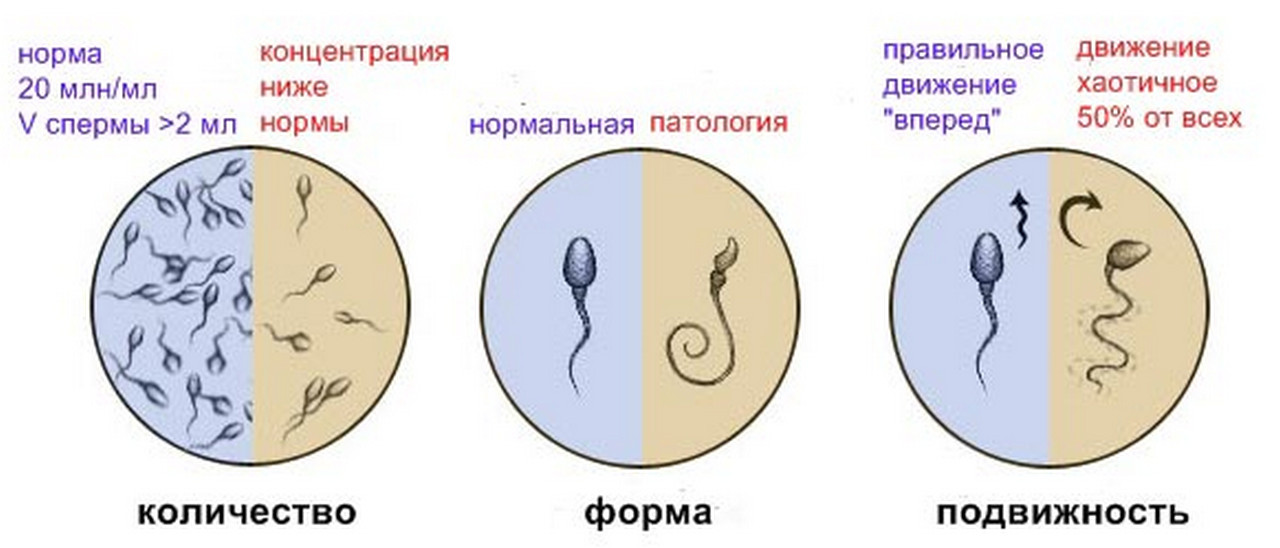
Морфологічну будову сперматозоїдів є важливою клінічною ознакою, який необхідний для здійснення природного зачаття. Норма морфології сперматозоїда представлена в таблиці нижче:
Оцінюваний ознака | Анатомічна характеристика |
Головка | Овальна, трохи витягнута. Довжина — 2,5 мкм, ширина — 4 мкм. |
Шийка | Є своєрідним переходом від головки до хвостика. Нормальні розміри повинні відповідати до 1,5 від обсягу головки. |
Хвостик | Витягнутої форми, здійснює активні рухи. |
Будова (морфологія) чоловічої статевої клітини є дуже важливим критерієм. Для цього оцінюється співвідношення головки, шийки і хвоста сперматозоїда. У нормі головний кінець має кілька овальну форму. Його хвіст при цьому дуже рухливий.
Якщо морфологічних дефектів при обстеженні не виявляється, це є показником норми. У такому випадку можливість злиття з яйцеклітиною збільшується.
Фахівці виділяють кілька патологічних варіантів будови головки чоловічої статевої клітини. Так, вона може мати грушоподібну, трапецієподібну, конічну та круглої форми. Можливі також і інші варіанти, але вони зустрічаються в медичній практиці вкрай рідко.
Між головкою і хвостиком повинна бути безпосередня зв'язок. Якщо таке «взаємодія» порушено, то це є наслідком патології. У такій ситуації може порушитися і траєкторія руху сперматозоїда.
Кілька років тому лікарі оцінювали тільки патології анатомічної форми головки. У теперішній же час оцінюються всі клінічні параметри.
У висновку проведеного дослідження можуть стояти цифри. Вони позначають кількість уражених відділів сперматозоїда. Так, якщо присутній тільки патологія голівки, то вказується цифра 1. При ураженні трьох анатомічних відділів (головки, шийки і хвоста) – цифра 3.
Як зробити спермограму?
Перед проведенням дослідження слід поговорити з лікарем, щоб він підготував рекомендації по підготовці до аналізу. Даний вид обстеження можна здати в будь-якому медичному закладі, який робить такі аналізи. Зазвичай дослідження проводяться в клініках, де ведеться робота з парами, які мають складності з народженням дитини.
У медичних установах, як правило, існує окремі кабінети, де чоловік може спокійно здати свій біоматеріал. Сучасні клініки намагаються добре обладнати це приміщення, щоб у ньому представникам сильної статі було психологічно комфортно.
Під час збору біоматеріалу чоловіка ніхто не турбує. Час також, як правило, строго не регламентується. Для проведення дослідження збирається еякулят. Досягається це методом мастурбації. Еякулят збирається в спеціальний контейнер, який видають чоловікові перед проведенням аналізу.
Правильна підготовка
Для того щоб результати аналізу були якісними і достовірними, обстежуваній людині необхідно як слід підготуватися. Як правило, в усіх медичних закладах, де проводяться такі дослідження, є спеціальні рекомендації та пам'ятки. У них розповідається про те, що ж необхідно зробити для якісної підготовки перед виконанням обстеження.
Перед походом в лабораторію чоловікові призначається повний статевий спокій. Це означає не тільки припинення занять сексом, але і заборона мастурбації. Це потрібно для того, щоб під час проведення дослідження сперматозоїди були активними й рухливими.
Також за кілька днів до проведення обстеження чоловікові не слід вживати спиртні напої. Алкоголь надає несприятливу дію на сперму, що може призвести до отримання недостовірних результатів дослідження.
За пару днів до походу в лабораторію для здачі біоматеріалу слід обмежити кількість викурених сигарет. Краще в день обстеження чоловікові не палити.
Вплив занадто високих температур на організм під час підготовки до обстеження також небажано. Чоловікам, які планують пройти таке дослідження, за кілька днів до його проведення не слід відвідувати лазню або сауну. У літній і жаркий час, по можливості, варто обмежити час свого перебування на активному сонечку.
Як проводиться розшифровка?
Проводиться дослідження в лабораторних умовах, під мікроскопом. Згодом на руки видається висновок. В нього внесені всі оцінювані клінічні параметри, отримані в ході дослідження.
Встановити діагноз лише по одному аналізу неможливо. Результат показує наявність яких-небудь функціональних змін, але не є діагнозом.
З метою встановлення патології важливо порадитися з кількома лікарями. Обстежуваного чоловіка, як правило, консультують лікарі різних спеціальностей, у тому числі лікар-репродуктолог і андролог. Ці фахівці оцінюють отримані підсумки проведеного дослідження і встановлюють діагноз.
В нормальному еякуляті має бути близько 15 000 000 сперматозоїдів. Якщо це зміст істотно менше, то говорять про двох патологічних станах – «азооспермія» і «олігозооспермія». Вони є несприятливими для подальшого зачаття і вимагають ретельної медикаментозної корекції.
Крім кількісного підрахунку, проводиться якісний аналіз. Одним з оцінюваних параметрів є вектор руху чоловічих статевих клітин. Велика їх частина повинна рухатися по прямій лінії. Такий біологічний вид руху є самим функціональним для здійснення зачаття.
Якщо кількість сперматозоїдів, що рухаються по такій траєкторії, нижче 32 відсотків, то це можна вважати патологічним станом. Воно називається в медицині «астенозооспермією».
Практично у кожного представника сильної статі є змінені за морфологічними властивостями сперматозоїди. Це є нормальним: не буває 100% ідеальних сперматозоїдів за формою і будовою.
Важливо при цьому оцінити кількість змінених чоловічих статевих клітин. Якщо їх занадто багато, можливість до природного зачаття істотно знижується. Така ситуація може призвести до того, що сперматозоїдам буде вкрай важко дістатися до жіночої яйцеклітини, щоб її запліднити.
Патологія, при якій морфологічні властивості чоловічих статевих клітин істотно змінені, називається в медицині «тератозооспермією». Якщо цей стан виражена сильно, можливість природного зачаття у пари істотно знижується. У такій ситуації без проведення відповідного лікування, як правило, не обійтися.
Цей розширений тест дозволяє також оцінити не тільки функціональні та анатомічні особливості сперматозоїдів, але і визначити основні властивості еякуляту. Так, можна оцінити також показники в'язкості, кислотності, колір і кількість біоматеріалу.
Якщо у чоловіка при даному обстеженні були отримані погані результати, то в даному випадку лікар може направити його на проходження повторного тесту. Також така ситуація можлива і в тому випадку, якщо у лікаря є приводи для сумнівів у достовірності отриманих клінічних даних.
Якщо при виконанні обстеження у чоловіка були виявлені які-небудь патологічні порушення, проводиться більш розширена діагностика. Як правило, багато виявлені відхилення сприяють зниженню чоловічої фертильності.
З метою уточнення усіх можливих порушень і проводяться додаткові дослідження. Так, у даному випадку лікар може порекомендувати також пройти обстеження на виявлення особливих АСАТ (антиспермальних антитіл).
Як поліпшити показники?
Часто до зміни показників наводять деякі причини та чинники, які не є постійними. Наприклад, показники сперми у чоловіків, які тільки що перехворіли на простудні або вірусними інфекціями, будуть гірше.
У такому випадку їм слід повністю одужати і відновитися, а лише потім проходити подібне дослідження. Краще, щоб між гострим температурним періодом і здачею біоматеріалу на проведення даного дослідження пройшло не менше двох тижнів. Точні терміни скаже лікар після проведення клінічного огляду.
Висока температура і лихоманка надають несприятливу дію на показники сперми. Проте після припинення їх впливу стан поступово поліпшується і повертається в норму.
Швидше відновити організм допоможуть противірусні препарати, а також рясне тепле питво. В період одужання знадобляться також засоби, що мають у своєму складі всі необхідні вітаміни і мікроелементи. Призначаються вони, як правило, у вигляді полівітамінних комплексів.
Після комплексного лікування повторне проведення розширеної спермограми за Крюгеру краще проводити через 6-8 тижнів після одужання. У певних ситуаціях може знадобитися більше часу.
Будь-який запальний процес сприяє тому, що в еякуляті з'являються білі клітини — лейкоцити. Вони є важливою ланкою імунної системи і необхідні для усунення інфекції.
Небезпека лейкоцитів при здачі розширеного аналізу еякуляту – в тому, що вони можуть призвести до отримання недостовірних результатів. У деяких випадках недосвідчений фахівець, який проводить дослідження, може просто прийняти їх за «неактивні» сперматозоїди. На жаль, такі випадки все ж зустрічаються в медичній практиці.
Для їх мінімізації в даний час в лабораторіях використовуються спеціальні барвники. З їх допомогою можна відрізнити лейкоцит від чоловічої статевої клітини. Такий лабораторний тест лікарі називають лейкоскрин. Проте людський фактор при дослідженні повністю виключити не можна.
У медичній практиці існують також спеціальний термін — ефект Даннинга-Крюгера. Він полягає в тому, що фахівці, що володіють низькою кваліфікацією, можуть робити помилки і навіть не визнавати їх.
Якщо під час обстеження в еякуляті було виявлено досить багато лейкоцитів, це може бути приводом для повторного проведення дослідження.
Між повторної здачею повинно пройти досить часу. В цей час лікарю необхідно призначити чоловікові відповідне лікування, необхідне для зменшення лейкоцитів у спермі.
Погані результати проведеного дослідження — це ні в якому разі не вирок. Досить часто буває так, що до їх отримання призводить сучасний спосіб життя. Постійні стреси, недосипання, нерегулярне харчування та інші подразники призводять до того, що здоров'я чоловіка починає погіршуватися.
Дуже важливо за ним регулярно стежити. Так, всім чоловікам слід обов'язково відвідувати уролога не рідше, ніж один раз на рік.
У разі якщо у чоловіка є які-небудь хронічні захворювання, їх також необхідно вчасно лікувати. Як правило, розвиток патологічних змін в спермограмі можна запобігти навіть простим дотриманням здорового способу життя.
Про п'яти кроках, які збільшують рухливість сперматозоїдів природним чином, дивіться у наступному відео.