Здатність жінки до продовження роду визначається злагодженою роботою її репродуктивної системи. І в ній дуже важлива роль відводиться фолікулів яєчників. Від маленьких утворень в статевих залозах жінки залежить, чи зможе вона зачати дитину, чи буде її жіноче здоров'я міцним і довгим.
Що це таке?
Фолікулом називається утворення всередині яєчника, це — структурний компонент жіночої статевої залози, який складається з незрілої яйцеклітини і трьох шарів оболонок (однієї — епітеліальної і двох із сполучної тканини). Яйцеклітина всередині фолікула називається ооцитом першого порядку.
Статева клітина до свого дозрівання дбайливо оточена шаром глікопротеїнів і гранулезных клітин, які, в свою чергу, захищені позаклітинним матриксом — базальної мембраною. Навколо неї розташовані тека-клітини.
Структура і будова фолікула такі, що всі елементи несуть у собі лише одне функціональне значення — зберігати і оберігати жіночі статеві клітини, а коли прийде час, то забезпечити їм оптимальні умови для дозрівання.
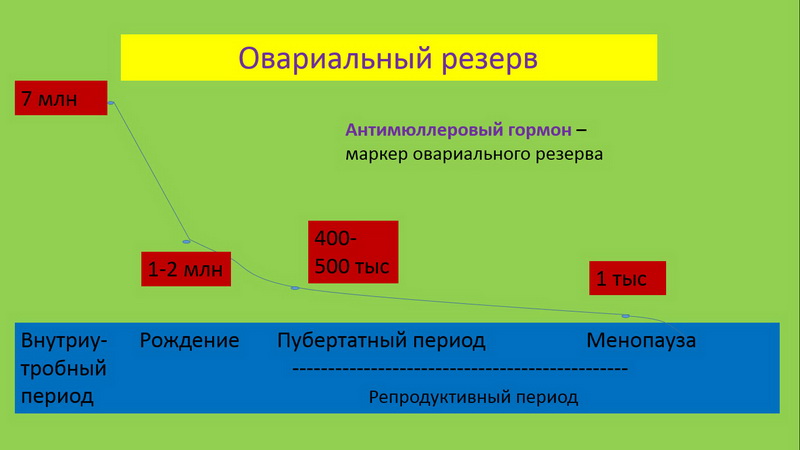
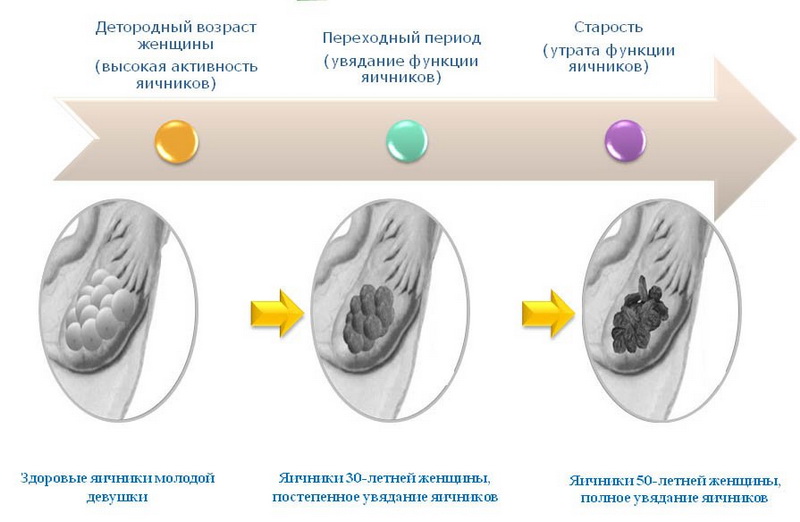
Яєчники у плодів жіночої статі формуються ще в період внутрішньоутробного розвитку, на 9-10 тижні вагітності в яєчниках дитини є мільйони фолікулів з величезним запасом ооцитів першого порядку. Частина клітин гине з природних причин під впливом найрізноманітніших зовнішніх факторів. При народженні в яєчниках дівчинки є близько 500 тисяч фолікулів.
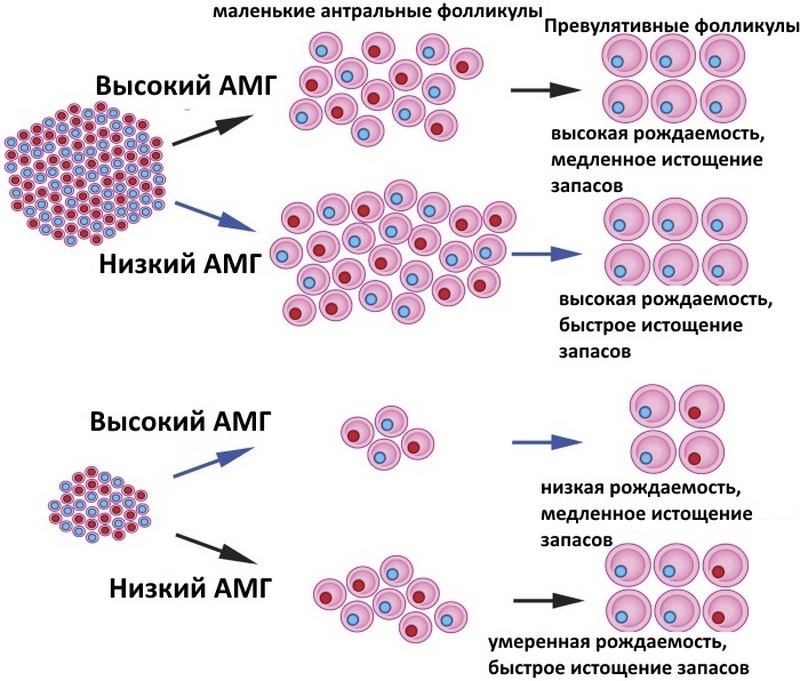
Вони дрімають, не діють до моменту, коли стартує статеве дозрівання. До цього періоду у дівчинки залишається близько 250 тисяч статевих клітин. Але вони гинуть, а на ці процеси впливають і екологія, і харчування, і захворювання. Таким чином, від численного оваріального резерву, даного дівчинці природою при народженні, на її репродуктивний період відводиться лише 450-500 статевих клітин.
Фолікули в яєчниках знаходяться в постійному процесі дозрівання. Цей процес визначає циклічність роботі жіночого організму, тому кожен місяць в статевих залозах дозріває один або два фолікула, які випускають зі своєї внутрішньої порожнини в день овуляції зрілу і придатну для запліднення яйцеклітини. З віком, коли жінка заводить шкідливими звичками, хронічними захворюваннями, виснаження оваріального резерву стає стрімким. І вже після 35 років і кількість, і якість фолікулів та ооцитів залишає бажати кращого. До 40 років у жінки залишається не більше 3% від початкового оваріального резерву.
Саме тому фахівці не рекомендують жінкам надто довго відкладати народження дитини, влаштовуючи свою кар'єру і залагоджуючи інші життєві обставини. Резерв не можна поповнити, нові первинні фолікули з ооцитами першого порядку в яєчниках не утворюються.
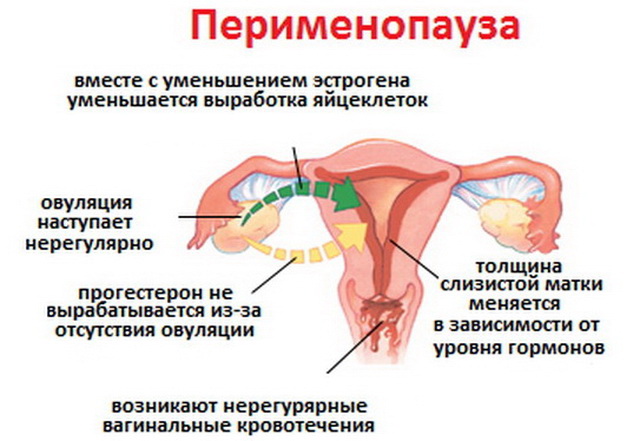
Коли резерв буде вичерпано, настане менопауза, тобто клімакс. Це означає, що своїм фолікулярним резервом потрібно користуватися бережливо і з розумом.
Процес дозрівання і цикл
Процес, який кожен місяць протікає в жіночому організмі, метаморфози, що стосуються фолікулів, називається фолікулогенезом. Процес дозрівання цих бульбашок-мішечків дуже складний, регульований на гормональному рівні самим організмом. Він протікає безперервно і перерви можливі лише на час вагітності. Завершується фолликулогенез в період менопаузи — при виснаженому овариальном резерві нові фолікули не дозрівають, менструації немає.
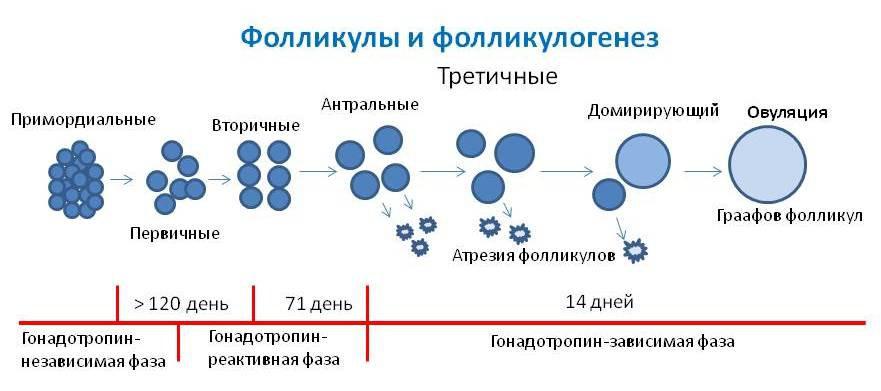
Множинні первинні фолікули мають дуже маленькі розміри (не більше 50 мкм), їх неможливо побачити без мікроскопа, вони закладені ще до народження дівчинки і називаються примордиальными. Вони зароджуються в яєчниках на 6 тижні вагітності. І процес утворення нових примордиальных фолікулів повністю завершується до пізніх строків вагітності.
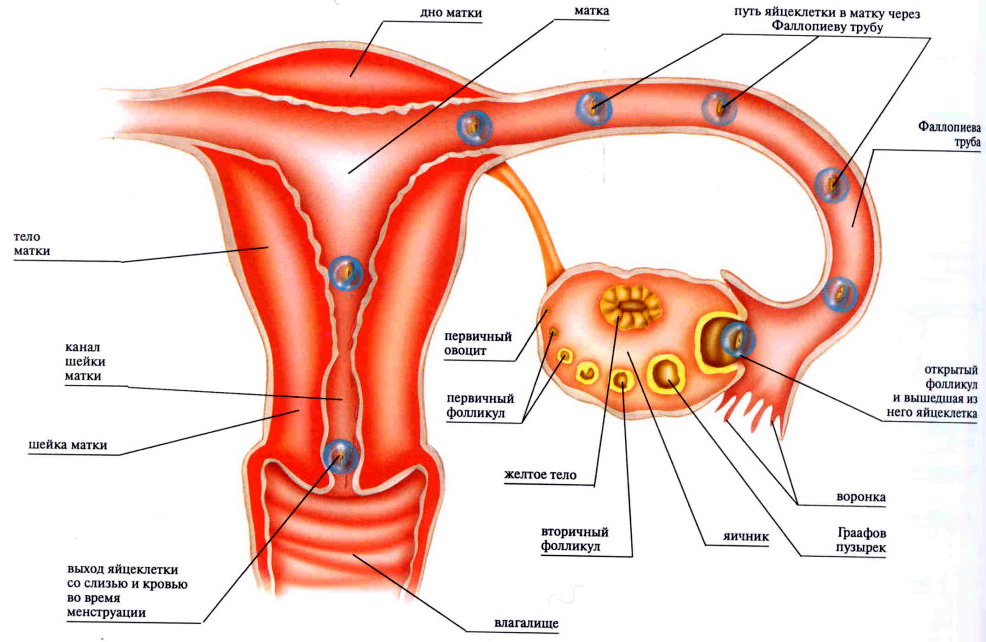
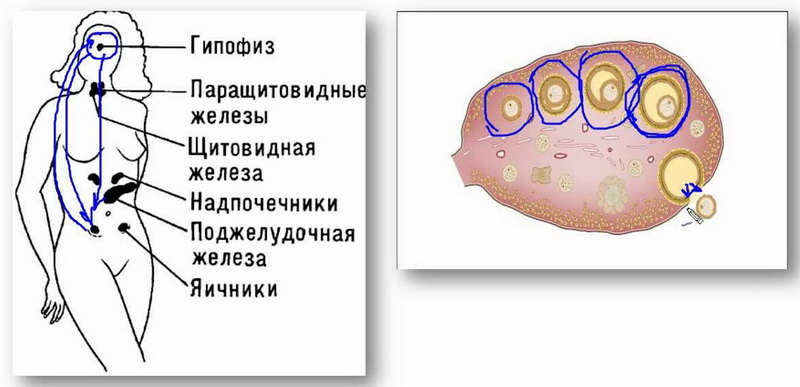
Коли дівчинка вступає в період статевого дозрівання, передня частка гіпофіза у неї починає виробляти особливу речовину — фолікулостимулюючий гормон (ФСГ). Під дією цієї активної речовини кожен місяць відразу після початку чергової менструації в правому і лівому яєчнику одночасно починається формування і зростання 5-15 фолікулів з запасу. Як тільки вони починають рости, змінюється їх статус — вони стають преантральными, а їх розмір становить близько 200 мкм.
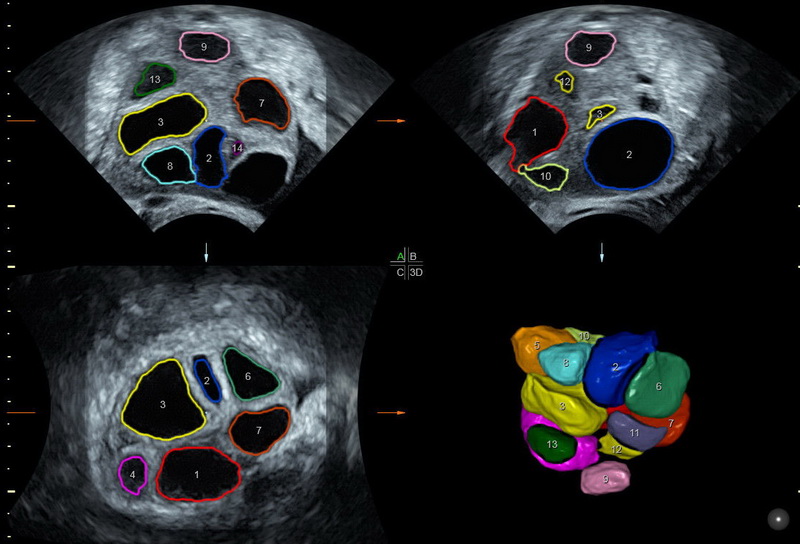
У процесі зростання відбувається безліч клітинних процесів, усередині бульбашки-фолікула утворюється порожнина із рідиною, в якій є ооцит першого порядку. Такі фолікули вже можна оцінити на УЗД, вони називаються антральними. Їх розміри вже рівні 3-4 міліметрів.
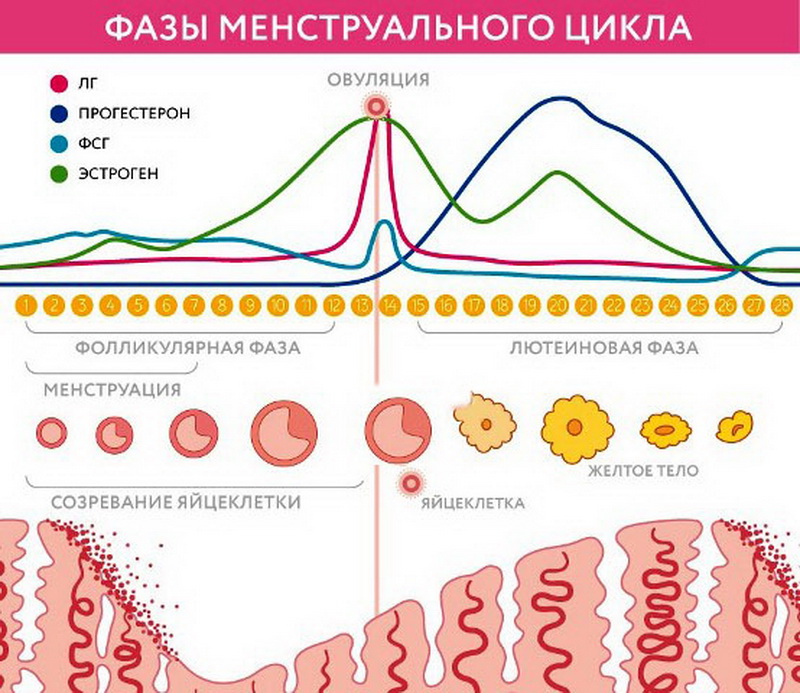
Але все антральные фолікули повинні дожити до овуляції, залишається лише один — домінуючий. Його темпи зростання більш інтенсивні. Інші антральные побратими проходять зворотній розвиток і зберігаються організмом на майбутні менструальні цикли. Розвиток наступного фолікула затримується на гормональному рівні. Домінантний фолікул росте швидко, всередині його дозріває яйцеклітина — перед овуляцією розмір фолікула досягає 20-22 мм (іноді 24 мм). Починається активне вироблення естрогену і лютеїнізуючого гормону.
Гормон ЛГ діє на фолікулярну оболонку, истончая її. Зріла яйцеклітина знаходиться на горбку і виступає над поверхнею яєчника. Фолікул тепер — третинний або преовуляторний. Його ще називають граафовым бульбашкою. Під дією ЛГ утворюється стигма — випинання в стінці фолікула. У місці стигми відбувається розрив оболонок і вихід зрілої яйцеклітини.
Спочатку яйцеклітина потрапляє в черевну порожнину, звідки захоплюється маткової трубою. Опинившись в матковій трубі, ооцит протягом 24-36 годин зберігає здатність бути заплідненими. Якщо зачаття не відбувається, яйцеклітина гине.
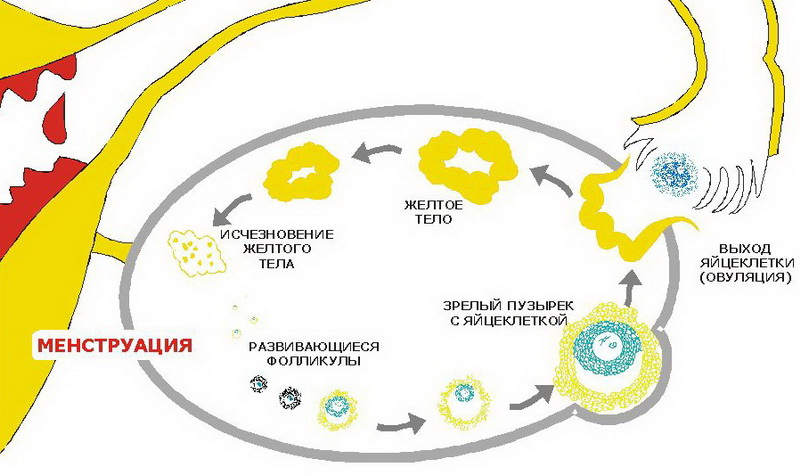
Але після збільшення зростання, тобто після того, як фолікул, по суті, виконав свою роль і забезпечив дозрівання і вихід яйцеклітини, дозрів і лопнув, розвиток не закінчується. Із залишків оболонок групується нове утворення — жовте тіло. Це тимчасова залоза, яка виробляє ударні дози прогестерону. Цей гормон перешкоджає відторгнення ендометрію і настання місячних, шар внутрішньої оболонки в матці під його впливом наростає і готується прийняти плодове яйце.
Імплантація, якщо жінка в поточному циклі зачала малюка, зазвичай відбувається на 6-8 день після овуляції. І в цьому випадку вже через добу стартує виробництво ще одного добре знайомого жінкам гормону — ХГЛ (саме він змушує тести на вагітність «полосатиться»). Цей гормон підтримує жовте тіло в працездатному стані до 12-14 тижнів вагітності, поки всі ендокринні функції не візьме на себе молода плацента.
Якщо зачаття не було або зародок з якихось причин не зміг імплантуватися, жовте тіло гине на 10-12 день після овуляції, вироблення прогестерону припиняється, підвищується концентрація естрогену, що приводить до початку менструальної кровотечі, в якому відбувається відторгнення ендометрію. І вже в перші дні циклу все починається з самого початку — зростання примордиальных фолікулів.
Весь жіночий цикл поділяється на дві фази — фолікулярну та лютеїнову. У першій відбувається визрівання фолікулів, а лютеїнова фаза починається після овуляції. Зазвичай лютеїнова фаза у жінок різного віку і різного стану здоров'я триває близько 14 днів. Це допомагає визначити передбачуваний день овуляції — з тривалості менструального циклу віднімають 14.
Способи обстеження
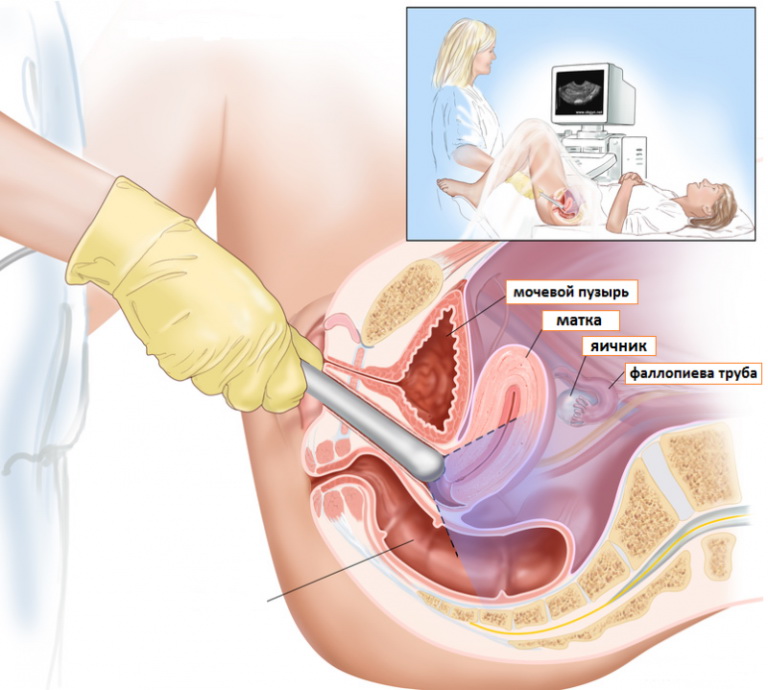
Єдиний спосіб відстежити процеси, пов'язані з дозріванням фолікулів, – фолікулометрія. Так називається різновид УЗД. Досліджуються яєчники, обстеження проводиться в динаміці декілька разів за один цикл з перервою в кілька днів протягом циклу. Ультразвукове дослідження дозволяє встановити, наскільки вдалим оваріальний фолікулярний резерв (підраховують антральные фолікули), а також визначити факт наближення овуляції, розміри домінантного фолікула і констатувати доконаний факт овуляції.
Особливо фолікулометрія показана при підготовці до ЕКО, при пошуках причини жіночого безпліддя, при підготовці до внутрішньоматкової інсемінації. Це дослідження в деяких випадках допомагає знайти причину розладу жіночого циклу.
Першу процедуру потрібно проводити після закінчення місячних. На 5-7 день циклу лікар може підрахувати кількість антральних фолікулів. Далі процедуру повторюють кожні 2-3 дні (на розсуд лікаря). Дослідження може бути проведено як абдомінальним датчиком (через передню черевну стінку), так і інтравагінально. У першому випадку важливо, щоб жінка прийшла в кабінет УЗД-діагностики з повним сечовим міхуром. При вагінальному УЗД, навпаки, рекомендується відвідати туалет напередодні огляду, так як сечовий міхур повинен бути порожнім.
Кількісний показник антральних фолікулів — спосіб оцінити репродуктивні можливості жінки (є варіанти в таблиці):
- понад 26 — це занадто багато, що розцінюється, як прояв полікістозу, причина якого часто криється в серйозному ендокринному порушення, зазвичай вагітність не може настати до усунення причин збою;
- 11-25 — норма, яка свідчить про те, що у жінки не повинно виникнути проблем з самостійним зачаттям;
- 6-10 — знижений оваріальний резерв; в деяких випадках може бути рекомендована гормональна стимуляція овуляції;
- менше 5 (одиничний фолікул, відсутність фолікулів) — безпліддя, при якому навіть в стимуляції немає особливого сенсу.
Фолікули не дозрівають в період клімаксу при менопаузі. У свою чергу, ймовірність виснаження резерву є в будь-якому віці. Так, нерідко причиною того, що антральних фолікулів занадто мало, може бути перенесена жінкою хіміотерапевтичне або променеве лікування, вплив радіації, отрут і токсинів, важкі гормональні збої, викликані абортами, тривалим застосуванням гормональних препаратів.
Важливо! При підрахунку за світовим стандартом лікарі враховують тільки ті антральные фолікули, які добре візуалізуються, мають чіткі межі і розміри не менше 2 мм.
Далі по днях циклу дрібні фолікули регресують, починає визначатися домінуючий, розміри якого і стають головним показником наближення овуляції.
- 4-5 день циклу — антральные фолікули від 2 до 4 мм діаметром;
- 6-7 день циклу — розміри збільшуються до 5 мм, фолікули залишаються антральними, є зниження кількості за рахунок природного регресу та інволюції;
- 8 день циклу — визначається доминантый фолікул розміром близько 9-11 мм;
- 9-10 день циклу — розміри фолікула 13-15 мм, всередині візуалізується рідинна порожнину з яйцеклітиною. Два фолікула в одному яєчнику в цей період означає, що овуляція може бути подвійний, що підвищує ймовірність настання багатоплідної вагітності;
- 11 день — фолікул досягає розміру 17 мм;
- 12-13 день — порожнина всередині домінантного фолікула зростає і розширюється, його діаметр сягає 19-20 мм, на поверхні чітко видно стигма.
Для того щоб жінка могла завагітніти, повинно бути не менше 1 фолікула. При відсутності фолікулів вагітність неможлива.
Якщо жінка готується до процедури екстракорпорального запліднення, то максимальних розмірів фолікула не чекають. Потрібно отримати яйцеклітини для запліднення в лабораторних умовах, а тому при досягненні фолікулами (у множині, оскільки кілька домінантних, що було викликано гормональною терапією) розміру в 17-18 мм призначається процедура пункції фолікулів.
У другій половині менструального циклу жінка може за результатами УЗД дізнатися, чи була овуляція. У цьому допоможе виявлення жовтого тіла в яєчнику. Для підтвердження факту овуляції в кабінет діагностики краще звернутися через 3-4 дні після передбачуваного дня овуляції, щоб розміри жовтого тіла дозволили докторові візуально визначити і виміряти його.
Про те, що овуляція відбулася, говорить відсутність фолікула, присутність жовтого тіла і наявність невеликої кількості вільної рідини в черевній порожнині. Якщо овуляція була подвійною, тобто лопнули два фолікула, то визначається два жовтих тіла, які можуть розташовуватися і в одному яєчнику, і в різних. Якщо з якихось причин не було розриву фолікула, не було його дозрівання, овуляції не відбувається, жінка в цьому циклі не здатна до зачаття, сам цикл називається ановуляторним.
Такі цикли час від часу відбуваються у будь-абсолютно здорової жінки. В нормі у молодих жінок і дівчат — до 1-2 разів на рік, після 35 років — до 5-6 разів у рік. І це — ще одна відповідь на питання, чому ж з віком стає складніше завагітніти, навіть якщо жінка здорова.
Додатково до фолликулометрии застосовують лабораторні аналізи крові на статеві гормони (рівень ФСГ, ЛГ, естрадіолу, прогестерону та тестостерону можуть багато розповісти). Аналізи відносять до уточнюючих методиками, які допомагають точніше розуміти причини порушення процесу дозрівання фолікулів, якщо таке має місце.
Можливі проблеми – симптоми і лікування
Обстеження може виявити найрізноманітніші порушення фолликулогенеза, а в більшості випадків вони всі в тій чи іншій мірі призводять до того, що жінка не може зачати дитини, виникають збої менструального циклу. Розглянемо найпоширеніші патології.
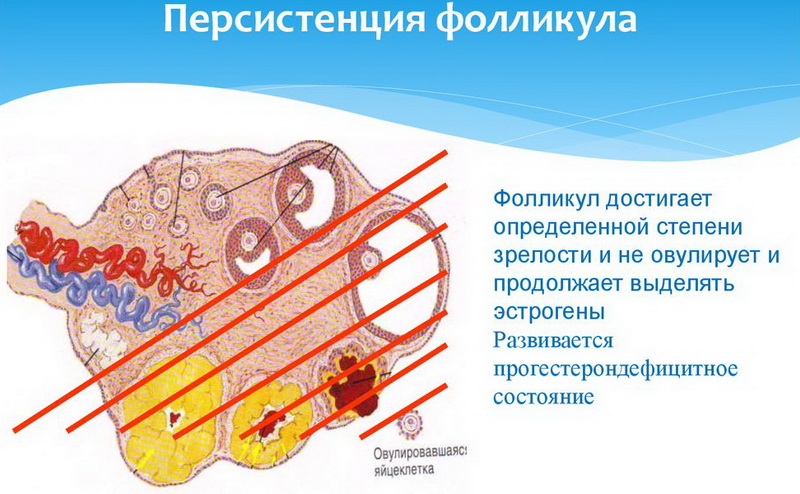
Персистенція
Про персистентном фолікулі говорять тоді, коли процес дозрівання фолікулів йшов нормальними темпами, чітко фіксувався домінантний, але розриву його оболонки не сталося. Яйцеклітина не виходить, вона перезріла і гине всередині фолікулярної порожнини. Овуляції немає, зачаття неможливе. Найбільш часто такий фолікул з'являється при зниженому рівні гормону ЛГ. Він ще існує на поверхні яєчника близько 10 діб, а потім перетворюється в фолікулярну кісту або розсмоктується.
Найчастіше персистенція виявляється у дівчаток у підлітковому віці та у жінок в період предклимактерических змін. Виділяють два види персистенції:
- ритмічна — нелопнувший фолікул існує від 20 до 40 діб, а потім починається менструальноподобное кровотеча, цикл в 95% випадків відновлюється;
- хвороба Шредера — це тривала персистенція, яка найчастіше розвивається у вікових дам, коли персистентный фолікул може існувати кілька місяців, виробляючи естрогени, поки не виникає рясне маткова кровотеча в силу атрезії фолікула.
У більшості репродуктивних жінок зустрічається саме ритмічна форма патології. Симптоми персистенції не є характерними і яскравими. Зазвичай це проявляється затримкою місячних. Нові фолікули в процесі затримки не зріють, жінка не може зачати, менструації відсутні. Деякі відзначають невеликі тягнуть болі в нижній частині живота з правого або лівого боку.
Персистенція сама по собі не є небезпечною, але є ймовірність, що високі концентрації естрогену можуть призвести до переродження ендометрію в злоякісні клітини, також підвищується ризик раку молочної залози.
І саме з цієї причини важливо вчасно при затримці місячних звертатися до лікаря, щоб вчасно отримати кваліфіковану допомогу.
При персистенції найчастіше застосовується гормональна терапія, спрямована на нормалізацію циклу. Жінці, не планує зачаття, можуть рекомендувати сучасні оральні контрацептиви. У деяких випадках проводиться терапія по фазах циклу з прийманням заміщають гормонів — естрогенів і ХГЛ до овуляції і дидрогестерон — після.
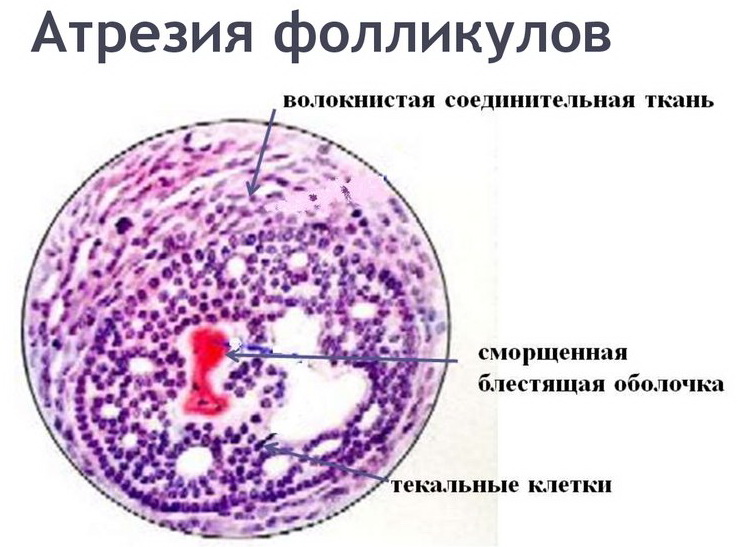
Атрезія
При такому овуляторному порушення фолікул росте і розвивається нормальними темпами, але на стадії зростання домінантного бульбашки відбувається раптова зупинка в рості і стартує інволюція. Овуляції при атрезії не буває, в деяких випадках, коли розвиток бульбашки зупиняється на стадії третинного фолікула, може утворитися кіста.
Симптоми також полягають у порушенні циклу у жінок трапляються досить тривалі періоди аменореї (відсутності менструацій), можливі мажучі кров'янисті виділення, тривалі за часом, але невеликі за кількістю.
Лікування в основному також засновано на гормональної терапії для нормалізації овуляторних процесів.
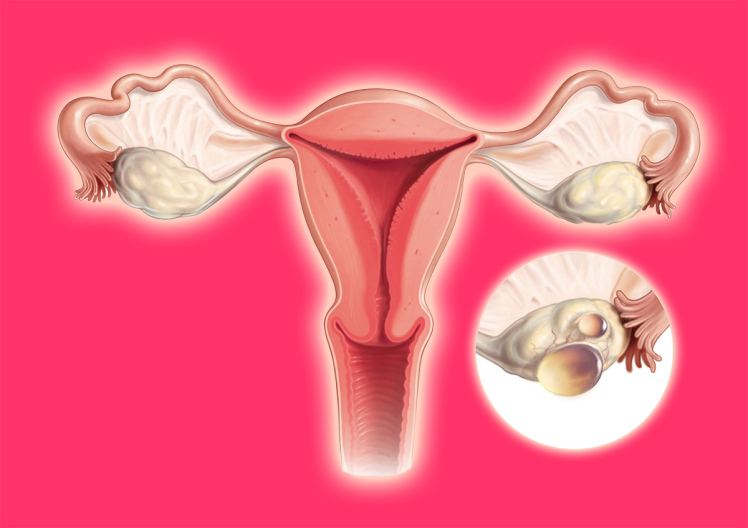
Кіста
Кістозні утворення яєчників бувають різними: є кіста жовтого тіла, є фолікулярна кіста, ретенційний тип, є кісти, які з'являються до настання вагітності і досить довгий час присутні, є освіти, вперше з'являються при настала вагітності. Вони являють собою порожнини, заповнені рідиною, іноді з домішками крові або гною.
На кісту може вказувати істотне перевищення розмірів фолікула. У переважній більшості випадків лякатися не варто, так як кістозні утворення фолікулів мають фізіологічний характер, тобто вони схильні до самостійної інволюції протягом двох-трьох менструальних циклів. Але навіть якщо кіста не розсмокталася до вагітності, то нерідко це відбувається у жінок вже в «цікавому положенні».
З таким діагнозом важливо відвідувати лікаря частіше, оскільки небезпечна не кіста, а можливі її ускладнення, хоча вони трапляються нечасто. До них відносять перекрут ніжки і розрив кісти. В обох випадках жінка відчуває сильні болі ріжучого характеру, з'являються нетипові для фази циклу виділення, можливе різке зниження артеріального тиску.
У цьому випадку важливо якомога швидше доставити пацієнтку в медичний заклад, який має хірургічне відділення.
Лютеинизация
При цьому стані порушується фолликулогенез, жовте тіло починає розвиватися до того, як станеться розрив фолікула. Фолікули залишаються незрілими, овуляції також не відбувається.
Ніяких особливих симптомів стан не має, єдині скарги, які пред'являють жінки — на скорочення циклу і безпліддя. Лікування знову ж засноване на гормональної терапії після проведеного аналізу на концентрації різних гормонів у різні дні циклу і фолликулометрии.
Важливо! Жінки часто цікавляться, як можна виростити фолікули народними засобами, чи є способи збільшити розмір оваріального резерву. Насправді таких способів не існує. Збільшити розмір фолікула не під силу ні жінці, ні лікарів.
Аналогічно непідвладний медицині та фолікулярний резерв. І єдиний спосіб стимулювати овуляцію — це введення певних доз гормону ХГЛ або аналогів ЛГ в момент, коли домінуючий фолікул досягає великих розмірів. Але такі методи застосовуються лише в умовах медичного закладу, оскільки наслідки самовільного лікування гормонами можуть бути дуже трагічними.
Що стосується Бадів і комплексних препаратів для жінок, виробники яких описують чудодійний вплив своїх коштів на жіночу репродуктивну систему і цикл, то їх дія не доведено, ефективність фахівці піддають великому сумніву. Якщо у жінки є проблеми з овуляторными процесами і ендокринним фоном, то такі кошти зазвичай не допомагають. Якщо проблем немає, то і прийом Бадів немає ніякої необхідності.
Причини порушень фолікулярних
Процеси дозрівання фолікулів повністю залежать від співвідношення і концентрації певних гормонів, а тому найбільш частою причиною порушення циклу і овуляції є ендокринний дисбаланс, який може бути тимчасовим або тривалим. Тимчасові порушення здатні викликати:
- хронічна втома, недосипання, дефіцит нічного сну, робота в нічні зміни;
- надмірні фізичні навантаження, заняття професійним спортом, важка робота;
- шкідливий вплив отрут, токсинів, лаків і фарб, найбільш небезпечно — хронічне отруєння в малих дозах протягом тривалого часу;
- перельоти і подорожі, відрядження та туристичні поїздки, в яких жінка відчуває на собі зміни звичного клімату і зміну часових поясів;
- стрес, переживання, важкі емоційні потрясіння.
Порушення з таких причин часто залишаються непоміченими, адже цикл відновлюється самостійно в короткі терміни, а на затримку місячних мало хто відразу звертає увагу.
До більш серйозних і тривалих форм ендокринного безпліддя призводять порушення фолликулогенеза, які розвиваються внаслідок захворювань і станів наступного характеру:
- патологій гіпофіза, гіпоталамуса;
- захворювань і дисфункції яєчників, порушень їх морфологічних характеристик;
- травмування та післяопераційні зміни в тканинах статевих залоз;
- дисфункцій щитовидної залози і кори наднирників.
Проблеми з гормональними порушеннями, що перешкоджають нормальному дозріванню фолікулів, зустрічаються у жінок після пологів і після абортів. А також у жінок, які зловживають курінням та алкогольними напоями. Крім того, нерідко порушення фолликулогенеза розвиваються на тлі тривалого прийому антидепресантів, антибіотиків, гормонів, включаючи оральні контрацептиви.
Пункція фолікулів при ЕКЗ
Якщо жінка не може завагітніти самостійно і їй показано ЕКО, то через цю процедуру доведеться пройти. Чим більше яйцеклітин отримає репродуктолог, тим вище шанси на успішне завершення лікувального протоколу екстракорпорального запліднення. Спочатку проводиться стимуляція зростання фолікулів гормонами — в результаті дозріває не одна, а кілька домінантних фолікулів. Як тільки їх діаметр досягає 17-20 мм, вводять укол ХГЛ. На наступну добу призначається паркан ооцитів.
Процедура проходить під наркозом, так як сама пункція досить болюча. У зводі піхви роблять прокол і отримують доступ до статевих залоз. Кожен зрілий фолікул проколюється голкою і висмоктується весь його вміст. Ембріологи виділяють ооцити, оцінюють їх якість та проводять лабораторне запліднення.
Пункція також застосовується і для консервації яйцеклітин. Деякі жінки, знаючи, що їм належить лікування від онкологічного захворювання або поки не налаштовані на продовження роду по кар'єрним або інших міркувань, хочуть залишити хороші «молоді» яйцеклітини на майбутнє в кріобанку.
Про функції яєчників дивіться у наступному відео.