Стимуляція овуляції вважається найпоширенішим і популярним способом досягти довгоочікуваної вагітності. Але у нього є свої плюси і мінуси.
Про те, як проходить штучне стимулювання природних для жінки процесів, які препарати при цьому використовуються і яких результатів вдається досягти, ми розповімо в цьому матеріалі.
Що це таке?
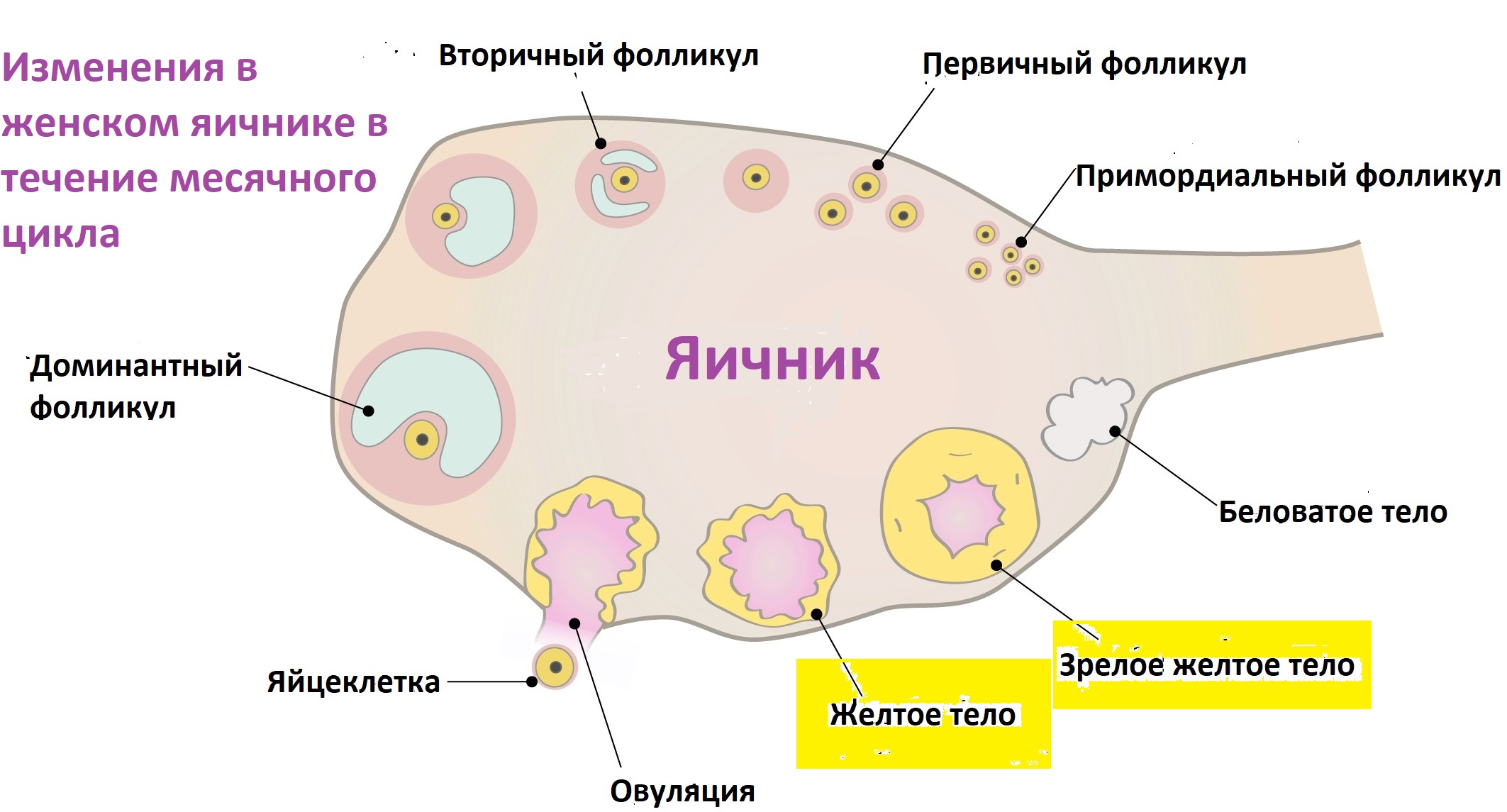
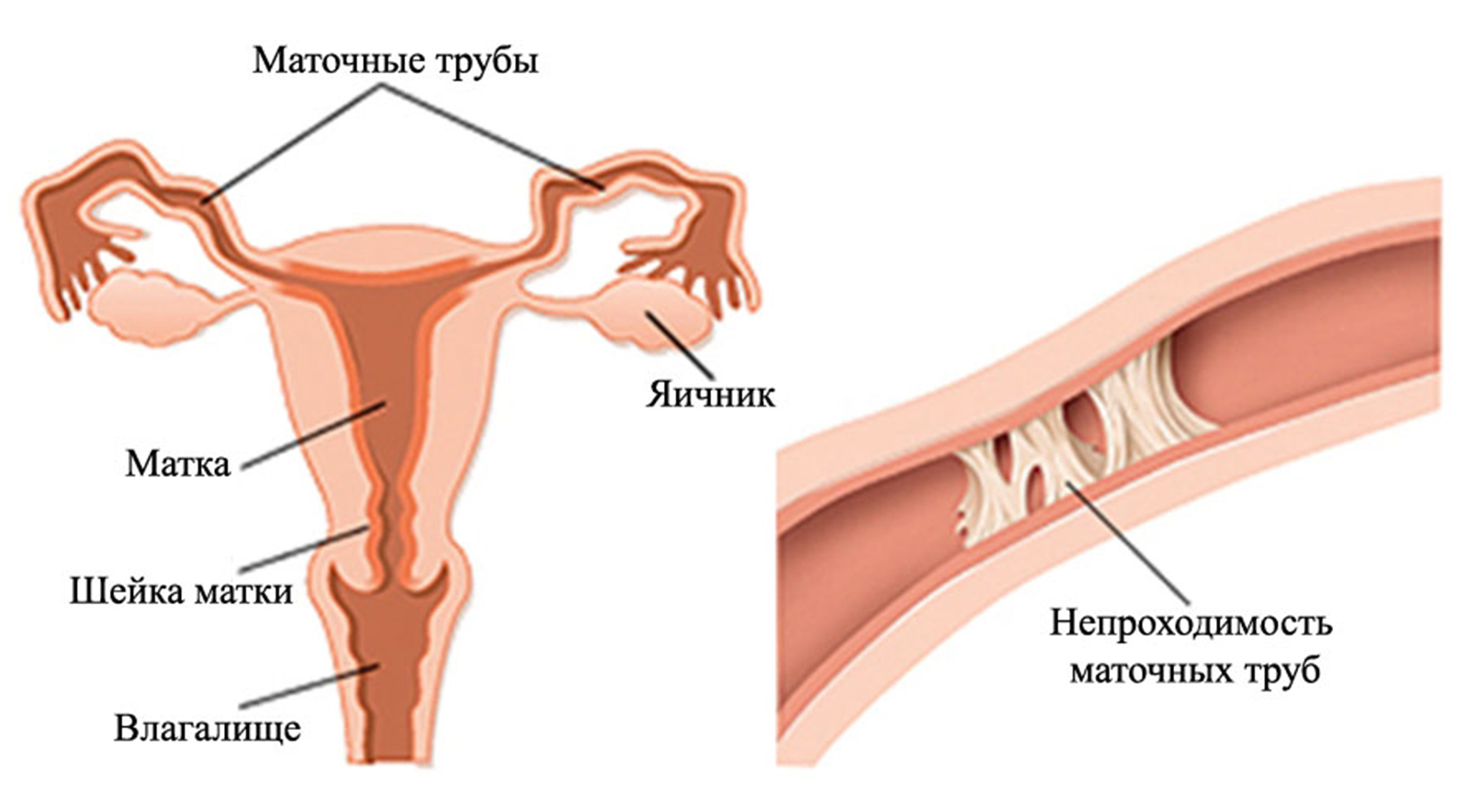
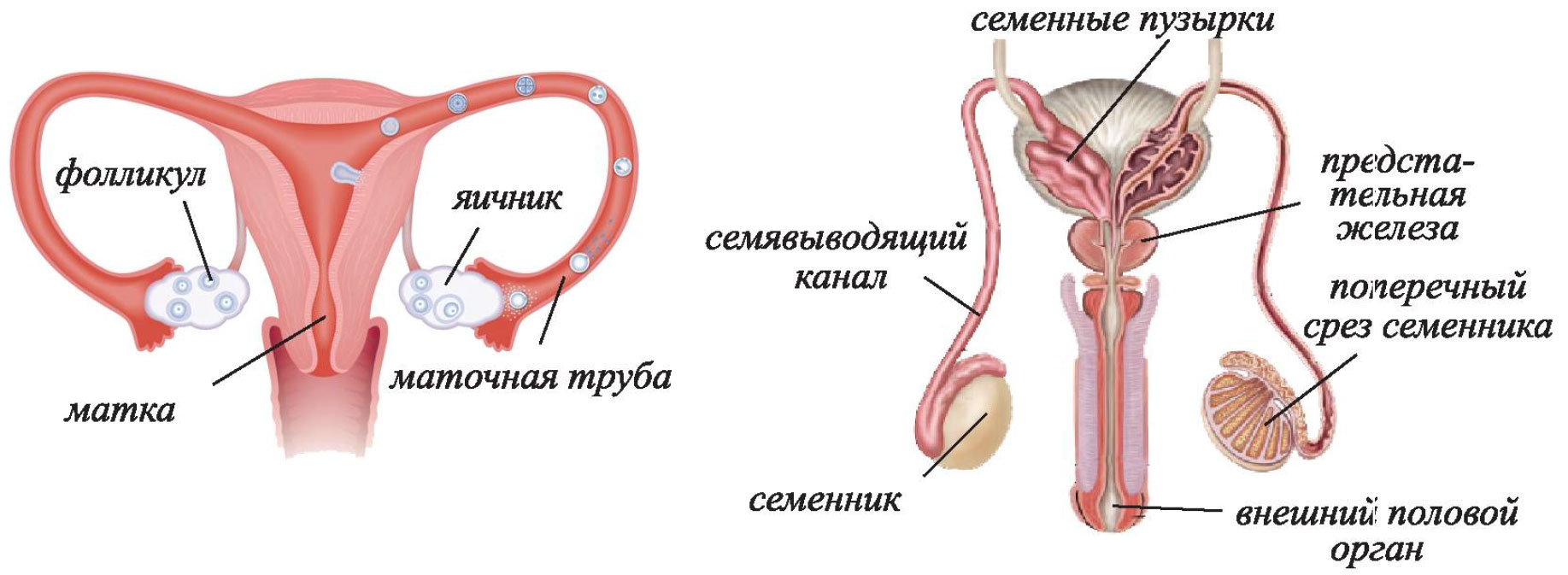
Кожен або майже кожен місяць в організмі здорової жінки, здатної до запліднення, відбувається овуляція. Після місячних протягом першої половини циклу, яка триває приблизно 14 днів, в яєчниках зріють фолікули. Один з них, домінантний, в середині циклу лопається і випускає на свободу готову до запліднення яйцеклітину.
Овуляцію і наступні місячні зазвичай розділяє 14 діб. Якщо цикл триває 28 днів, то овуляцію слід очікувати на 14-ий день циклу, якщо індивідуальні особливості такі, що цикл має тривалість 30 днів, то овуляція відбувається на 16 добу, при циклі тривалістю 32 дні овуляція зазвичай наступає на 18 добу.
Але це в ідеалі, а на практиці допустимі невеликі відхилення від правил.
Вихід яйцеклітини відбувається протягом однієї години, потім ще протягом доби вона зберігає здатність до запліднення і чекає сперматозоїда в фаллопієвій трубі. Зачаття можливо тільки в період овуляції, адже процес виходу яйцеклітини регулюється гіпофізом, який починає продукувати лютенирующий та фолікулостимулюючий гормони.
Під дією ФГС (гормону, що стимулює ріст фолікулів) в першій половині циклу відбувається збільшення фолікула, під дією лютенизирующего гормону (ЛГ) в досить короткі терміни вдається дозріти самої яйцеклітини всередині нього.
Після виходу яйцеклітина повільно рухається по трубі в бік маткової порожнини. Якщо запліднення відбувається, то в матку опускається вже ембріон, а якщо зачаття не відбулося, то яйцеклітина також опускається в матку і гине там протягом доби.
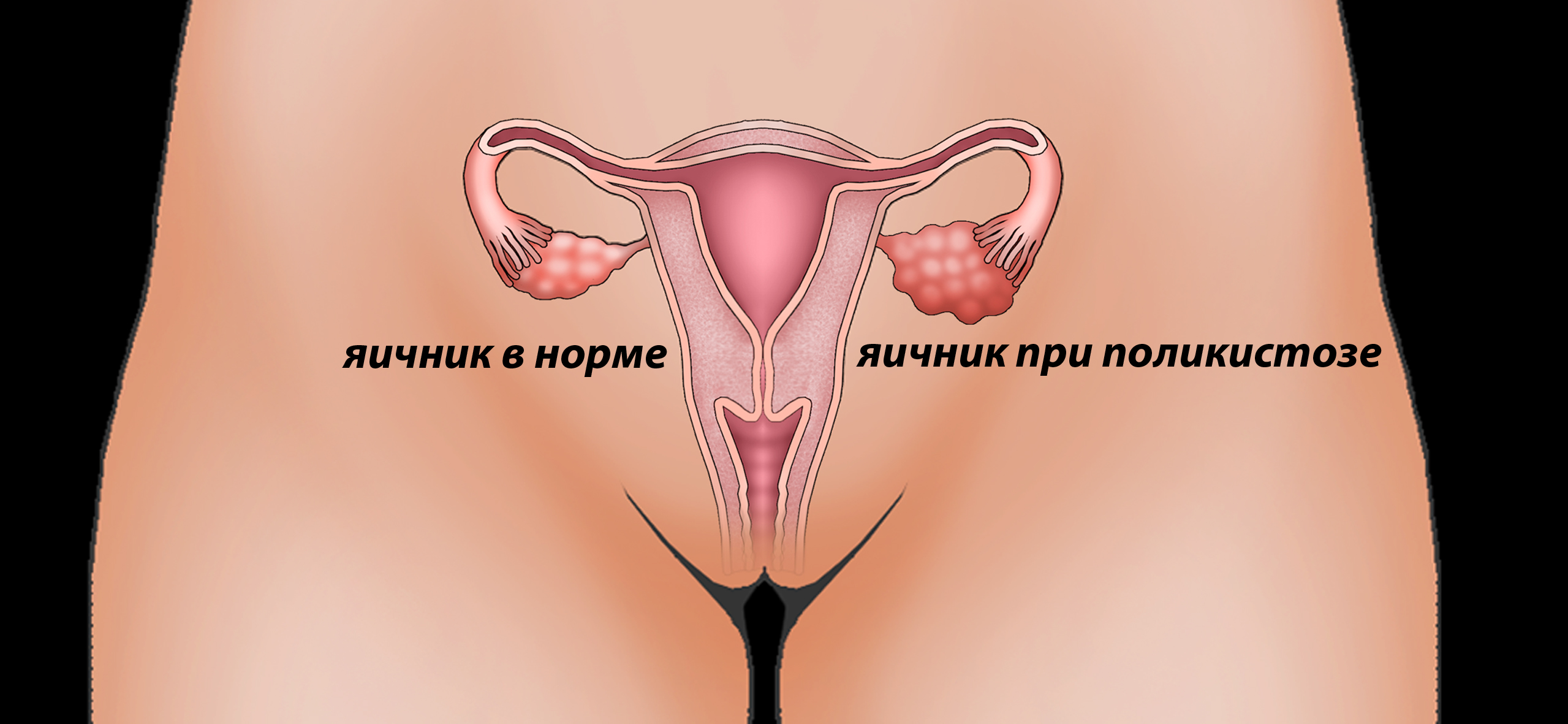
В результаті гормонального збою, дисфункції яєчників і по ряду інших причин передбачений природою цикл може порушуватися, у зв'язку з чим у жінки можуть відбуватися ановуляторні цикли, тобто цикли без овуляції.
Це можуть бути цикли, коли яйцеклітина не дозріває, або дозріває, але не виходить з фолікула. У цьому випадку завагітніти природним шляхом жінці неможливо.
На допомогу приходять медики, які можуть провести стимуляцію яєчників для планування вагітності. Найчастіше це робиться за допомогою гормональної терапії.
Стимуляція овуляції дає реальний шанс на зачаття парам, у яких протягом тривалого часу самостійно завагітніти не виходило. Процедура відноситься до категорії допоміжних репродуктивних технологій.
Показання для кого проводиться?
Такий спосіб щороку допомагає десяткам тисяч жінок радість материнства. В першу чергу показана стимуляція жінок з полікістозом яєчників, з різними проявами їх дисфункції, в тому числі і вікових. Медична штучна стимуляція овуляції зазвичай не проводиться жінкам після 40 років.
Зі скаргами на неможливість завагітніти жінка звертається до гінеколога. Доктор вивчає не тільки стан її репродуктивних органів, а й особливості менструального циклу. У таку діагностику входить обов'язкове відстеження дозрівання фолікула за допомогою ультразвукової діагностики.
Якщо це обстеження показує, що овуляції не відбувається, починається підготовка до стимуляції.
Основне показання для медикаментозного стимулювання роботи яєчників — відсутність вагітності протягом року за умови, що подружжя не охороняються і живуть регулярним статевим життям. Якщо подружжю (особливо жінки) вже 35 років і більше, то період очікування зачаття природним шляхом знижується до півроку.
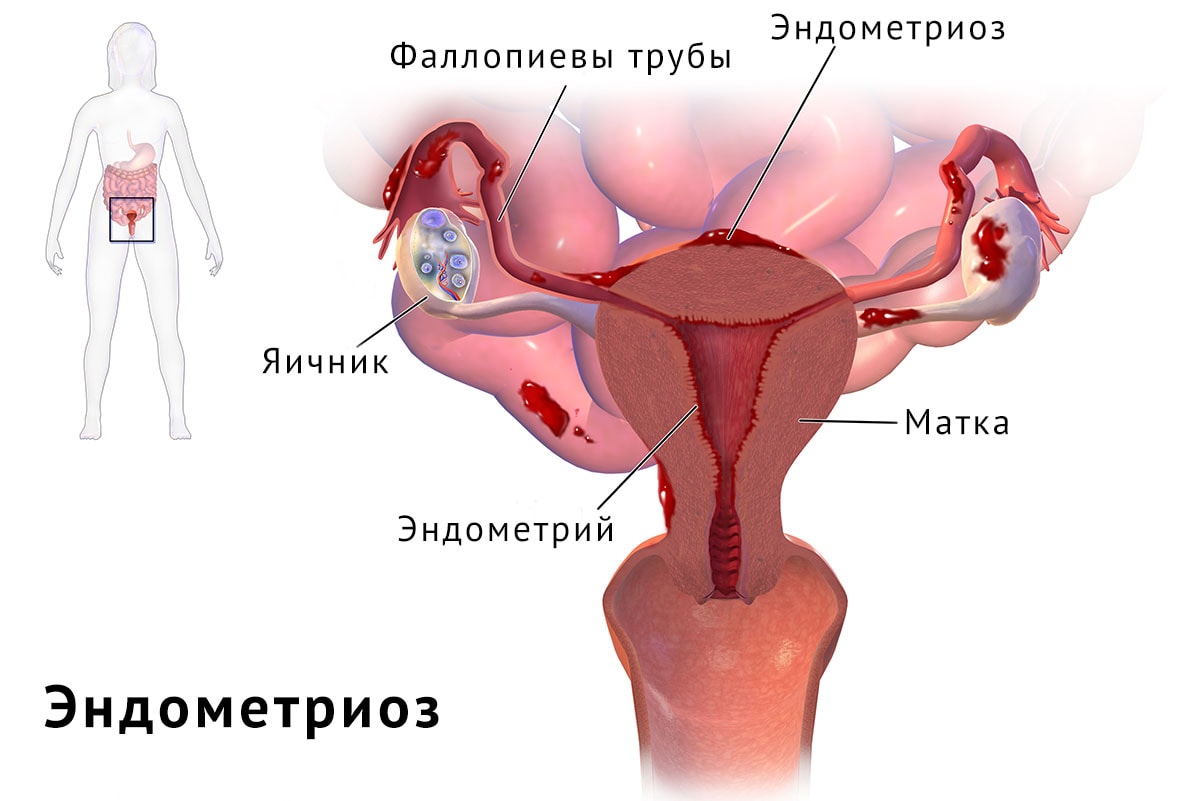
Процедура протипоказана жінкам, які страждають непрохідністю маткових труб: в іншому випадку може статися позаматкова вагітність. Також стимулювання не проводять пацієнткам із запальними процесами в яєчниках та інших органах малого тазу.
Ще одне показання для стимуляції — відсутність місячних, що виникло на тлі гипотоламно-гіпофізарної недостатності.
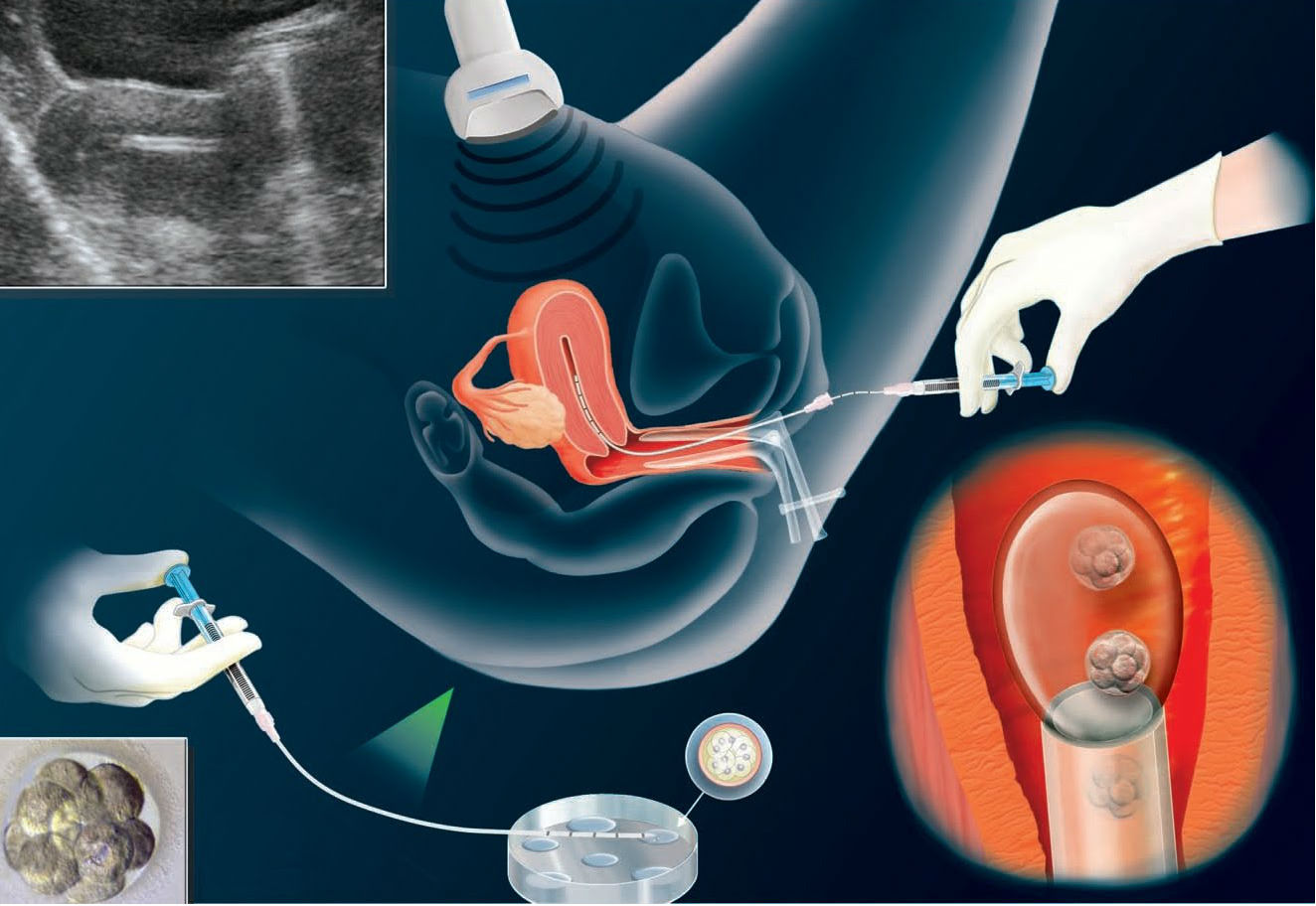
Приводом для проведення процедури може стати підготовка до ЕКО або внутриматочному штучного запліднення — інсемінації. Лікарям зазвичай цілком успішно вдається стимулювати роботу мультифолликулярных яєчників, існують і схеми стимулювання при ендометріозі.
При гормональних збоях, коли овуляція часто «запізнюється», проводить стимуляція пізньої овуляції.
Також процедура показана жінкам з істотними порушеннями обміну речовин, що проявляється ожирінням або, навпаки, недостатнім вагою, адже при цих станах часто самостійно завагітніти у пари не виходить.
Методи штучної стимуляції
Методів, за допомогою яких можна підтримати функцію яєчників і допомогти звершення овуляції, існує досить багато.
Крім ліків, таблеток і уколів в рамках гормональної терапії, яку використовують для того, щоб відновити яєчники і спровокувати вихід яйцеклітини з дозрілого фолікула, широко поширені народні засоби, які жінки практикують в домашніх умовах. Це трави, грязелікування, вітамінотерапія та деякі фізіотерапевтичні процедури, наприклад, голковколювання.
Деякі навіть практикують йогу для зачаття. Деякі асани (пози), за відгуками жінок, добре доповнюють комплексне лікування та сприяють оздоровленню всього організму в цілому і репродуктивної системи зокрема.
Незважаючи на безліч рекомендацій і способів досягти бажаного, основним методом з доведеною ефективністю, при якій ефект меншою мірою пояснюється звичайним вдалим збігом обставин, вважається медикаментозна гормональна стимуляція.
Як проходить медикаментозна стимуляція, підготовка
Після звернення жінки до лікаря, їй і її партнеру рекомендується пройти детальне обстеження, покликане встановити справжню причину сімейного безпліддя. Жінці призначається на весь комплекс лабораторних аналізів від загальних і розгорнутих аналізів крові і сечі до аналізів крові на інфекції, в тому числі передаються статевим шляхом.
Обов'язково потрібно зробити аналіз крові на гормони (лютеїнізуючий, фолікулостимулюючий, на прогестерон, пролактин і ряд інших, якщо лікар вважає це необхідним).
Жінці в обов'язковому порядку проводять УЗД органів малого таза і молочних залоз. Іноді може знадобитися проведення лапароскопічної діагностики, щоб переконатися в тому, що маткові труби прохідні.
Статевий партнер жінки здає аналізи крові на інфекційні захворювання, статеві інфекції, а також проходить спермограму для з'ясування його якості статевих клітин, оскільки при чоловічому безплідді всі без винятку схеми стимуляції овуляції не дадуть ніякого результату.
При підозрі на патологію всередині матки проводиться гістероскопія.
Як тільки перший етап, діагностичний, залишиться позаду, починається другий етап — лікування наявних запальних захворювань і гормонального дисбалансу. Іноді вже на цьому етапі жінці вдається завагітніти, оскільки патології, що викликали у неї збої овуляторного циклу, в більшості випадків вдається пролікувати.
Жінкам із зайвою вагою або його дефіцитом (вага менше 45 кілограмів), призначається курс корекції маси тіла. За спостереженнями фахівців, пацієнтці часом буває достатньо всього лише на 10% знизити свою вагу для того, щоб овуляція почала відбуватися самостійно.
Третій етап — сама стимуляція. Схеми протоколів стимулювання овуляції можуть бути різними. Конкретний препарат, його дозування, тривалість і кратність прийому визначає лікар в індивідуальному порядку, враховуючи вік, вагу і гінекологічний анамнез пацієнтки.
Іноді до гормонів черга не доходить. Вагітність наступає до третього етапу в тому випадку, якщо жінці вдається повністю переглянути своє ставлення до невдалих спроб завагітніти. Страх, тривога, переживання, смуток, розчарування на психофізичному рівні запускають блокування вироблення естрогену, тому овуляції не відбувається.
Якщо жінка навчиться правильно ставитися до невдач, сприймати їх як явище тимчасове і вкрай шкідливий для її здоров'я, овуляторний цикл часто відновлюється без ліків взагалі.
На початковому етапі лікарі намагаються підготувати ендометрій матки. При тонкому ендометрії зачаття, навіть якщо вона відбудеться, може не привести до вагітності, адже ембріону буде важко закріпитися в маткової порожнини. Для підготовки проводять курс лікування препаратами жіночих статевих гормонів – використовуються «Прогінова», зовнішній препарат «Дивігель» та інші ліки, які мають у своєму складі гормони естроген і прогестерон.
Як правило, з 5 дня циклу призначається прийом спеціальних препаратів, одночасно з цим лікарі відстежують дозрівання фолікула по УЗД.
До заходів слід приступати відразу ж після закінчення менструації.
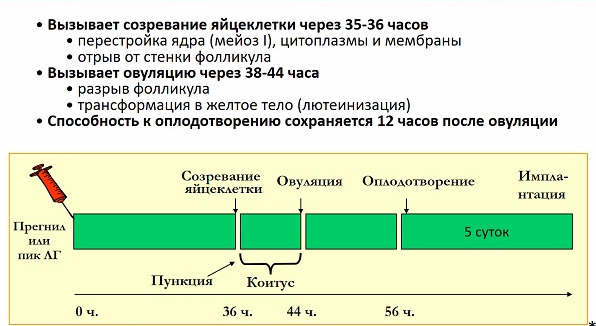
Не виключено, що відвідувати кабінет ультразвукової діагностики жінці доведеться з 10 дня менструального циклу щодня. Як тільки один з фолікулів досягає розміру 17-18 мм, можна проводити стимуляцію і через 24-36 годин чекати настання заповітного моменту — самої овуляції.
Ще в ході підготовки жінка обов'язково здає кров на гормональний аналіз з метою виявити рівень АМГ — антимюллерова гормону, який «проводиться» зростаючими структурами фолікулів.
Якщо власний рівень АМГ у жінки низький, відповідь яєчників на стимуляцію буде слабким, і результативність протоколу істотно зменшиться. Рівень цього гормону при обстеженні в динаміці також дозволить лікарям побачити результативність стимуляції і попередити надлишкову гіперстимуляцію.
Стимулювати яєчники можна до трьох разів підряд, тобто протягом трьох циклів. Якщо зачаття не відбувається, потрібно перерву, щоб яєчники могли відпочити від «гормональної атаки» і відновитися. За цей час чоловік і жінка знову відвідують лікаря, який може внести корективи в схему лікування.
В цілому вважаються допустимими 5-6 циклів зі стимуляцією. Якщо вони не принесли результату, метод визнається неефективним для даної пари, їм рекомендуються інші допоміжні репродуктивні методики, включаючи сурогатне материнство, вилучення дозрілих здорових яйцеклітин з яєчників з наступним заплідненням «в пробірці», запліднення спермою чоловіка донорської яйцеклітини і т. д. Все залежить від справжніх причин безпліддя і того, виробляються чи у жінки власні здорові статеві клітини.
Наполягати на продовженні стимулювання овуляції не варто, після 5-6 курсів з'являється висока ймовірність необоротного виснаження яєчників, передчасного їх старіння.
Для стимуляції овуляції не треба лягати в гінекологічний стаціонар. Жінка може перебувати вдома, у звичних для неї умовах. Вона повинна неухильно дотримуватися призначеного графіка відвідування лікаря для контролю УЗД, а також приймати всі призначені препарати в повній відповідності з вказаної індивідуальної дозуванням.
Препарати – список
Всі препарати, які входять в схеми протоколів стимуляції овуляції, діляться на дві великі групи:
- стимулятори росту фолікулів;
- тригери овуляції.
Перші призначаються з 5 дня циклу (відразу після місячних), а тригери вводяться одноразово — коли УЗД показує повну готовність фолікула випустити яйцеклітину. Вони імітують викид лютенизирующего гормону, під дією якого яйцеклітина швидко дозріває і залишає фолікул.
Після того, як овуляція відбулася, призначаються препарати, які допомагають яєчниках підтримувати функції жовтого тіла, щоб вагітність, якщо вона настала, змогла нормально розвиватися. Давайте розглянемо препарати всіх цих груп більш докладно.
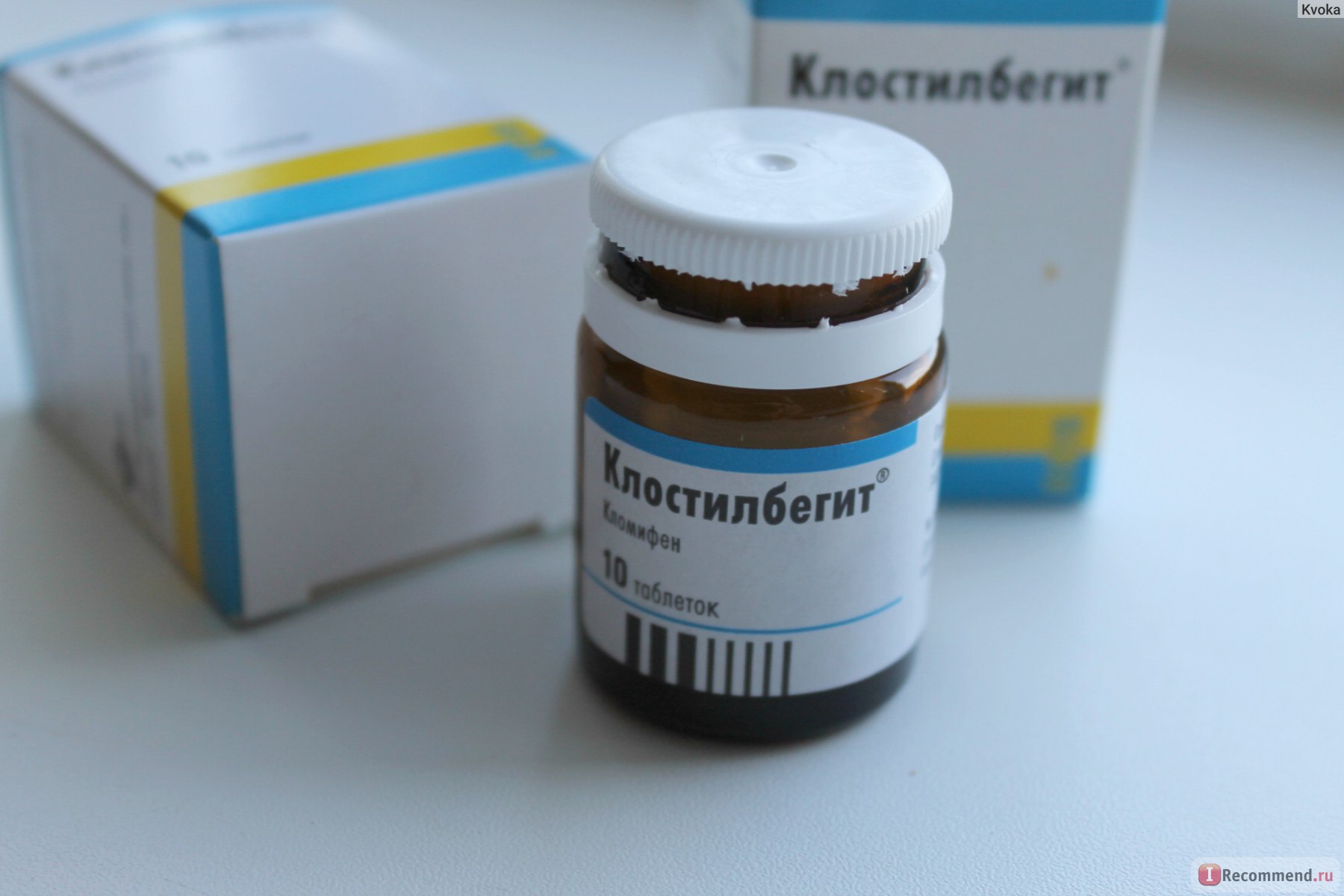
«Клостилбегіт («Кломіфену цитрат», «Кломид»)
Цей препарат широко відомий жінкам, які планують вагітність, оскільки він добре зарекомендував себе в якості засобу стимулювання овуляторного процесу. Ліки є стимулятором формування і росту фолікулів в яєчниках.
У певних дозах допомагає виробленню фолікулостимулюючого гормону ФСГ, лютенизирующего гормону (ЛГ) і гонадотропінів. Засіб випускається у формі таблеток.
Загальних рекомендацій щодо режиму дозування засобу не існує, адже доза залежить від того, як яєчники будуть реагувати на прийом цього ліки — вона може бути зменшена або збільшена на розсуд лікуючого лікаря.
Якщо менструації у жінки наступають досить регулярно, немає тривалих збоїв, то лікування «Кломидом» починається на 5-й день циклу (рахувати від першого дня менструації). За однією з поширених схем, препарат приймають щодня протягом п'яти діб, у цьому випадку овуляцію очікують приблизно з 11 по 15 день циклу.
Якщо овуляції немає, то в наступному циклі вводиться інша схема, при якій препарат треба приймати з 5 дня циклу протягом 5 діб, але в подвоєній дозі.
Якщо обидві схеми не показують результату, лікування переривають на три місяці, після чого курс може повторитися.
За кожен курс жінка не повинна приймати більш 750 мг препарату. Після другого курсу, якщо він не приніс довгоочікуваного результату, лікуванням «Кломидом» визнають повністю неефективним і вибирають інші методи допоміжного репродуктивного плану.
Побічні дії препарату можуть доставити жінці неприємні відчуття. Це нудота, блювота, метеоризм, головний біль, підвищена сонливість, загальмованість рухів і психічних реакцій, тому на час лікування жінці рекомендується відмовитися від керування автомобілем та роботи, пов'язаної з високими ризиками для життя.
Багато жінок під час прийому «Кломида» помічають, що їх переслідує депресивний настрій, у них порушується сон, апетит. Можуть з'являтися болі внизу живота, незначні болі в області грудей, білі рідкі виділення з статевих органів.
«Клостилбегіт», як і інші препарати, що стимулюють фолікулярний ріст, підвищують ризик подальшого настання багатоплідної вагітності. Багато жінок відзначають, що на тлі лікування вони кілька повніють.
Аналогами цього засобу є «Кломіфен», «Серофен», «Серпафар».
«Летрозол»
Цей нестероїдний препарат також підсилює вироблення ФСГ і сприяє настанню овуляції, однак фахівці вважають його більш ефективним, ніж «Кломіфен», хоча засобом першого вибору залишається саме «Кломіфен».
У «Летрозола» значно менше побічних дій, завдяки чому приймати його приємніше. Крім регуляції гормонів, препарат покращує стан ендометрію. Є також декілька схем, за якими може прийматися це засіб у таблетках.
У першому випадку призначається по 2,5 мг з третього дня циклу протягом п'яти діб, при другій схемі жінці рекомендується пити препарат з п'ятого дня циклу в дозі 5 мг.
Найкращі результати показує використання цього засобу в складі комплексної терапії: у другого по шостий день циклу призначається «Летрозол» у дозі 2,5 або 5 мг на добу, потім з 7 по 10 день циклу жінці вводять ФСГ у уколах, а потім роблять укол ХГЛ у дозі 10000 Од, як тільки домінантний фолікул досягне потрібних розмірів за УЗД (від 18 мм).
Аналоги препарату – «Летросан», «Фемара».
«Гонал-Ф»
Цей препарат належить до групи засобів, що стимулюють ріст і розвиток фолікулів в яєчниках в першій половині менструального циклу. У його складі — рекомбінантний гормон, який завдяки старанням генних інженерів отримали з клітин яєчників самок китайських хом'ячків.
Препарат вводиться підшкірно, він продається в спеціальних зручних для застосування шприц-ручках. «Гонал-Ф» призначають у тому випадку, якщо стимуляція першим по черговості призначення препаратом – «Клостилбегитом» виявляється неефективною.
Подібні дії цього препарату типові для багатьох гормональних засобів — це головні болі, запаморочення, сонливість і млявість, відсутність тонусу, сухість у піхві, зміна апетиту, безсоння. Іноді жінки відзначають діарею, тимчасове порушення чіткості зору, поява вугрової висипки, збільшення маси тіла.
Засіб вводиться підшкірно. Перший укол зробить лікар, а наступні жінка зможе колоти сама собі в домашніх умовах.
Курс стимуляції починається в перші дні циклу і триває до 11-14 днів. Дозу введення визначає лікар, зазвичай починають з 75-10 МО і поступово підвищують дозу.
При кожному наступному введенні жінці потрібно вибирати нове місце для уколу, не варто робити ін'єкції в одну зону.
Аналоги препарату – «Хорагон», «Овитрель».
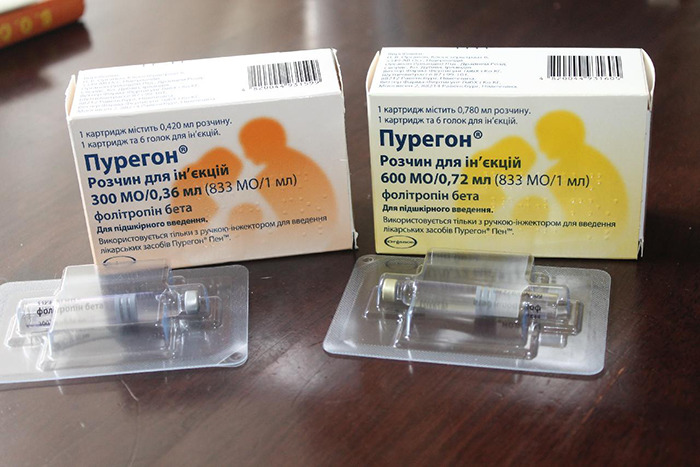
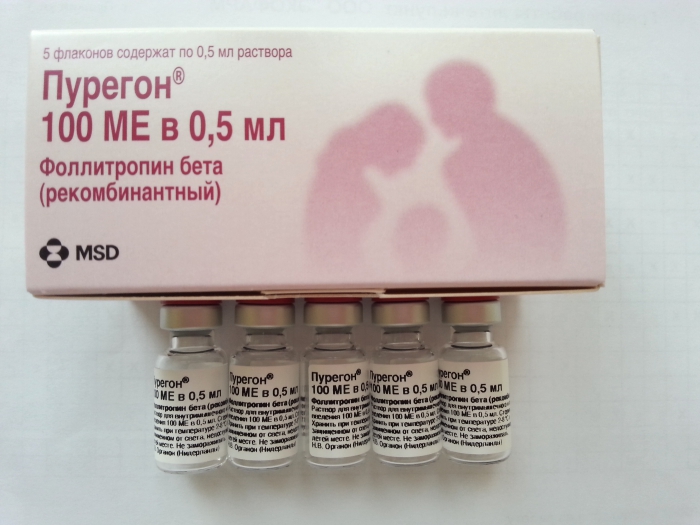
«Пурегон»
Цей препарат також може бути використаний для початкової підготовки фолікулів у першій половині циклу. Він випускається у формі порошку для приготування розчину для ін'єкцій, у вигляді готового до вживання розчину та розчину у картриджах. Рідина вводять внутрішньом'язово та підшкірно. Препарат «ручці» вводять тільки одним способом — підшкірно.
У складі препарату — рекомбінантний ФСГ все того ж китайського хом'ячка, який за багатьма параметрами виграє у ФСГ, отриманого із сечі людини. Він більш безпечний, легше переноситься.
Під його впливом у яєчниках жінки починають активно рости кілька фолікулів, які потім можуть застосовуватися в будь-якому з допоміжних репродуктивних методів.
Доза залежить від того, як яєчники пацієнтки будуть «відповідати» на вплив. Щоденний контроль УЗД і визначення естрогену в крові допоможуть лікарю добре уявляти собі, що саме відбувається в статевих залозах жінки, і не пропустити момент овуляції.
Початкова доза — 50 МО, потім, якщо відповіді яєчників немає, дозування щодня збільшують і контролюють відповідь, коли з'явиться. Починають лікування з другого дня менструального циклу, триває вона близько 7-14 днів (все залежить від того, коли вдасться досягти зростання фолікулів і збільшення в крові концентрації эстадиола). Завершує стимуляцію укол ХГЛ у дозі, придатної для індукції овуляції (зазвичай це 10000 МО).
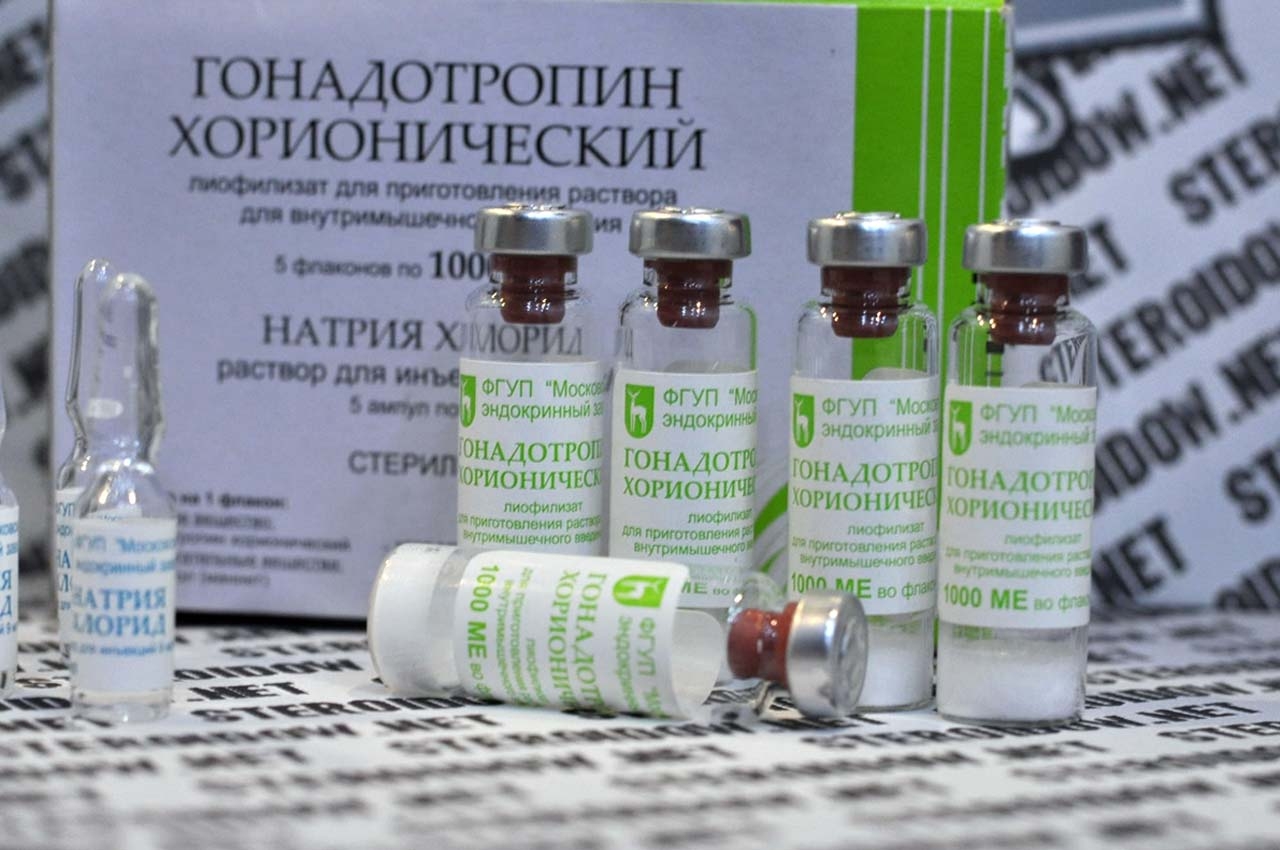
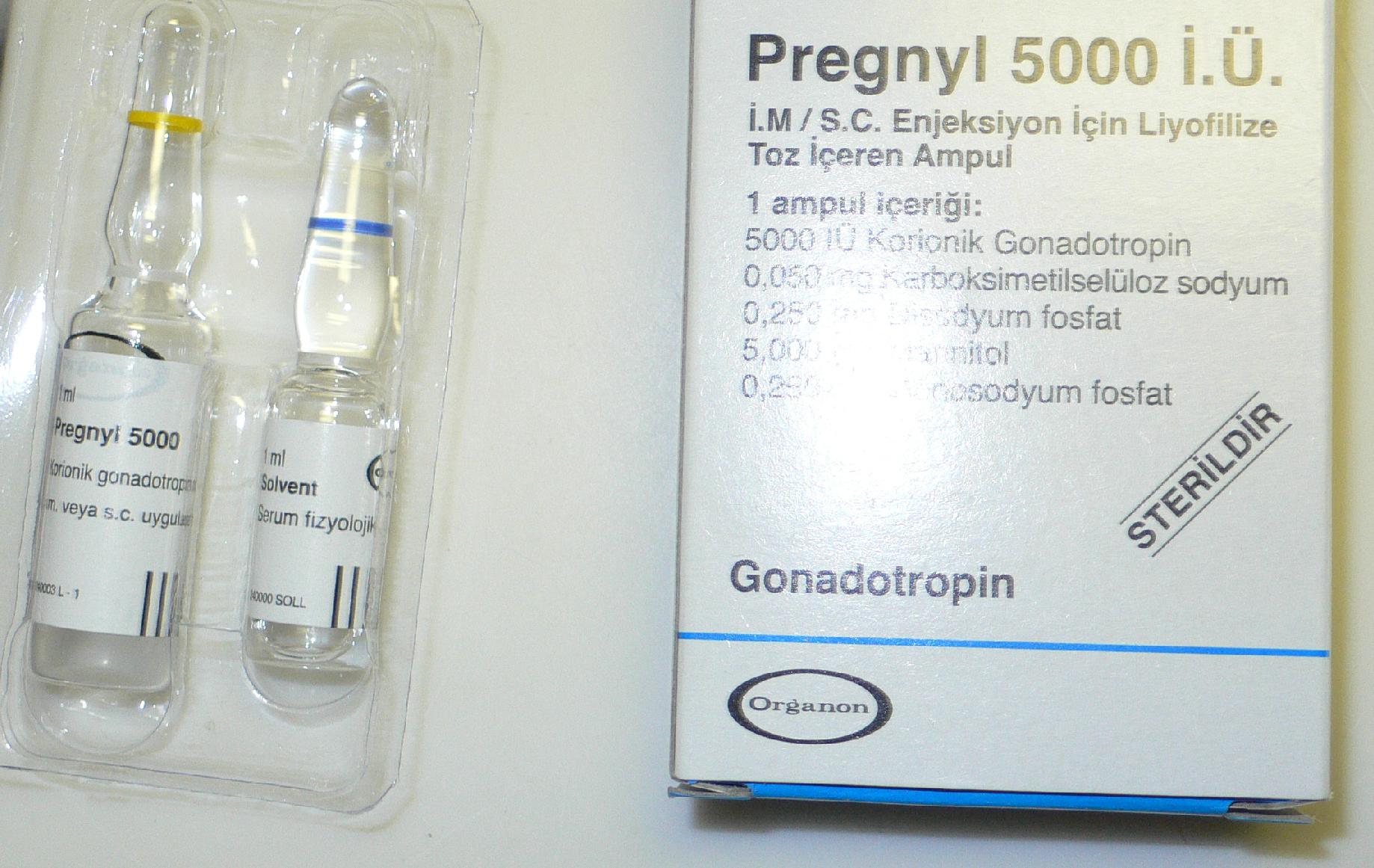
«Хоріонічний гонадотропін» (ХГЛ)
Цей препарат отримують із сечі вагітних жінок, оскільки цей гормон виробляється у великих кількостях в початковий період виношування малюка — найбільш інтенсивно до 12 тижня. Укол цього засобу в дозі від 5000 до 10000 МО використовують для того, щоб стався сам факт овуляції, щоб яйцеклітина змогла покинути простимульований у першому етапі фолікул.
Потім препарат можна вводити кожні дві доби до дати очікуваних місячних, щоб підтримати функції жовтого тіла, що продукує статеві гормони, необхідні для збереження вагітності.
Якщо вагітність підтверджено, ХГЛ згодом також може застосовуватися до 10-11 тижні, якщо є загроза невиношування з причини низького власного рівня ХГЛ.
Якщо у жінки на УЗД виявляється загроза або факт гіперстимуляції яєчників, то від застосування ХГЛ утримуються. Також не рекомендується застосовувати хоріонічний гонадотропін жінок з патологіями нирок і печінки.
Серед побічних дій препарату — дратівливість і перепади настрою, головний біль, сонливість. ХГЛ теж підвищує шанс зачаття двійні або трійні, і цей факт не можна не враховувати при плануванні вагітності.
Аналог препарату «Прегніл».
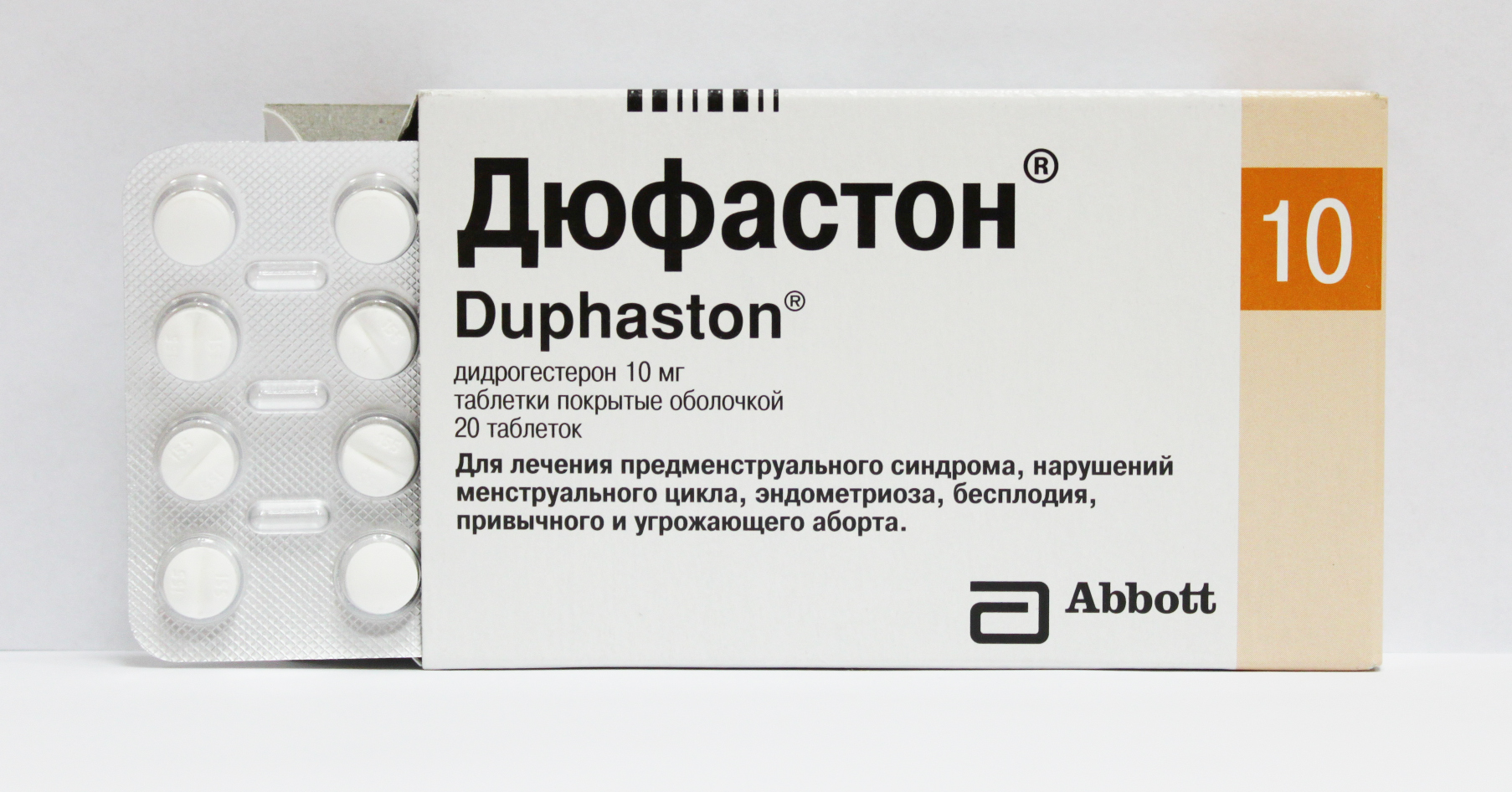
Дидрогестерон («Дюфастон»)
Це популярний гормональний препарат, головне діюча речовина якого є аналогом прогестерону. Засіб може бути незамінне в другій половині менструального циклу, оскільки воно допомагає зберегти вагітність, сприяє правильній імплантації, регулює багато процесів, налаштовуючи організм жінки на нове для неї стан.
На овуляцію «Дюфастон» не надає ніякої дії, але ось після неї він стає дуже важливим, оскільки зміцнює можливий позитивний результат стимуляції. Препарат не впливає і на зростання ембріона, а тому його застосування в перші тижні і місяці вагітності не заборонено, а іноді і рекомендовано.
Дозування призначається індивідуально в залежності від результату аналізу крові на прогестерон, а також цілі прийому таблетки можуть бути призначені не тільки для контролю рівня гормону, але і для запобігання загрози викидня, для попередження завмерлої вагітності, якщо такі факти раніше мали місце бути.
Від «Дюфастона» жінки не повніють, не втрачають концентрації уваги, а тому можуть під час прийому цього лікарського засобу продовжувати керувати автомобілем без обмежень.
Вітаміни для стимуляції овуляції
Вітамінні препарати входять в стандартні схеми лікування жіночого і чоловічого безпліддя. При стимуляції овуляції прийом вітамінів показаний за 1-2 місяці до циклу, обраного для стимуляції, а також протягом всього часу, поки йде стимуляція, і потім до підтвердження вагітності.
Іноді для того, щоб налагодити регулярну овуляцію, буває досить скорегувати спосіб життя жінки, її харчування і призначити їй вітаміни, тому вітамінна підтримка на стадії планування вагітності має величезне значення.
Особливо важливі для нормалізації овуляторних циклів вітаміни D, А, В12, 9, Е, С:
- Вітаміни D і D 3 беруть участь у процесі вироблення статевих гормонів у жінки.
- Без вітаміну А не обходиться розвиток фолікула, крім того, ретинол бере участь у нормалізації складу цервікального слизу.
- Вітамін Е бере участь в клітинних процесах, допомагає дозріванню яйцеклітини, сприяє її виходу за межі фолікула.
- Аскорбінова кислота (вітамін С) покращує кровообіг, що сприяє збагаченню яєчників корисними речовинами.
- Вітаміни групи В, особливо фолієва кислота, регулюють тривалість лютеїнової фази циклу, а також підвищують життєздатність яйцеклітини.
Для стимуляції овуляції вітаміни рекомендується приймати так:
- З початку місячних до овуляції — вітамін Е, вітамін А і фолієва кислота.
- Від моменту овуляції протягом усієї другої фази циклу — вітамін С, вітаміни групи В, вітамін Е.
Конкретні вітамінні препарати повинен призначити лікар з урахуванням біохімічного аналізу крові, який показує, в яких речовинах є необхідність, а яких і без синтетичних препаратів достатньо.
Приклад вдалої схеми вітамінотерапії може бути таким:
- З 1 по 14 день циклу — кокарбоксилаза + рибофлавін (в уколах) щодня, а також ліпоєва кислота і вітамін Е в таблетках і капсулах.
- З 15 по 24-й день циклу — рибоксин, піридоксин, фолієва кислота і оратат калію в таблетках, а також вітамін Е тричі на день.
Лікування народними засобами
Дещо про жіноче здоров'я наші предки знали ще задовго до того, як з'явилися такі поняття, як «стимуляція овуляції». Однак фахівці схильні вважати, що в нетрадиційній медицині велику роль відіграє теорія ймовірності — шанс зачати є завжди, а тому попити травички в принципі не зашкодить.
Сучасні лікарі з повагою ставляться до народних засобів для поліпшення жіночого здоров'я, але застерігають від їх самопризначення.
Будь-яке народне лікування потрібно обговорити з лікарем, щоб не нашкодити.
Для народних способів підвищення овуляторної здібності існують також певні правила. Наприклад, приймати трави не варто одночасно з гормональною терапією медикаментами, це може призвести до гіперстимуляції яєчників.
Трави і коріння для жіночої фертильності не приймають в період місячних, а лікуватися ними більше 3 місяців поспіль, як і гормональними медикаментами, не рекомендується.
Принцип лікування в нетрадиційній медицині точно такий же, як і в традиційній. У першій половині циклу приймають рослинні засоби, які допомагають зростанню і розвитку фолікула. Це шавлія — відвари і ефірне масло, відвар з пелюсток троянд, настій з насіння подорожника.
У другій половині менструального циклу, після овуляції, народні цілителі рекомендують приймати борову матку — це рослина містить рослинний прогестерон. З неї роблять відвари і настої, згідно інструкції по застосуванню, яка вкладена в аптечні упаковки з цим трав'яним збором.
Для досягнення овуляції жінці рекомендується відмовитися від прийому алкоголю, не зловживати нікотином, урізноманітнити свій раціон продуктами, які найкращим чином впливають на роботу яєчників. Це печінка, нежирне червоне м'ясо, морська риба, молочні продукти.
Результативність
У перший же цикл при стимулюванні овуляції у жінки завагітніти вдається приблизно 15% пар.
Протягом другого і третього циклів кількість позитивних результатів, коли овуляцію вдається відновити, досягає 70-75%. У цілому, результативність медикаментозної індукції овуляції оцінюється в 70-80%. Саме такій кількості пар вдається в кінцевому підсумку допомогти завагітніти природним шляхом.
Іншим на допомогу приходять ЕКЗ, ІКСІ та інші допоміжні репродуктивні техніки і методики.
Можливі наслідки та ускладнення
Стимуляція проводиться гормональними препаратами, недооцінювати вплив яких на жіночий організм було б неправильно. Сама індукція в ході циклу часто викликає у жінок хворобливі і неприємні відчуття. Багато хто скаржиться на те, що тягне низ живота і навіть на те, що болять яєчники після стимуляції. Майже всі відзначають «припливи» – напади жару, які відбуваються хвилеподібно.
Одним з найбільш небезпечних наслідків стимуляції є суперстимуляция, при якій зростання фолікулів відбувається настільки стрімко, що розвивається синдром гіперстимуляції. Він найчастіше може дати знати про себе вперше на 3-4 добу після початку індукції.
Якщо ж ознаки такої патології з'являються в більш пізні терміни — після 7-10 дня менструального циклу, то синдром протікає досить важко, з блювотою, діареєю, набряком кінцівок та обличчя, падінням рівня кров'яного тиску, різким погіршенням самопочуття.
Жінці може знадобитися кваліфікована допомога в умовах стаціонару. Тому проводити стимуляцію повинен лікар з великим досвідом роботи в репродуктивних програм, який зможе своєчасно контролювати процеси, що відбуваються в організмі жінки під впливом гормонів, і приймати правильні та виважені рішення.
Відгуки
Відгуки тих, що завагітніла після стимуляції овуляції, в основному стосуються такої проблеми, як контроль за ростом фолікулів.
Незважаючи на те, що методичні рекомендації свідчать, що овуляцію і розміри фолікулів необхідно відстежувати із застосуванням ультразвуку щодня або через день, багато лікарі обмежуються лише рекомендацією «ловити відповідний момент» за допомогою аптечних тестів на овуляцію. В результаті у багатьох жінок необхідний момент буває упущений, і курс стимуляції доводиться починати спочатку.
Багато жінок відзначають виражені побічні явища, неприємні симптоми, які супроводжували їх протягом усього лікування.
Додатково про стимуляції овуляції дивіться у наступному відео.