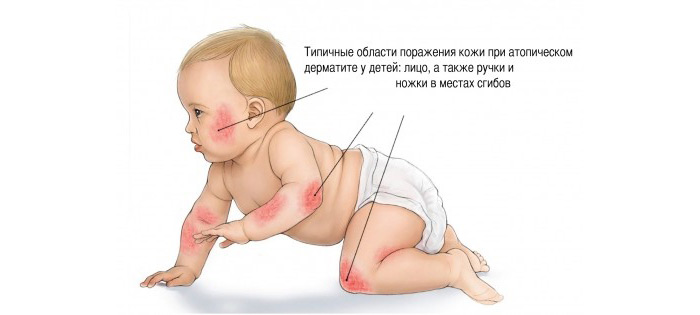
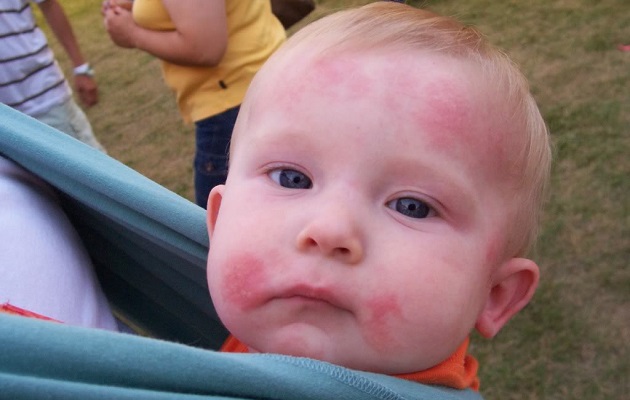
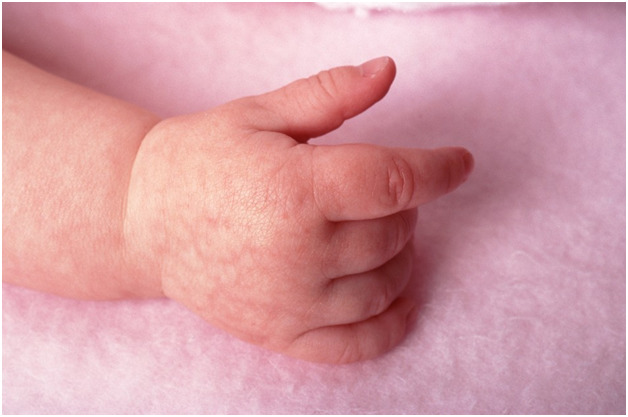
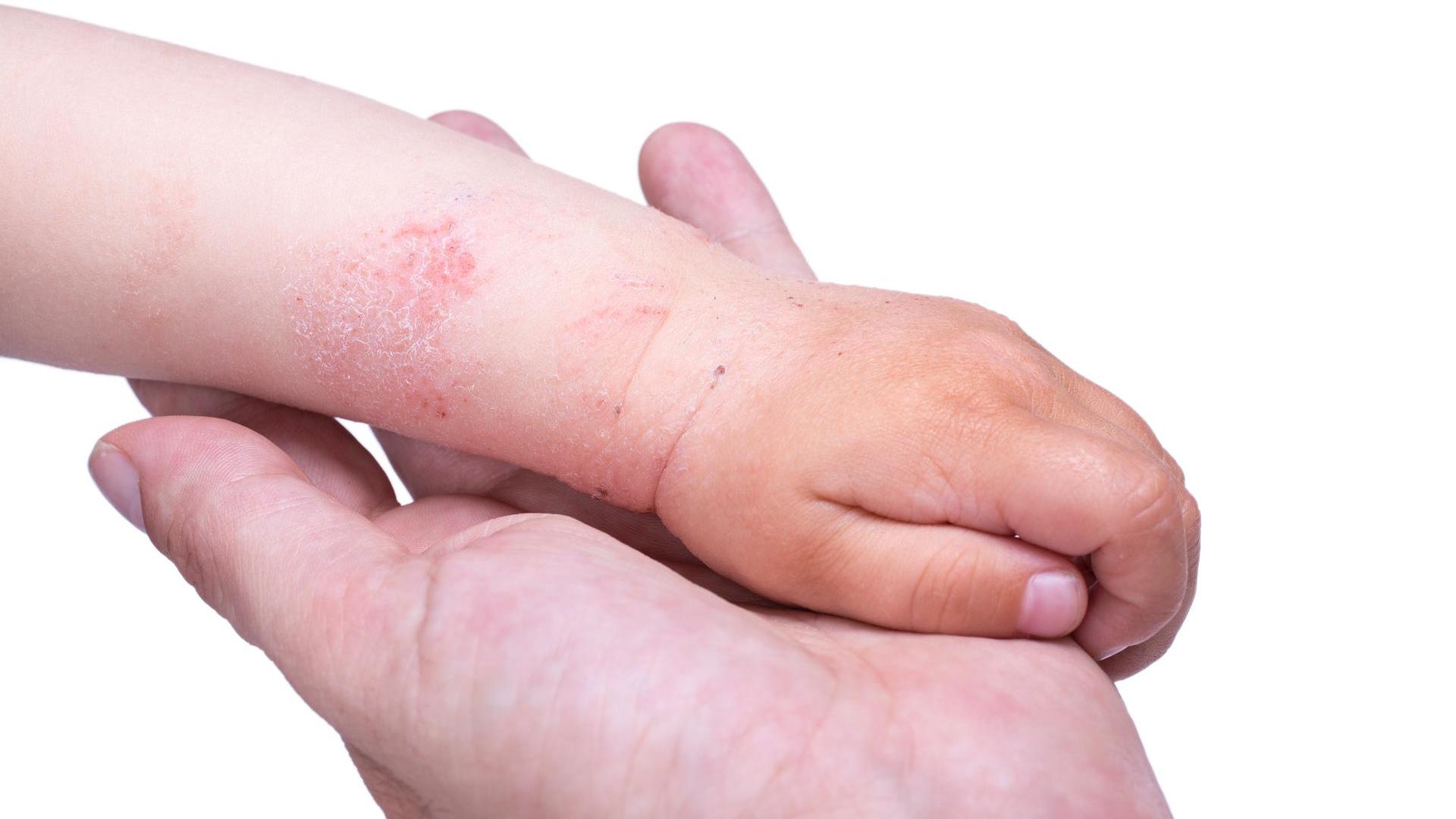
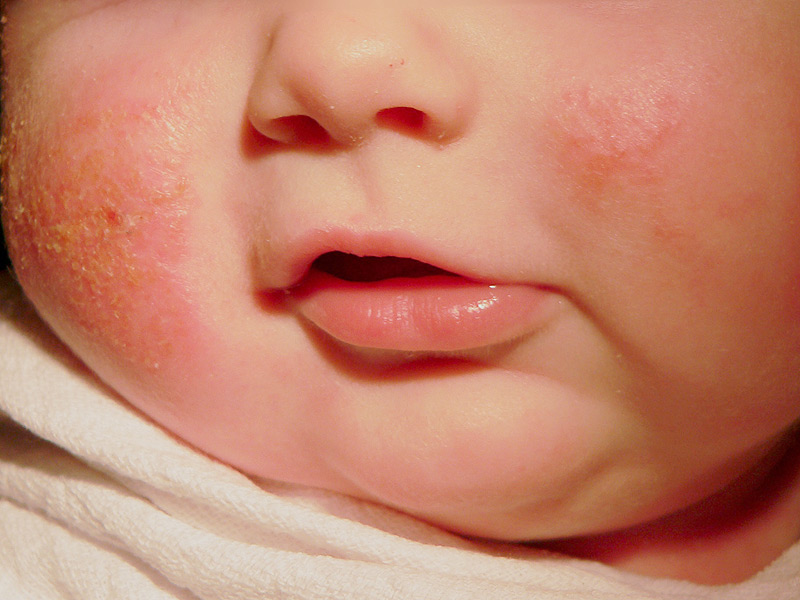
З атопічним дерматитом у малюка може зустрітися практично кожна мама. Це захворювання часто з'являється вже з перших днів після народження і зустрічається протягом усього життя. Малюки, яким встановлюється діагноз атопічного дерматиту, змушені довічно спостерігатися у лікаря-алерголога. Контролювати перебіг захворювання допоможуть тільки правильні знання про цю хворобу.
Що це таке?
Будь-які прояви атопічного дерматиту пов'язані з алергічними реакціями. Це захворювання має переважно генетичну схильність.
Вчені встановили ряд генів, які кодують схильність до сприйняття різних речовин. Ці гени зумовлюють підвищену сприйнятливість організму до різних чужорідних компонентів. Як правило, таку схильність можуть мати відразу декілька членів сім'ї одночасно.
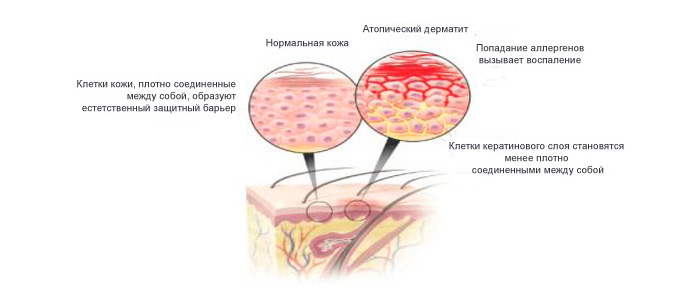
Атопічний дерматит розвивається внаслідок гострого відповіді імунної системи на потрапляння тригерній фактора. Ця реакція супроводжується вираженими шкірними і системними проявами. В якості тригерних або провокують агентів можуть виступати різні речовини і алергени. Особливість індивідуальної реакції залежить від генетичної схильності і вихідного рівня імунної системи.
Причини виникнення
Сильна алергічна реакція, що проявляється появою висипу або інших шкірних елементів, зустрічається не у всіх діточок. В даний час вчені виділяють більше тисячі різних причин, які можуть призвести до появи атопічного дерматиту. У більшості випадків провокуючими агентами є хімічні речовини.
Єдина точна причина виникнення захворювання ученим невідома. Це пов'язано з індивідуальною кодуванням генів у кожному людському організмі. Встановлено, що при попаданні конкретного тригера ризик розвитку атопічного дерматиту при наявності конкретної генетичної схильності становить понад 95-98%.
Канадські наукові дослідження показали статистично достовірну зв'язок між наявністю стресових ситуацій і загостреннями хвороби. Після сильних психоемоційних або фізичних навантажень ризик виникнення нових загострень хвороби збільшується на 12-15%.
Серед можливих причин деякі вчені відзначають наявність патологій шкіри. При порушенні цілісності шкірного покриву алергени набагато простіше потрапляють у дитячий організм і запускає цілий каскад запальних реакцій. При розвитку захворювань періоди загострень змінюються ремісією. В результаті тривалої хвороби змінюється структура шкіри. Це також може вплинути на ймовірність прогресування захворювання.
Провокуючі фактори
Атопічний дерматит можуть спровокувати численні фактори. Всі тригери можна розділити на кілька категорій. Більшість провокують агентів надходить в організм ззовні. На їх частку доводиться більше 80% випадків захворювань. Внутрішні провокуючі фактори зустрічаються набагато рідше. Зазвичай такі форми захворювань характерні для малюків, які мають багато хронічних хвороб.
Всі провокуючі фактори, які запускають каскад алергічних реакцій, можна розділити на кілька етіологічних категорій:
- Попадання харчових алергенів. Одна з найбільш часто зустрічаються форм хвороби. Перші випадки можуть зустрітися у малюків вже починаючи з шестимісячного віку. В цей час в раціон малюка додаються нові продукти - як прикормів. У дітей більш старшого віку активними стають алергенами цитрусові, шоколад і морепродукти. Всі тропічні фрукти також можуть викликати прояви атопічного дерматиту.
- Вдихання пилку рослин і алергія на цвітіння. Пік захворюваності настає віком до 6-8 років. Зазвичай у малюків з'являється сильний нежить з рясними виділеннями, порушується дихання, сльозяться і червоніють очі. У 20% дітей до цих симптомів приєднуються шкірні висипання і виражений свербіж.
- Тривалий прийом антибактеріальних препаратів, які чинять несприятливий вплив на травну систему дитини. 80% імунітету формується в кишечнику. Корисні бактерії допомагають боротися з чужорідної мікрофлорою і посилюють імунітет. При тривалому прийомі антибіотиків формуються виражені дисбактеріози і синдром роздратованого кишечника. Порушена мікрофлора перешкоджає видаленню алергенів з організму, провокуючи загострення атопічних захворювань.
- Побутова пил, а також вовна або пух тварин. У більш рідкісних випадках — розвиток атопічного дерматиту при контакті з текстильними виробами, в яких живуть домашні кліщі. Сон на пір'яних подушках може «подарувати» малюкам не радісні і приємні сни, а сильні сверблячі висипання на шкірі.
- Перехід від харчування материнським молоком на суміші. У багатьох малюків з непереносимістю лактози можуть виникнути прояви лактазной недостатності, а при генетичній схильності — атопічний дерматит. Бувають випадки виникнення алергічних шкірних захворювань з-за введення сумішей, які містять в своєму складі сліди горіхів або сої.
- Всі захворювання, які послаблюють роботу імунної системи дитини. Дітки, котрі часто хворіють простудними захворюваннями, більшою мірою схильні до розвитку атопічного дерматиту. Якщо малюк хворіє простудними захворюваннями 3-4 рази в рік, то матусі слід обов'язково показати дитину лікарю алерголога-імунолога. У часто хворіючих малюків постійне напруження імунної системи може призвести до розвитку алергічних реакцій.
- Контакт з хімічними алергенами. Для малюка з індивідуальною непереносимістю або схильністю до алергічних реакцій в якості хімічного тригера можуть виступати практично всі хімічні сполуки. Найбільша кількість випадків виникнення атопічного дерматиту відзначено при контакті із засобами побутової хімії. Нерідкі також алергічні контактні реакції на шампуні і засоби особистої гігієни. Чим більше ароматичних добавок у складі продукту, тим вище ризик розвитку несприятливих симптомів у малюка.
- Різні паразитарні хвороби. Дуже часто малюків з атопічним дерматитом починають лікувати симптоматично, забуваючи встановити першопричину захворювання. У малюків до 5 років винуватцями виникнення хвороби найчастіше стають глисти і різні паразити. Мешкаючи в кишечнику або інших внутрішніх органах, вони виділяють токсичні речовини, які негативно впливають на імунну систему. Такі токсини сприяють розвитку запального процесу у всіх шарах шкіри.
- Зниження імунітету на тлі несприятливої екології. Діти, які проживають у містах, набагато частіше хворіють атопічним дерматитом, ніж їх сільські однолітки. Багато вчені пояснюють це ослабленням імунітету на тлі щоденного впливу несприятливих факторів навколишнього середовища. Промислове забруднення повітря і води, величезна кількість автомобільних викидів негативно впливають на імунну систему малюка. Організм забруднюється різними хімічними елементами. Ці фактори поступово знижують імунітет дитини і можуть викликати сильні алергічні реакції.
- Хронічні захворювання. Малюки, які мають різні патології внутрішніх органів, також схильні до розвитку атопічного дерматиту. У групі ризику — діти з хронічними хворобами травної і дихальної систем. Ослаблений імунітет дитини не може боротися відразу з кількома захворюваннями одночасно.
- Бактеріальні інфекції. Останнім часом вчені спостерігають сильний зв'язок між стафілококової інфекцією і розвитком в подальшому атопічного дерматиту. При проведенні лабораторних тестів більш ніж у 90% випадків на пошкоджених ділянках шкіри визначався патогенний стафілокок. Цей мікроорганізм відрізняється вираженим токсичним впливом на клітини шкіри, посилює запальний процес і сприяє виникненню нових загострень хвороби.
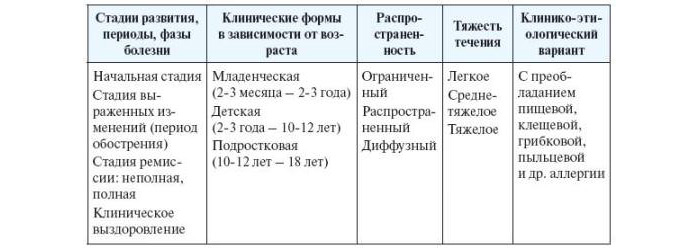
Стадії розвитку хвороби
На жаль, атопічна форма дерматиту є хронічним захворюванням. При наявності індивідуальної чутливості та генетичної схильності до різних провокуючих факторів нове загострення захворювання може проявитися в будь-якому віці. Як і будь-яке хронічне захворювання, атопічний дерматит проходить у своєму розвитку кілька послідовно змінюють один одного стадій:
- Первинний контакт з алергеном. У цьому випадку при попаданні провокуючого агента відбувається активізація клітин імунної системи. Лімфоцити, які покликані розпізнавати чужорідні для організму речовини, активізуються і викидають величезну кількість біологічно активних речовин. В подальшому при попаданні того ж тригера запалення протікає набагато сильніше. Ця властивість обумовлена клітинною пам'яттю. Клітини імунної системи «запам'ятовують» антигени чужорідної для організму речовини і при повторному попаданні викидають величезну кількість захисних антитіл.
- Розвиток імунного запалення. Активізовані лімфоцити, які розпізнали чужорідний агент, починають викидати величезна кількість інтерлейкінів. Ці білкові речовини мають виражений біологічно активною дією. Саме з ними зазвичай і пов'язаний розвиток всіх несприятливих клінічних симптомів і проявів. Ця реакція має позитивне значення. Вона покликана відмежувати запалення і запобігти пошкодження життєво важливих органів. Організм хоче відмежувати запалення тільки на шкірі, захищаючи головний мозок і серце.
- Розвиток класичних проявів хвороби. У цей період запальний процес досягає такої сили, що починають проявлятися перші несприятливі симптоми захворювання. Як правило, вони тривають 7-14 днів. Найгостріші прояви при первинному контакті з алергеном з'являються через 48-72 години. Якщо провокуючий фактор потрапляє в організм повторно, то період до появи симптомів може скорочуватися від декількох годин до доби.
- Стихання загострення і перехід у хронічну форму. У цей період зменшується кількість токсичних речовин, які утворюються при алергічної реакції. Імунна система заспокоюється і переходить в «сплячий» режим. Стихання процесу може тривати до 2-3 тижнів. У цей час є лише залишкові шкірні прояви: сухість, невелике лущення, слабке почервоніння. Після стихання гострого періоду хвороби шкіра очищається і набуває звичайний вигляд.
- Ремісія. У цей період дитини практично нічого не турбує. Малюк веде звичайний спосіб життя. Самопочуття дитини відмінне. Шкірні покриви змінюються незначно. У деяких випадках на місцях згинів можуть утворюватися скоринки або ділянки сухої шкіри.
Розвиток хвороби на увазі під собою послідовне чергування кількох стадій. Після періоду загострення настає ремісія. Тривалість цього періоду багато в чому залежить від стану малюка і відсутності впливу провокуючих факторів. При будь-якій зміні рівня імунітету або запаленні ремісія може швидко змінитися загостренням.
Класифікація
На сьогоднішній день лікарі в своїй роботі використовують відразу кілька різних категорій, які дозволяють уточнити діагноз. Такі класифікації включають розподіл різних варіантів і форм хвороби - в залежності від стадії запального процесу, його тривалості, а також тяжкості загального стану дитини.
Різні форми атопічного дерматиту можна розділити на кілька великих категорій.
Фаза розвитку захворювання
- Початок. Відповідає первинного контакту клітин імунної системи з провокуючим фактором.
- Розвиток клінічних проявів. У цей період розвиваються всі основні прояви захворювання, характерні для гострого періоду.
- Стихання загострення. Зникнення неприємних симптомів, поліпшення загального стану малюка.
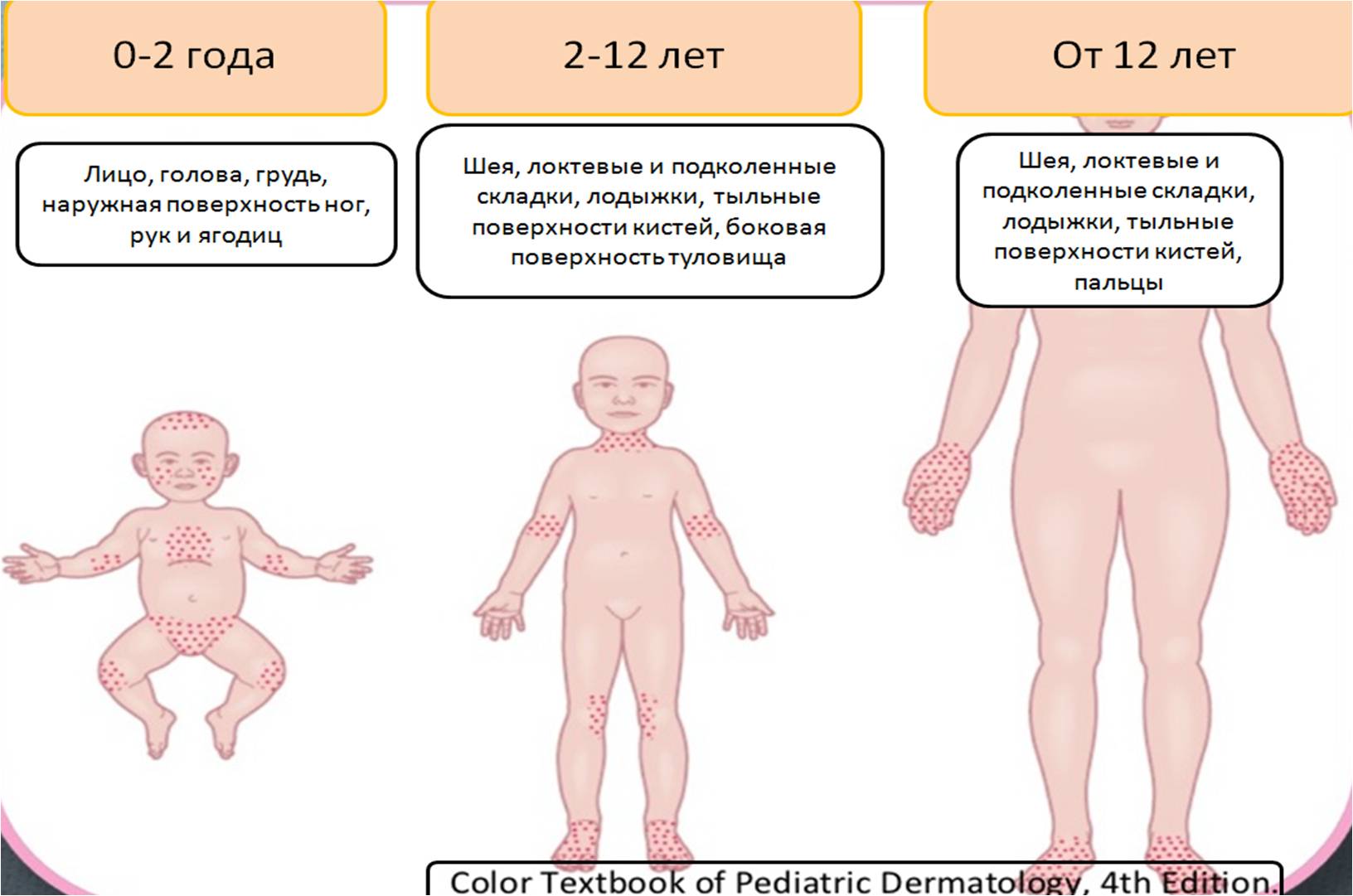
Вік
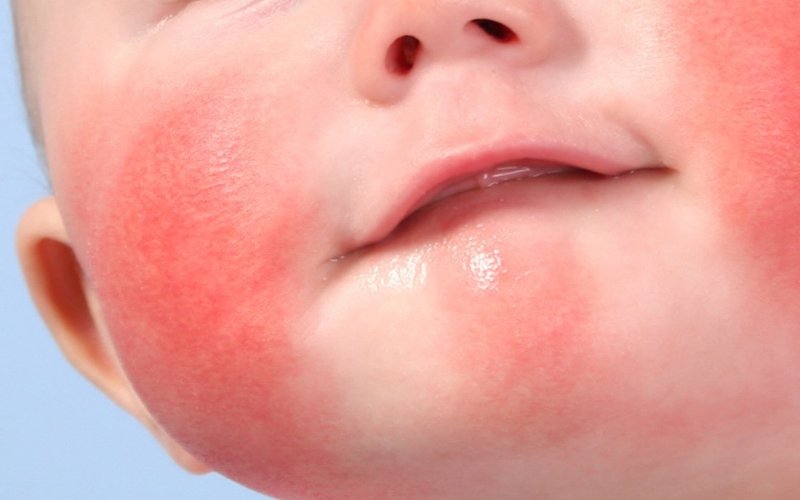
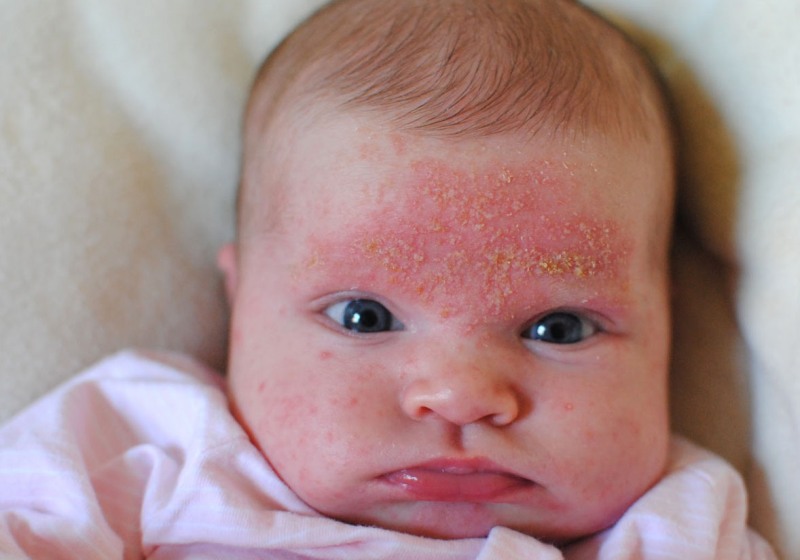
- Дитячий варіант. Розвивається у малюків до двох років. Зазвичай протікає з появою червоних сверблячих плям. Такі висипання досить великі. Для цього варіанту характерна також виражена набряклість сідниць, рук і ніжок малюка. Шкіра на тулуб сильно стоншується. На голові можуть утворюватися численні білі лусочки, які легко відриваються.
- Дитячий варіант. Протікає, як правило, до підліткового віку. Для цієї форми захворювання характерний виражений свербіж, а також висушування шкірних покривів. Шкірні елементи можуть бути різноманітними. Часто з'являються різні везикулярные висипання, наповнені прозорим вмістом.
- Підлітковий варіант. Може розвиватися до вісімнадцяти років дитини. Така форма протікає з появою сильного свербежу на пошкоджених ділянках шкіри. Захворювання протікає зі зміною періодів загострення і ремісії. Це призводить до утворення щільних кірочок і ділянок з сильною лихенификацией. Поява везикул зустрічається не завжди. Набагато частіше шкірні висипання проявляються у вигляді великих ділянок еритеми.
Обширність запального процесу
- Варіант з обмеженими ділянками. Пошкодження шкірних покривів у таких випадках становить не більше п'яти відсотків від усієї поверхні шкіри.
- Варіант з поширеними елементами. Виникає при наявності ушкоджень, які захоплюють до чверті від усієї поверхні шкіри.
- Варіант з дифузними змінами. Вкрай несприятлива форма хвороби. У цьому випадку відзначаються численні пошкодження шкірних покривів. Єдині ділянки, які залишаються чистими — внутрішня поверхня долоньок і область на обличчі біля носа і над верхньою губою. Такий варіант атопічного дерматиту викликає сильний нестерпний свербіж. На шкірі з'являються численні сліди расчесов.
Зміна загального стану
- Порівняно легкий перебіг. Передбачає виникнення під час загострень невеликої кількості шкірних висипань. Зазвичай це поодинокі везикулярные елементи. Для цього варіанту характерно поява помірного свербежу, виникає невеликий набряк, а також сухість шкіри. Перебіг захворювання зазвичай добре контрольоване. Періоди ремісії, як правило, тривалі.
- Середньотяжка форма. При такому варіанті хвороби на різних ділянках тіла з'являється велика кількість різноманітних везикулярних утворень, наповнених серозною рідиною. При проривах везикул рідина закінчується, утворюються мокнучі виразки. Як правило, стан малюка погіршується. Дитина постійно розчісує сверблячі елементи. Стан може ускладнитися приєднанням вторинної бактеріальної інфекції.
- Важкий перебіг. Характерно для малюків з низьким рівнем імунітету. Дитина виглядає жахливо. Шкірні елементи з'являються практично скрізь: на обличчі, на руках і ногах, покривають сідниці, живіт. Численні везикули, розриваючись, сприяють розвитку сильних мокнучих ран, які досить погано епітелізіруются.
Основні симптоми і ознаки
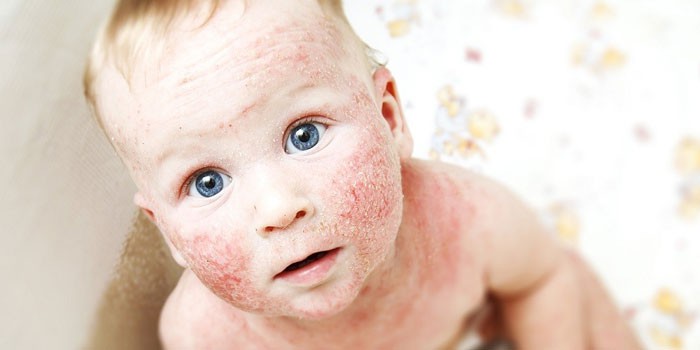
Атопічний дерматит проявляється численними симптомами, які заподіюють малюкові сильний дискомфорт. Вираженість проявів захворювання залежить від поєднання багатьох факторів. При легкому перебігу хвороби симптоми проявляються меншою мірою. Якщо ж у дитини алергічна схильність досить виражена, то імунна відповідь на провокуючий фактор буде досить сильним.
Під час загострення дерматит проявляється наступними характерними ознаками:
- Виражений свербіж. Він турбує дитину протягом усіх діб. Дещо зменшується в нічний час. Малюки, розчісуючи пошкоджені ділянки шкіри, можуть занести додаткову інфекцію та спричинити погіршення перебігу хвороби. Застосування антигістамінних препаратів допомагає зменшити прояв цього дискомфортного симптому.
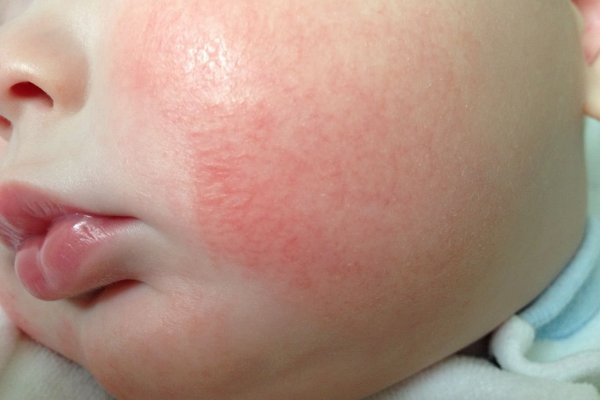
- Появу еритематозних плям. На шкірі починають утворюватися численні яскраві червоні плями. При легкому перебігу захворювання шкірні висипання можуть з'являтися тільки на обмежених ділянках тіла. Часто вони виникають на спині, животі або на руках. Уражена шкіра набуває характерного «вогненний» колір. На дотик вона стає гарячою, кілька ущільненої.
- Поява сухості. Це також один з найбільш часто зустрічаються симптомів атопічного дерматиту. Чим довше протікає захворювання, тим більш вираженим стає це прояв. Це пов'язано з порушенням водно-ліпідного складу шкіри (у зв'язку з тривалим запальним процесом). Будова шарів шкіри порушується, що сприяє зміні її якості. Шкірні покриви стають дуже сухими на дотик і стоншуються.
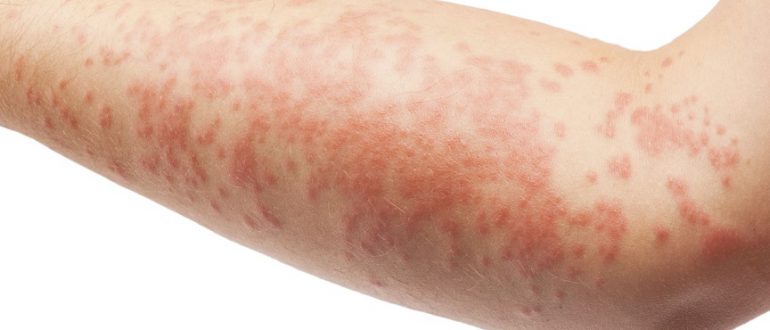
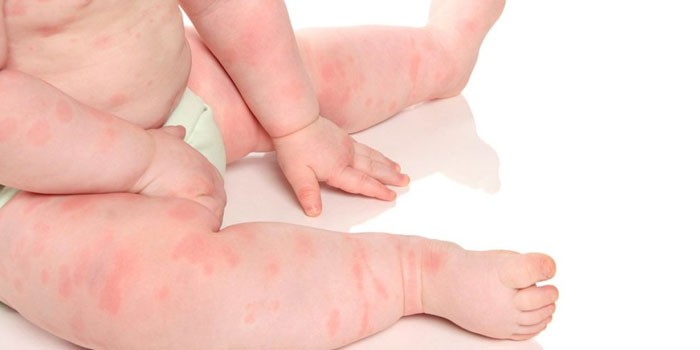
- Різні шкірні висипання. Для атопічного дерматиту характерно різноманіття різних проявів. У більшості випадків захворювання проявляється появою везикулярних елементів. Як правило, вони містять усередині серозну рідину. У більш рідкісних випадках зустрічаються папульозні елементи або з'являються різні скоринки. Такі висипання найбільш часто виникають у всіх складках шкіри. Дуже часто вони з'являються в ліктьовий ямці, під колінами, а також можуть виникнути за вухами або на щоках.
- Явища лихенификацией. Ця ознака з'являється вже досить пізно. Він виникає при постійних розчухуванні, при наявності пошкоджених ділянок шкіри. При цьому відбувається зміна структури і будови шкіри. Вона стає більш щільною, порушується архітектура колагенових і еластинових волокон.
- Погане самопочуття дитини. Сильний свербіж викликає у малюка виражене занепокоєння. Малюки більше вередують, часто плачуть. При тяжкому перебігу захворювання можуть навіть відмовлятися від їжі. Для дітей більш старшого віку характерна підвищена збудливість - і навіть агресивна поведінка. Порушується сон.
Після стихання гострого процесу настає період ремісії. Всі симптоми, які були характерні під час загострення змінюються іншими. Тривалість ремісії може залежати від безлічі різних факторів. При сприятливому перебігу хвороби такі періоди можуть тривати навіть кілька років.
Для періоду ремісії атопічного дерматиту характерні наступні ознаки:
- Зміна структури шкіри. Деякі ділянки шкірних покривів стають ущільненими, а інші — стоншуються. Це відбувається внаслідок зміни структури та будови шкірних шарів. Ділянки, на яких розташовувалися мокнучі виразки, як правило, загоюються, але стають менш щільними на дотик. На загоєних ранках можуть утворюватися скоринки.
- Сліди расчесов. Зустрічаються практично у всіх дітей з атопічним дерматитом. Найбільш виражені у дітей з частими загостреннями хвороби. Зазвичай проявляються у вигляді вузьких смужок білого або червонуватого кольору. Покривають всю поверхню тіла. У великій кількості можна побачити на ручках або щічках малюка.
- Зміна шкірного малюнка. При тривалому запальному процесі, який протікає при даному захворюванні, змінюється архітектура будови шкіри. З'являються ділянки гіперпігментації.
- Виражене висушування шкіри і поява ділянок з лущенням. Цей симптом характерний у перші дні після стихання загострення. Шкірні покриви стають дуже сухими. На шкірі голови і на згинах рук можуть з'являтися численні лусочки. Вони легко відриваються під час миття або при прикасании.
- При тривалому перебігу захворювання можлива поява вираженої сухості і лущення навколо червоної облямівки губ. Часто це є проявом атопічного хейліту. Такий стан не потребує спеціального лікування - крім використання м'яких бальзамів для губ, схвалених для використання для дітей. У деяких випадках атопічний хейліт проходить самостійно, без використання додаткових засобів.
Діагностика
Виявити конкретний алерген, який сприяє появі симптомів атопічного дерматиту, допоможуть допоміжні лабораторні та інструментальні тести.
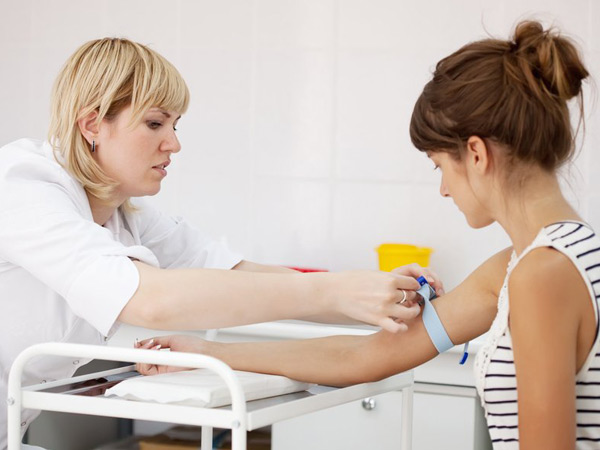
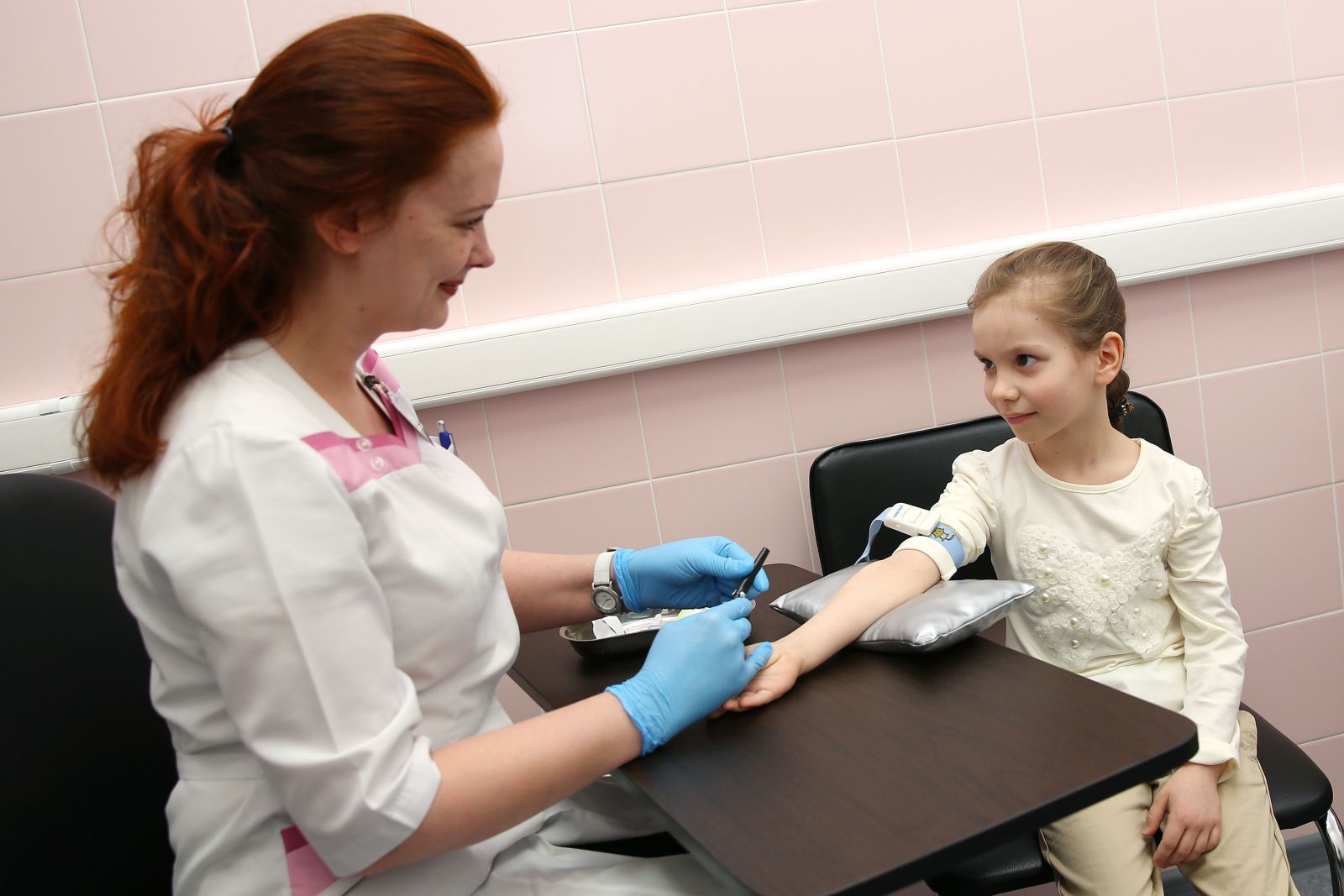
Загальний аналіз крові
Підвищення рівня лейкоцитів вище норми свідчить про наявність запального процесу в організмі. Виражена еозинофілія (підвищення кількості еозинофілів) свідчить про наявність алергічної природи захворювання. Всі алергії протікають з прискоренням ШОЕ в гострий період хвороби.
Лейкоцитарна формула допомагає лікарям розібратися в стадії запального процесу. Підвищення рівня периферичних лімфоцитів також говорить на користь алергічної природи хвороби.
Біохімічне дослідження
Для проведення аналізу у малюка забирають трохи венозної крові. З допомогою цього аналізу можна подивитися функцію печінки і нирок. Підвищення рівня трансаміназ може свідчити про залучення в системний процес печінкових клітин. У деяких випадках відбувається наростання рівня білірубіну.
Оцінити пошкодження нирок можна, визначивши кількісні показники сечовини або креатиніну. При тривалому перебігу захворювання ці показники можуть змінюватися кілька разів. При зміні рівня креатитина обов'язково покажіть дитину лікарю-нефролога. Він допоможе вибрати правильну тактику подальшого лікування малюка.
Кількісне визначення імуноглобуліну Е
Ця речовина є основним білковим субстратом, який клітини імунної системи виділяють у відповідь на потрапляння в організм алергенів. У здорового малюка рівень імуноглобуліну Е залишається нормальним протягом усієї життя. Для дітей з атопічними захворюваннями характерно підвищений вміст цієї речовини в сироватці крові.
Матеріалом для дослідження є венозна кров. Аналіз готовий, як правило, через 1-2 дні. Під час загострення захворювання рівень імуноглобуліну Е у багато разів перевищує норму. Підвищення показника понад 165 МО/мл може свідчити про наявність атопії. Під час ремісії рівень імуноглобуліну Е дещо знижується. Однак досить тривалий час він може залишатися дещо підвищеним.
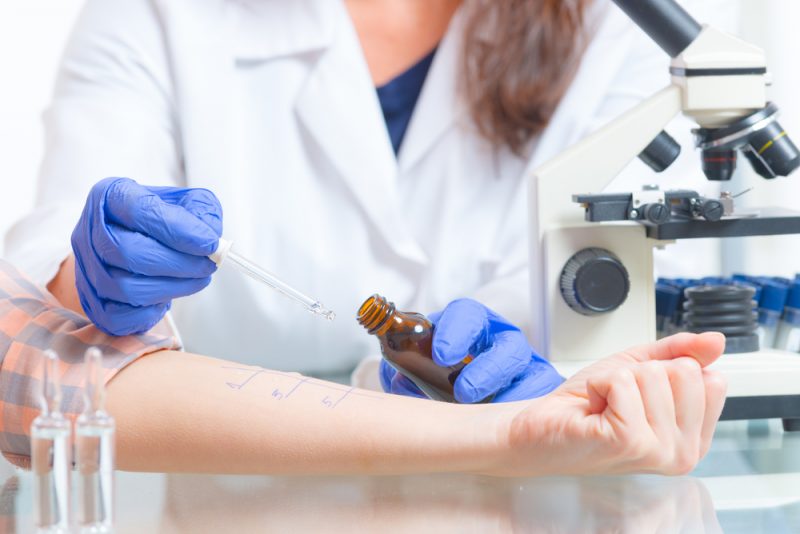
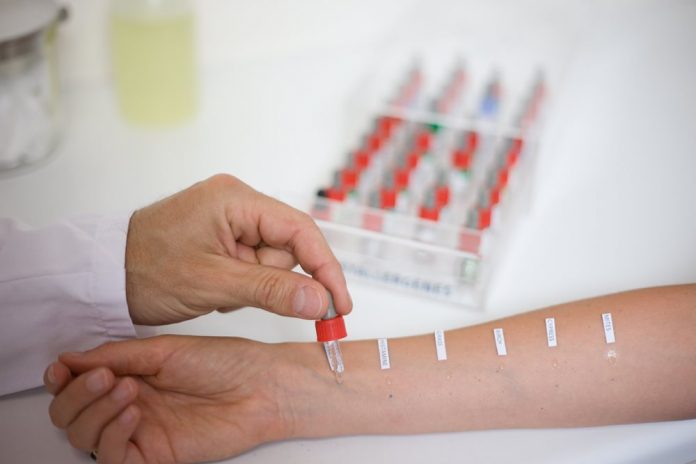
Спеціальні алергічні проби
Цей метод є класичним способом визначення алергенів в імунології. Застосовується в педіатрії вже більше ста років. Метод достатньо простий та інформативний. Проводяться такі провокаційні проби для малюків старше чотирьох років. Діти більш раннього віку можуть видати хибнопозитивні результати під час проведення тесту. Це багато в чому пов'язано з особливостями функціонування імунної системи в цьому віці.
Проводити алергічні проби може тільки дитячий алерголог-імунолог. Найчастіше їх проводять в умовах аллергокабинетов поліклінік або в приватних центрах.
Проведення дослідження, як правило, займає не більше години. Малюкові роблять невеликі насічки на шкірі спеціальним гострим скальпелем. Боятися таких порізів не варто. Вони занадто малі для того, щоб стати загрозою інфікування або нагноєння.
Після нанесення спеціальних насічок доктор завдає діагностичні розчини алергенів. Речовини наносяться в сильному розведенні. Це дозволяє мінімізувати ризик можливої бурхливої алергічної реакції. Такі діагностичні розчини можна наносити декількома способами. Зазвичай вибирається крапельний.
На сьогоднішній день широко використовується аплікаційний метод. Він не потребує додаткових насічок. При такому способі нанесення алергену діагностичний розчин заздалегідь нанесений на матеріал. Лікар просто приклеює його на шкіру дитини і через деякий час оцінює результат.
Зазвичай результат оцінюється через 5-15 хвилин. Цей час залежить від вихідного діагностичного розчину, який застосовується в дослідженні. Якщо у малюка є алергічна схильність або виражена чутливість до конкретного алергену, то через зазначений час на місці аплікації з'явиться почервоніння (і навіть шкірні прояви). Ними можуть бути папули або везикули.
Безумовним мінусом такого тесту є невисока специфічність. Якщо у малюка дуже чутлива і ніжна шкіра, то можуть спостерігатися різні хибнопозитивні реакції. Під впливом будь-якого хімічного провокатора занадто ніжна шкіра може відреагувати надмірно гостро. У таких випадках говорити про однозначний наявності алергії не можна.
При неможливості однозначно оцінити наявність індивідуальної алергічної чутливості до конкретного алергену лікарі застосовують додаткові серологічні дослідження.
Визначення специфічних антитіл
Ці дослідження вважаються найсучаснішими серед усіх методів діагностики атопічних захворювань. Вони почали застосовуватися зовсім недавно, але показали відмінний результат у діагностиці алергічних хвороб. Проведення тесту не вимагає нанесення насічок і виконання надрізів на шкірі. Матеріалом для дослідження є венозна кров.
Термін виконання аналізу зазвичай становить від трьох днів до кількох тижнів. Це залежить від кількості досліджуваних алергенів. Для зручності маленьких пацієнтів сучасні лабораторії визначають відразу цілу лінійку алергенів, схожих за антигенною будовою. Це дозволяє не тільки точно встановити один провокуючий фактор, але і виявити всі перехресні алергени, які також можуть спровокувати загострення.
Суть методу зводиться до визначення специфічних антитіл, які утворюються в організмі після попадання в нього алергенів. Вони являють собою білкові молекули, які дуже чутливі до різних чужорідних агентів. При будь-якому контакті з алергеном клітини імунної системи викидають величезну кількість антитіл. Така захисна реакція покликана швидко усунути чужорідний агент з організму і ліквідувати запалення.
Серологічний тест є важливим діагностичним дослідженням при встановленні провокуючих факторів, які можуть спричинити появу алергічної реакції. Він володіє досить високою специфічністю (95-98%) і інформативністю. Мінус дослідження — висока вартість. Зазвичай за визначення 10 різних алергенів ціна становить 5000-6000 рублів.
Перед проведенням будь-яких серологічних тестів важливо пам'ятати про підготовку до досліджень. Всі подібні аналізи краще проводити в період ремісії. Це дозволить мінімізувати помилкові позитивні результати. Перед проведенням дослідження краще дотримуватися лікувальної гіпоалергенної дієти. Всі антигістамінні та десенсибілізуючі препарати за пару днів до дослідження краще скасувати.
Принципи базового лікування
Терапія атопічного дерматиту поділяється на кілька етапів: у період загострення та ремісії. Поділ лікування дозволяє впоратися з різними симптомами, які виникають у різні періоди перебігу захворювання. При тривалому розвитку хвороби також змінюється медикаментозна терапія. Це багато в чому пов'язано із змінами архітектури та будови шкіри.
Під час загострення
- Усунення провокаційного фактора. Є важливою умовою успішного лікування захворювання. Часто у дітей грудного віку виникає контактна форма атопічного дерматиту. Вона з'являється при носінні підгузників, які погано підходять для конкретної дитини. Ділянка тканини, який тісно прилягає до статевих органів малюка, може бути просочений різними антисептичними засобами. У малюків, схильних до алергізації, може виникнути гострий контактний дерматит. В такому випадку краще відмовитися від цієї марки підгузників і змінити їх на інші.
- Застосування лікарської терапії. На сьогоднішній день фармацевтична промисловість пропонує величезний вибір різних засобів, які допомагають впоратися з приносять дискомфорт симптомами атопічного дерматиту. Вибір ліків проводять, орієнтуючись на шкірні прояви, які виникли при цьому загостренні. Найбільш часто застосовують різні гормональні та протизапальні мазі, креми, гелі, а також різні присипки або бовтанки.
- Дотримання гіпоалергенної дієти. У період загострення лікарі прописують максимально жорстке лікувальне харчування. Така дієта включає в себе велику кількість дозволених білкових продуктів і круп з практично повним виключенням різноманітних фруктів і овочів. Можна вживати рослини тільки зеленого кольору.
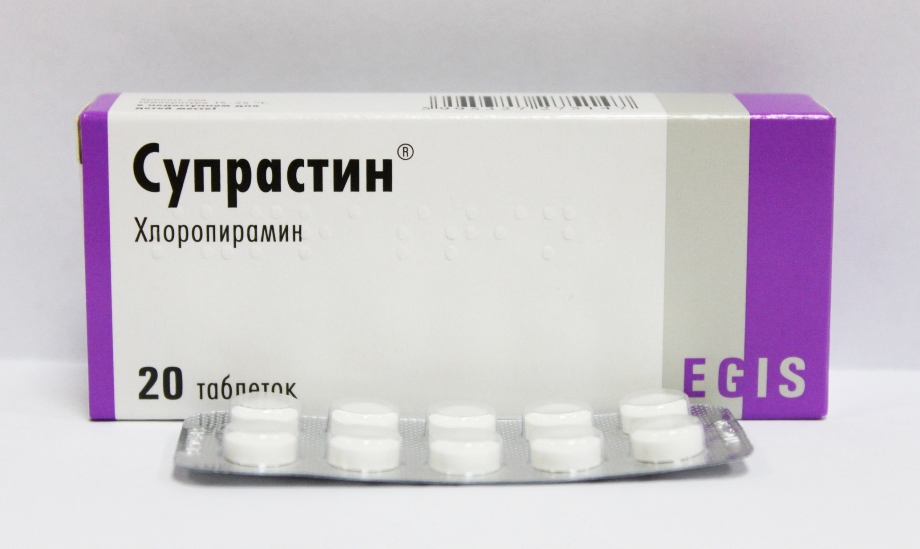
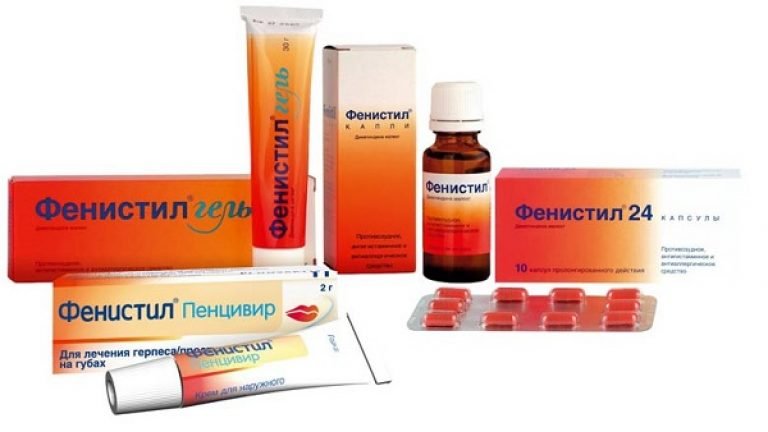
- При тяжкому перебігу захворювання — усунення системних проявів. У таких випадках можуть призначатися гормональні препарати у вигляді ін'єкцій або таблеток. При сильному свербінні, який приносить малюкові виражене страждання, призначаються таблетовані форми антигістамінних препаратів. Ето може бути «Супрастин», «Фенистил» та інші. Призначають їх довго: від декількох днів і навіть до місяця.
- Дотримання правил особистої гігієни. Матусі повинні стежити за чистотою і довжиною нігтів у малюків. При вираженому свербінні діти сильно розчісують запалену шкіру. Якщо під нігтями є бруд, то вони можуть занести додаткову інфекцію та ускладнити перебіг захворювання. При приєднанні вторинної бактеріальної флори запалення помітно посилюється, можуть з'явитися ознаки нагноєння.
- Дотримання режиму дня. Для правильної роботи імунної системи малюкам потрібен обов'язковий відпочинок. Протягом доби діти повинні спати не менше десяти годин. Це час потрібно організму для підтримки гарної здатності боротися із запаленням, воно дає сили для боротьби з алергеном.
Під час ремісії
- Застосування лікарської терапії для пошкоджених ділянок шкіри. Після стихання гострого процесу на шкірі залишаються різноманітні скоринки і лущення. Щоб усунути наслідки запального процесу, відмінно підійдуть мазі і креми з досить жирною текстурою. Такі препарати добре проникають у всі шари шкіри і усувають виражену сухість. Для усунення скоринок або лусочок на волосистій частині голови використовують різні мазі, які мають кератолітичну ефектом.
- Зміцнення імунітету. Для ослаблених після гострого періоду хвороби малюків відновлення сил імунної системи є важливим етапом реабілітації. Дітям, які мають атопічні захворювання, зовсім не потрібно постійно знаходитися тільки будинки. Стерильні умови для них абсолютно ні до чого.
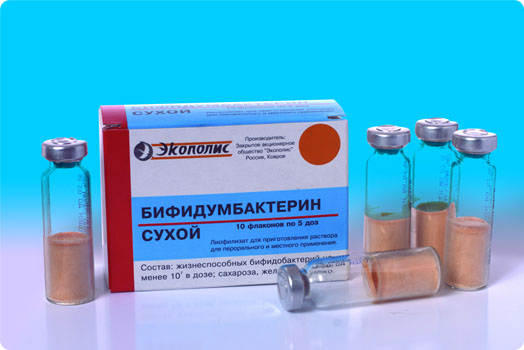
Активні прогулянки та ігри на свіжому повітрі дозволять зміцнити імунітет і додадуть здоров'я. Нормалізація захисної функції кишечника також допомагає відновити імунітет. Препарати, збагачені корисними лакто - і біфідобактеріями, відновлюють порушену мікрофлору. «Ливео малюк», «Біфідумбактерин» допомагають кишечнику працювати в повній мірі і зміцнюють імунітет.
- Регулярне дотримання гіпоалергенної дієти. Дитина, яка має схильність до алергічних захворювань або атопічний дерматит, обов'язково повинна їсти лише дозволені продукти. Вся їжа, яка містить можливі алергенні компоненти, повністю виключається з раціону малюка. Дотримуватися гіпоалергенну дієту варто протягом усього життя.
- Повне виключення з домашнього вжитку можливих провокуючих алергенів. Для малюків, які мають схильність до атопічного дерматиту, не слід використовувати подушки чи ковдри на основі пір'яний. Краще віддати перевагу інших природних і синтетичних матеріалів на гіпоалергенною основі. Подушки потрібно віддавати в хімчистку не рідше 2 разів на рік. Це дозволить позбутися від побутових кліщів, які часто живуть в таких виробах і можуть викликати алергічні реакції.
Лікарська терапія
Медикаментозному лікуванню відводиться значна роль в усуненні несприятливих симптомів атопічного дерматиту. Вибір лікарського засобу безпосередньо залежить від того, яке прояв потрібно усунути. У лікуванні захворювання використовують як нашкірні форми, так і системне призначення ін'єкцій і таблеток.
Місцеве лікування
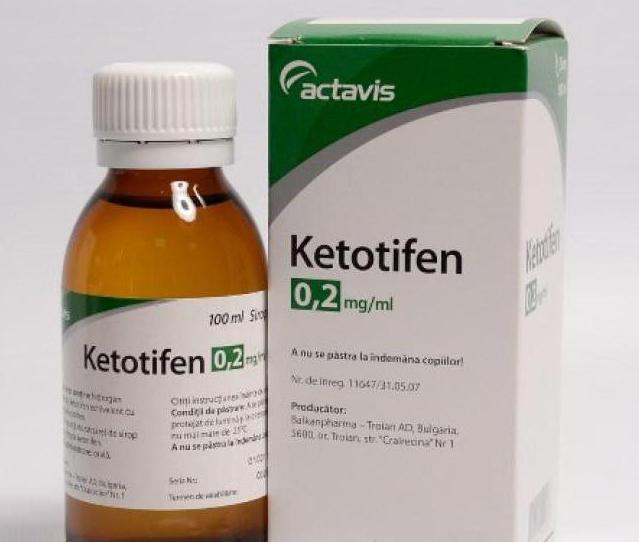
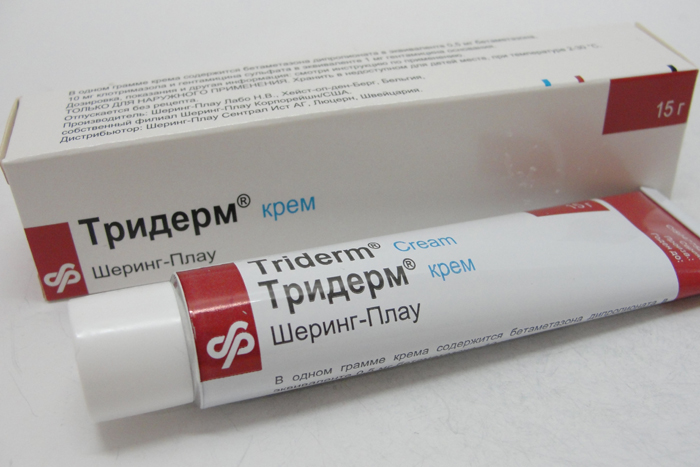
- Протизапальні мазі, креми і суспензії (бовтанки). До них відносять «Ціндол», «Элидел», «Тридерм», «Кетотифен» і багато інші засоби. Ці препарати володіють протизапальним ефектом і допомагають справлятися з запаленням. Багато засоби є комбінованими. До їх складу можуть бути включені антибіотики в невеликих концентраціях. Такі препарати зазвичай добре переносяться і не викликають системних побічних дій. Призначаються вони, як правило, 2-3 рази на день і на строк 10-14 днів. При більш тяжкому перебігу захворювання можуть застосовуватися тривалий час, до повного усунення несприятливих симптомів хвороби.
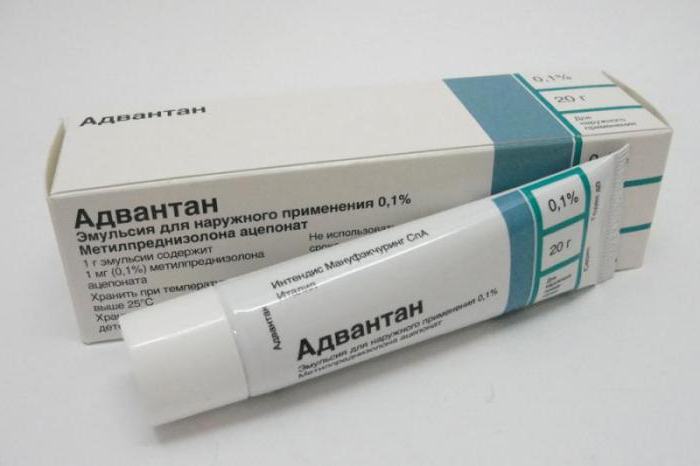
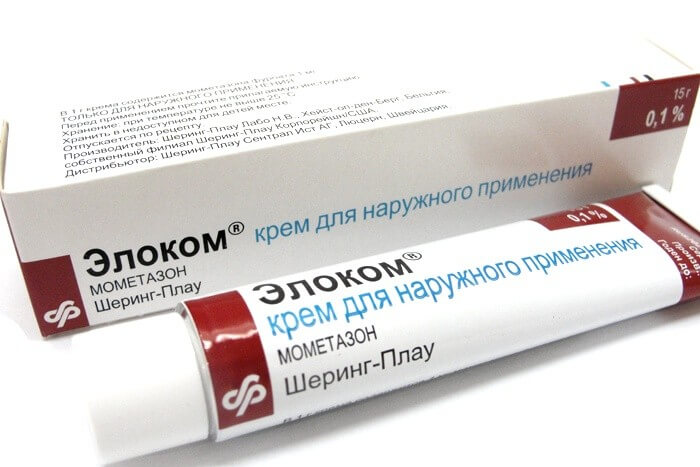
- Гормональні мазі. Застосовуються при тривалому перебігу хвороби. Боятися застосування таких препаратів не варто. Зміст глюкокортикостероїдних гормонів у них досить невелике. Викликати побічні дії системного характеру такі ліки просто не зможуть. Більшість препаратів для місцевого застосування, що містять беклометазон або преднізолон в невеликих концентраціях. У лікуванні можна використовувати мазі «Адвантан», «Элоком» і багато інших, схвалені для педіатричної практики.
- Десенсибілізуючі препарати. Часто для усунення вираженого свербежу лікарі призначають антигістамінні засоби. Це може бути «Супрастин», а також «Фенистил», препарати на основі дезлоратадину. Багато препаратів використовуються для дітей старше двох років. Ці засоби дозволяють усунути сильне запалення і впоратися з виснажливим сверблячкою. Призначаються такі ліки курсом від 10-14 днів.
Таблетовані форми можуть застосовуватися також протягом місяця і більше з моменту усунення несприятливих симптомів загострення. Щоб зняти свербіж, можна використовувати глюконат кальцію. Він допомагає усунути помірне прояв цього несприятливого симптому.
- Стимулятори клітинних мембран. Володіють механізмом дії, який схожий на дію антигістамінних засобів. Застосовуються в дитячій практиці порівняно недавно. Переносяться дітьми досить добре. Побічних ефектів від застосування практично немає. Часто призначається «Кетотифен». Цей препарат використовується для малюків старше трьох років. Призначається курсом на 2-3 місяці. Схему вибирає лікар. Для правильної відміни препарату потрібно поступове зменшення дозування.
- Препарати, що підтримують імунітет. Часто дітям з атопічним дерматитом рекомендують підтримувати хороший стан мікрофлори кишечника. Для цього призначаються різні препарати, що містять живі біфідобактерії або лактобацили. Застосовувати такі ліки слід курсами: 2-3 рази в рік. Для видалення токсичних продуктів з організму використовують ентеросорбенти: «Полісорб», таблетки активованого вугілля, «Ентеросгель».
Дозволені водні процедури?
Щоб шкіра залишалася досить зволоженою під час загострення атопічного дерматиту, її обов'язково потрібно зволожувати. Навіть у період гострих проявів хвороби маляти можна купати. Мити дитину у ванні не рекомендується. Це може сприяти посилення свербежу та призвести до додаткового пересушування шкірних покривів. Краще віддати перевагу простому гігієнічного душу.
Щоб зменшити свербіж на голові, можна використовувати спеціальні лікувальні шампуні. Такі засоби мають фізіологічний нейтральний pH і не викликають роздратування.
Гігієнічні процедури можна проводити щодня. Після чого обов'язково потрібно обробити шкіру лікувальними мазями або кремами. Це дозволить додатково зволожити пошкоджені шкірні покриви і усунути несприятливі прояви атопії.
Для зовсім маленьких дітей при купанні можна додавати відвар чистотілу. Для його приготування беруть 2-3 столові ложки подрібненого листя, заливають їх літром окропу. Наполягати потрібно 3-4 години. Стакан отриманого відвару додається у ванну при купанні малюка. Можна купати дитину з полином або настоєм череди. Ці трави надають на шкіру сприятливий ефект і допомагають запобігти інфікуванню ранок, що виникають під впремя загострення.
Що їсти?
Лікувальне харчування при атопічному дерматиті дуже важливо для терапії захворювання. Тоскільки дотримання дієти протягом усього життя дозволить запобігти часті загострення хвороби. Особливо це дуже важливо для малюків, які мають виражену харчову алергізацію до різних продуктів харчування.
Спеціально для малюків з атопічним дерматитом і алергічними захворюваннями лікарі-педіатри розробили окрему систему живлення.
Вона повністю виключає провокують продукти харчування, які володіють сильними антигенними властивостями і можуть викликати прояви алергії.
З раціону малюка повинні бути повністю виключені наступні продукти:
- Всі тропічні фрукти і овочі. Більшість ягід червоного або бордового кольорів. Цитрусові - також під забороною.
- Морепродукти та риба, яка живе в океані. Річкова рибка додається в раціон поступово. Потрібно стежити за реакцією дитини на введення нового продукту.
- Шоколадні вироби та інші солодощі, які містять какао-боби.
- Цукерки і солодкі газованої води, які містять у своєму складі багато хімічних барвників та харчових добавок.
У харчування дитини з атопічним дерматитом обов'язково повинні входити наступні продукти:
- З високим вмістом білка. Відмінно підійдуть: нежирна птиця, телятина, свіжа яловичина, а також кролятина. В раціон дитини обов'язково слід включати кисломолочні продукти. Велика кількість правильного білка в поєднанні з корисними біфідобактеріями допоможе малюкам зміцнити імунітет. При кожному прийомі їжі краще додавати якийсь конкретний дозволений білковий продукт.
- Крупи або каші. Можуть бути прекрасним доповненням або гарніром. Допомагають забезпечити організм енергією і дарують нові сили для боротьби з хворобою. Краще чергувати різні каші. В них міститься велика кількість вітамінів групи В, а також цинку і селену. Ці речовини позитивно впливають на шкіру і навіть сприяють її загоєнню.
- Овочі зеленого кольору. В період стихання загострення можна додавати картоплю і трохи моркви. Відмінним варіантом гарніру для зовсім маленьких діточок буде відварна цвітна капуста (або брокколі). Можна додавати до страв натертий огірок. Овочі — прекрасне джерело нерозчинних харчових волокон. Вони також потрібні для формування здорової мікрофлори кишечника.
- Фрукти. Зазвичай для російських малюків рекомендують яблука і садові груші. У цих фруктах зміст антигенних компонентів значно нижче, ніж у тропічних плодах. У гострий період слід дещо скоротити вживання таких продуктів. Фрукти містять велику кількість природних цукрів. Це може негативно впливати на відновлення клітинної структури шкіри і кілька погіршувати роботу лейкоцитів.
- Достатня кількість рідини. Для виведення продуктів розпаду, які утворюються в організмі під час запального процесу, обов'язково потрібна вода. Пити можна звичайну кип'ячену воду. Можливе також вживання морсів або компотів, приготованих їх висушених садових яблук або груш. Ягідні напої краще виключити до періоду ремісії.
- Вживання вітамінів. У період суворої дієти, яка необхідна під час загострення, в дитячий організм надходить дуже мало корисних мікроелементів, тому потрібно введення таких речовин ззовні. Відмінним джерелом різних вітамінів стають синтетичні комплекси. В них міститься комбінація корисних мікроелементів, необхідних для росту і розвитку малюка. В даний час вітамінні препарати випускаються у вигляді жувальних таблеток, сиропу або карамелі. Такі вітамінки доставлять радість дитині, а також допоможуть відновити дефіцит корисних мікроелементів в організмі.
Як правильно організувати режим дня?
Малюкам з атопічними захворюваннями дуже важливо дотримувати правильний розпорядок. Режим дня повинен обов'язково включати денний сон. Краще відводити на нього не менше 3-4 годин. Під час такого відпочинку нервова і імунна системи відновлюються. У дитини з'являються нові сили на боротьбу з хворобою.
Нічний сон повинен становити не менше 8-9 годин. Для малюків у перший рік життя - навіть до 12. Як правило, під час сну знижується рівень гістаміну. Ця речовина утворюється в період гострої запальної реакції і викликає виражений свербіж. Зниження концентрації гістаміну дозволяє зменшити цей несприятливий симптом. Це приносить малюкові деяке полегшення.
У гострий період хвороби активні ігри помітно скорочуються. Виснажливий свербіж приносить малюкам сильний дискомфорт. При усуненні несприятливих симптомів на тлі проведеного лікування діти починають відчувати себе набагато краще і повертаються до звичного способу життя. Під час гострого періоду хвороби краще обмежити активні фізичні навантаження. Малюки повинні більше відпочивати, намагатися добре висипатися.
Можливості санаторно-курортного лікування
Тривалий перебіг захворювання часто переходить в хронічну форму. Симптоми, які виникають в період загострення, краще лікувати в умовах лікарні, а при легкому перебігу — вдома.
Ремісія хвороби — це відмінний час для проведення спеціалізованого лікування в санаторіях або оздоровчих центрах.
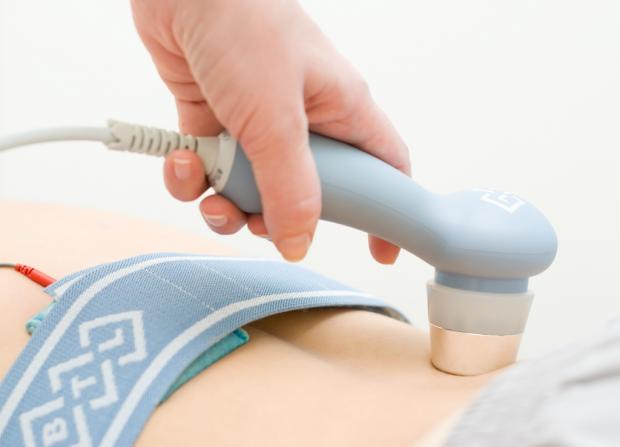
Різні методи фізіотерапії позитивно впливають на перебіг захворювання. Для малюків з довгостроково протікає хворобою застосовують різні методики ультразвукового лікування, магніто - і світлотерапію, а також индуктотермические методи. Зазвичай під час перебування в оздоровчому центрі дитині призначають відразу кілька різних методик, курсами по 10-14 днів. У деяких випадках показане призначення більш тривалого лікування, терміном до трьох тижнів.
Терапія у санаторії має дуже виражений клінічний ефект. При регулярному проходження такого бальнеологічного лікування помітно знижується кількість загострень хвороби. У малюків, які проходять терапію на море, помітно зміцнюється імунітет. Морські іони позитивно впливають на роботу клітин імунної системи, а також оздоровлюють шкіру.
Дітям з атопічним дерматитом лікарі рекомендують проходити санаторно-курортне лікування не рідше одного разу на рік. Краще це робити при стиханні загострення або в період ремісії. Тривалість путівки може становити 14-21 день. Краще вибирати санаторії, які розташовуються в безпосередній близькості від моря, або спеціалізовані оздоровчі центри, які надають медичні послуги для малюків з атопиями і алергічними захворюваннями шкіри.
Ускладнення
На початковій стадії захворювання зазвичай протікає без виражених несприятливих наслідків. Після декількох загострень і застосування численних лікарських препаратів у дитини можуть виникнути певні ускладнення хвороби.
Найбільш часто при атопічному дерматиті зустрічаються:
- Різні нагноєння (в результаті приєднання вторинної бактеріальної інфекції). Поширені стафілококова і стрептококова флори. Зазвичай малюк може занести мікроби під час розчісування сверблячих елементів. Після цього вже через кілька годин помітно посилюється запалення, з'являється гній.
- Дуже часто інфікуються мокнучі рани. Навіть невеликої кількості збудника достатньо для початку бактеріального інфекційного процесу. Ці випадки потребують негайної консультації лікаря і призначення антибіотиків. При тяжкому перебігу бактеріального процесу — екстрена госпіталізація в стаціонар.
- Атрофічні явища на шкірі або виражене її витончення. Зазвичай зустрічаються як побічні ефекти після тривалого застосування кортикостероїдних мазей. У деяких дітей можуть спостерігатися альтернативні варіанти. Замість ділянок з тонкою шкірою утворюються щільні скоринки (або навіть струпи). При таких станах скасовують призначення гормонів і переходять на інші лікарські засоби. В період такої скасування малюкам призначаються імуномодулюючі засоби, що дозволяють нормалізувати порушену функцію імунної системи дитини.
Чи встановлюється інвалідність?
Зазвичай для малюків з атопічним дерматитом встановлення інвалідності не є обов'язковим. При легкому перебігу захворювання і достатній контроль настання стійкої втрати функцій немає. При такому варіанті захворювання лікарі рекомендують лікування загострень в умовах поліклініки, з обов'язковим контролем лікарем-імунологом.
Підлітки і молоді люди, які мають в анамнезі тривалий перебіг захворювання і численні госпіталізації в стаціонар для лікування загострень, можуть звернутися на МСЕ для огляду. Лікарі-експерти вивчать всю медичну документацію дитини і виявлять наявність або відсутність інвалідизуючих ознак. Якщо у дитини є ознаки стійкої втрати функцій, то йому можуть встановити групу інвалідності. Як правило, третю.
Профілактика загострень
Профілактичні заходи допомагають запобігати гострі прояви хвороби і контролювати перебіг захворювання. Якщо справа стосується дітей з атопічним дерматитом, потрібно завжди пам'ятати про профілактику. Уникання контакту з провокуючим фактором допомагає знизити ризик можливого настання загострення.
Щоб уникнути появи несприятливих симптомів і гострій стадії хвороби, слід:
- Обов'язково дотримуватися гіпоалергенну дієту. Всі продукти, що володіють сильними алергенними властивостями, повністю виключаються з раціону малюка. Дозволяються тільки нейтральні страви, які не містять у своєму складі алергенів. Харчування повинно здійснюватися кілька разів на день, невеликими порціями. Обов'язково включення повноцінного білка (в достатньому для дитячого організму кількості).
- Використання тільки гіпоалергенних матеріалів. Всі подушки, постільна білизна, а також одяг повинні бути виготовлені з синтетичних матеріалів з низькими алергенними властивостями. Вироби з натурального шовку або вовни краще не носити. Чистити подушки слід не рідше одного-двох разів на рік. Ковдра також слід віддавати у професійну хімчистку.
- Іграшки, посуд і столові прилади, що належать дитині, обробляються в теплій воді із застосуванням спеціальних рідин, які не містять у своєму складі агресивних хімічних речовин. На таких засобах зазвичай стоїть маркування про те, що вони є гіпоалергенними і не можуть стати причиною виникнення алергічних реакцій. Для дітей з атопічним дерматитом краще використовувати побутову хімію, яка дозволена до застосування з перших днів після народження.
- Застосування антигістамінних препаратів до настання цвітіння рослин. Особливо необхідно для малюків з алергічними реакціями на пилок. Антигістамінні препарати в профілактичних дозах дозволять знизити ймовірність появи вираженої алергічної реакції. Захворювання може пройти в більш стертій формі.
- Зміцнення імунітету. Правильне харчування з достатньою кількістю клітковини і вітамінів, активні ігри на свіжому повітрі стануть відмінними способами відновлення та активізації імунної системи. Дітям з атопічним дерматитом також не слід уникати загартовування і водних процедур. Такі методики мають позитивний вплив на імунітет, а також підвищують настрій і нормалізують сон.
- Тривале грудне вигодовування. Вчені багатьох країн довели, що разом з материнським молоком в організм немовляти надходять захисні антитіла. Це дозволяє захистити дитячий організм від різних інфекційних патологій і знизити ризик розвитку можливих алергічних реакцій. Грудне молоко також сприяє нормалізації мікрофлори кишечника малюка і допомагає зміцнити імунітет.
- Дотримання правил гігієни. Дитячі кімнати малюків, які мають схильність до алергічних реакцій, слід прибирати набагато частіше. Досягнення повністю стерильних умов зовсім не обов'язково. Набагато важливіше просто чистий і свіжовимиту підлогу. Обов'язково слід провітрювати приміщення. Це покращує повітрообмін у дитячій кімнаті і навіть допомагає зменшити концентрацію патогенних мікробів у повітрі.
- Регулярні прогулянки на свіжому повітрі. Достатня інсоляція позитивно впливає на імунну систему. Сонячні промені стимулюють роботу нервової системи, а також сприяють нормалізації гормонального фону. Для грудних малюків дуже важливі прогулянки на свіжому повітрі. Вони допомагають відновити імунітет.
Атопічний дерматит дуже часто виникає у малюків різного віку. Перебіг хвороби в більшості випадків переходить у хронічну форму. Регулярний контроль, профілактичні заходи, а також проведення своєчасного і грамотного лікування загострень допоможуть контролювати розвиток захворювання і покращити якість життя малюка.
Докладніше дивіться у передачі доктора Комаровського.