Низьке розташування плаценти лякає майбутніх мам і викликає у них масу побоювань за результат вагітності і родів. В чому полягає його небезпека і що робити, якщо діагноз «низька плацентарность» вже пролунав, ми розповімо в цьому матеріалі.
Що це таке
Плацента являє собою унікальний орган. Він з'являється тільки при вагітності і зникає після народження дитини. Завдання плаценти — забезпечити малюкові харчування, доставку всіх необхідних для його нормального росту і розвитку речовин, вітамінів, кисню. Одночасно з цим плацента допомагає виводити в материнський організм продукти метаболізму крихти.
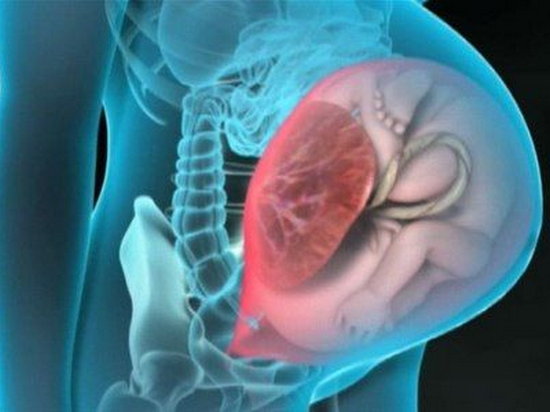
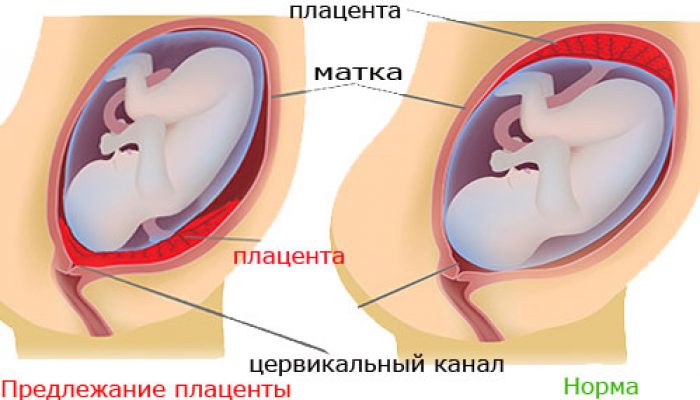
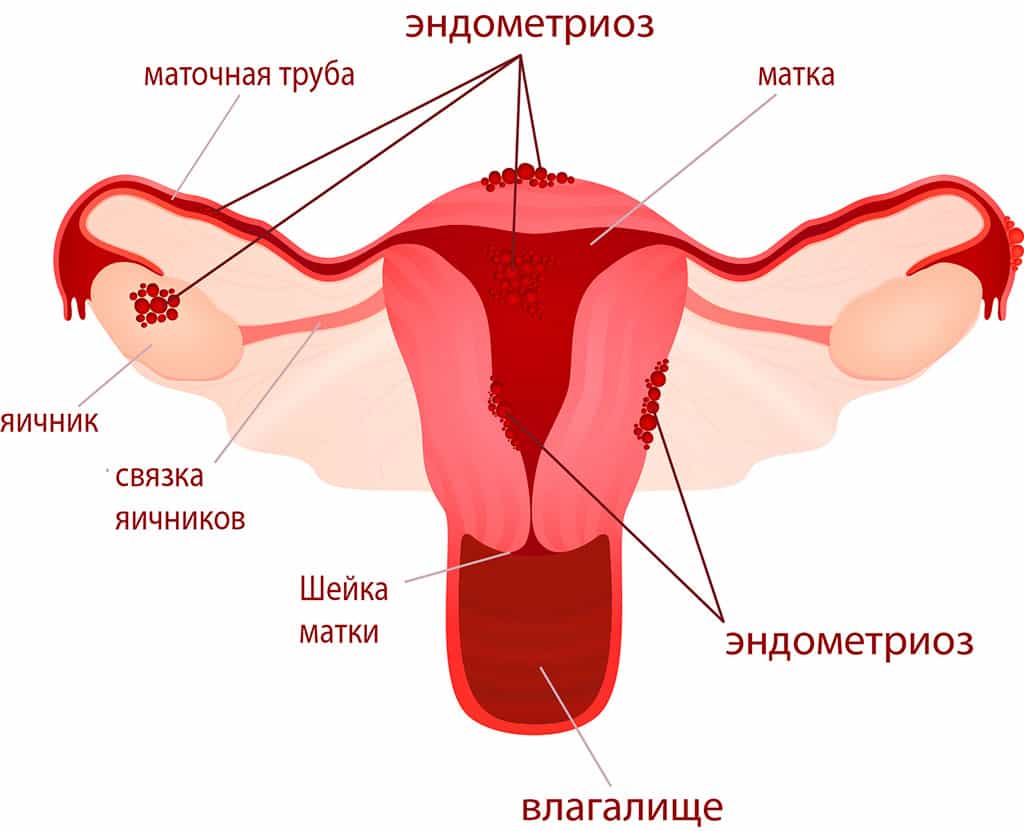
Передлежання плаценти — це поняття, яке позначає місце розташування цього тимчасового і дуже потрібного органу в порожнині матки. Передлежання завжди є патологією, адже сам термін має значення знаходження плаценти на шляху, по якому потрібно буде при пологах проходити дитині.
У нормі – місце прикріплення плаценти має бути таким, щоб малюку «дитяче місце» не заважало народитися на світ. Якщо мова йде про передлежанні, це означає, що плацента розташована низько, частково або повністю перекрила вихід в малий таз.
Низька плацентация зустрічається досить часто на ранніх термінах вагітності. До 20 тижня вагітності часткове або крайове передлежання реєструється приблизно у 10% вагітних. Але у плаценти є властивість підніматися вище шеечной області слідом за зростаючими разом з плодом стінками матки. Тому до 30 тижня вагітності, передлежання є тільки в 3% вагітних, а до 40 тижня — усього у 0,5-1% майбутніх мам. Процес підйому плаценти вище називається міграцією.
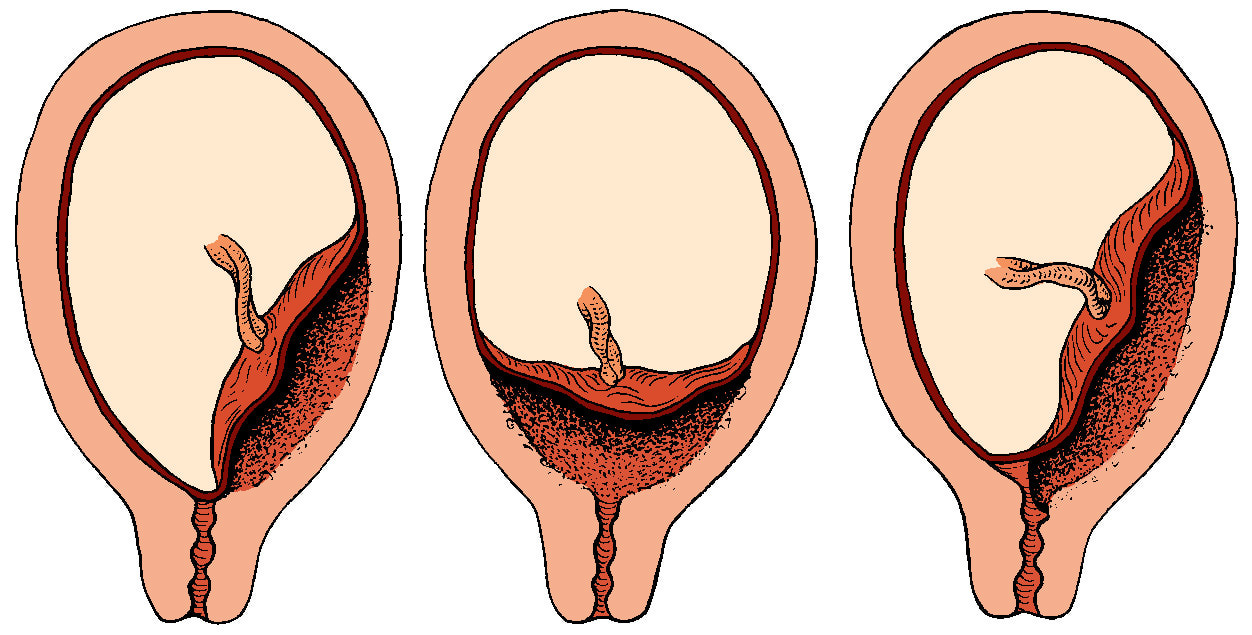
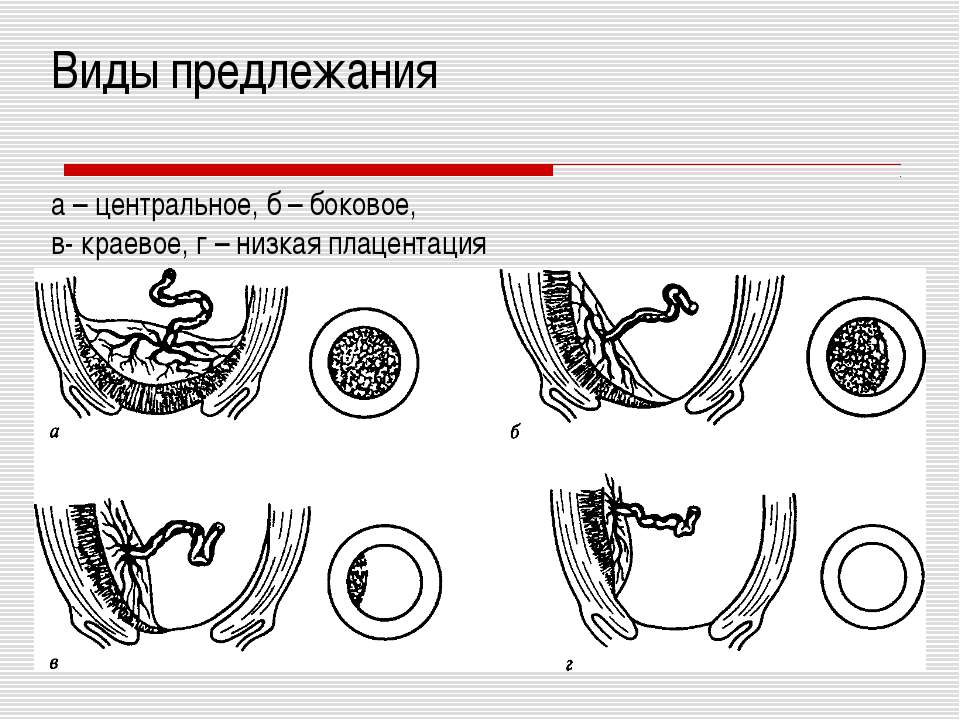
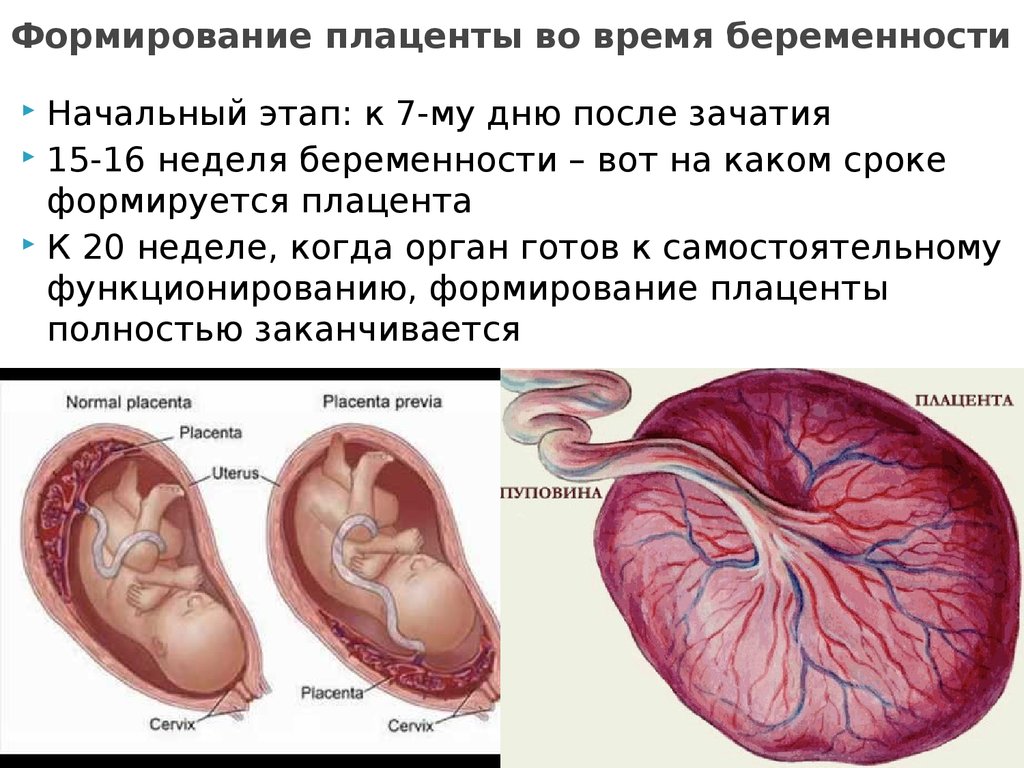
Формується плацента остаточно лише до 10-12 тижня вагітності. До цього місце «вростання» плідного яйця в ендометрій називається хоріоном. Передлежання буває трьох видів.
- Повне — внутрішній зев цілком перекритий плацентою. Це дуже небезпечне загрозливий стан, при якому неможливі самостійні пологи і велика ймовірність загибелі плоду або матері у результаті спонтанного масованого кровотечі.
- Неповне — плацента закриває внутрішній зів шийки матки частково. Самостійні природні пологи, в більшості випадків, неможливі, небезпеку для малюка і мами велика.
- Низьке або нижнє — плацента розташована вище входу в цервікальний канал, але відстань від нього до «дитячого місця» не перевищує 7 сантиметрів. Внутрішній зев не закритий плацентою. Якщо ж «дитяче місце» розташована занадто низько і зачіпає край зіву, передлежання називають крайовим.
Природні пологи при такому передлежанні плаценти цілком можливі, правда, вони зажадають від лікарів особливої уваги, а від вагітних — граничної обережності в процесі виношування плоду.
Визначити тип і ступінь передлежання лікарі можуть за допомогою ультразвукового сканування. При кожному плановому УЗД плаценти приділяється пильна увага. Визначається її локалізація по передній або задній стінці матки, а також вимірюється відстань від внутрішнього зіва (входу в цервікальний канал) до краю «дитячого місця».
Якщо вона становить не менше 3 сантиметрів, ставлять діагноз «низька плацентация» або «перша ступінь передлежання плаценти».
Потрібно зауважити, що нижня передлежання — найбільш безпечне з усіх трьох видів предлежаний. Прогнози лікарів при ньому більш сприятливі, але і варіантом норми таке розташування «дитячого місця», звичайно, не є. Певні небезпеки і ризики існують.
Причини низької плацентації
За великим рахунком, практично неможливо хоч якось вплинути на місце формування плаценти. Вона з'явиться там, де вдасться закріпитися плодному яйцю в момент імплантації.
Запліднена яйцеклітина імплантується в порожнину матки приблизно на 8-9 добу після запліднення, з цього моменту формується хоріон, який згодом і стає плацентою. Визначити, куди саме «припливе» плодове яйце, ніяк не можна. Але існують фактори ризику, які підвищують ймовірність того, що бластоциста закріпиться занадто низько.
В першу чергу, до таких факторів належать патології будови матки, захворювання репродуктивної системи жінки, наслідки хірургічних втручань.
Так, у жінок, які страждають запальними процесами ендометрію, які перенесли аборти або інші вискоблювання, які мають в анамнезі, кесарів розтин, шанси на низьку плацентацию при наступній вагітності — вище. Такі причини називають матковими або внутрішньоматковими. До них можна віднести:
- ендометріоз;
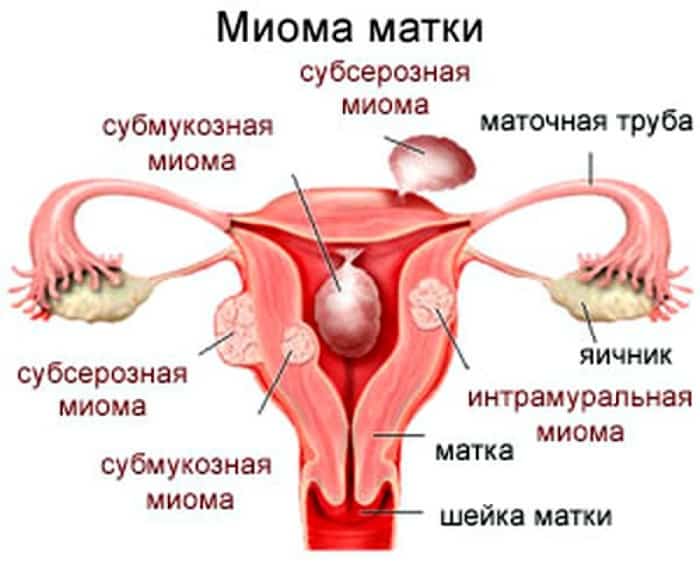
- проведені на матці операції — (аборти, видалення міоми, діагностичне вишкрібання, кесарів розтин);
- ускладнені попередні пологи;
- міома матки;
- недорозвинення і неправильне вроджене будова тіла матки;
- неспроможність шийки матки (істміко-цервікальна недостатність);
- вагітність кількома плодами одночасно.
Причиною закріплення плодового яйця в нижній частині матки може бути і ферментна недостатність самих плідних оболонок. Такі причини розвитку низькою плаценти називають плодовими. До них відносяться:
- гормональні порушення у жінок;
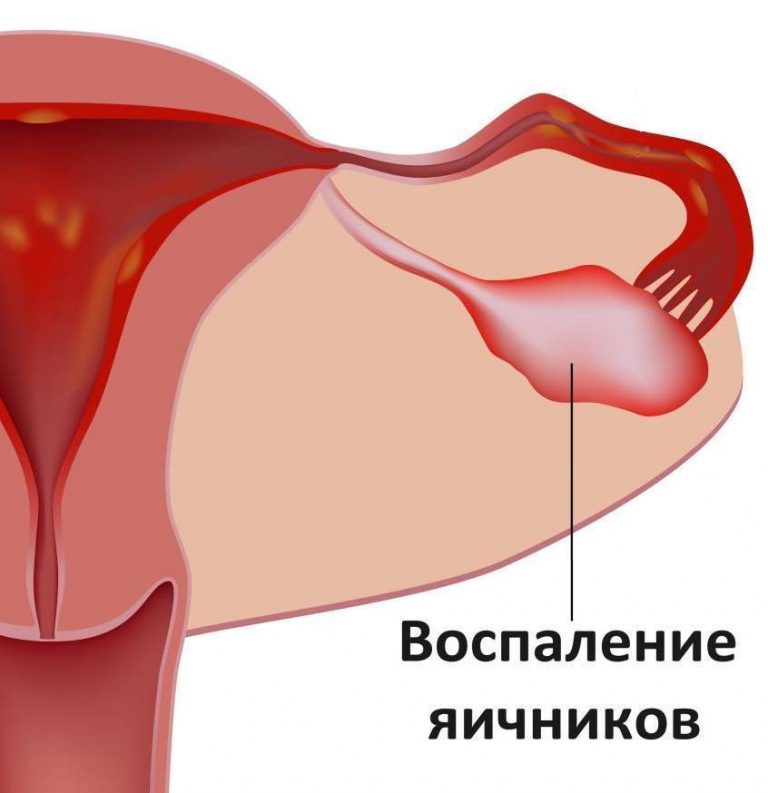
- запальні захворювання придатків, маткових труб, яєчників.
При повторній вагітності низьке розташування плаценти більш ймовірно, ніж при першій вагітності. Чим більше народжує жінка, тим вище ймовірність розвитку нижньої плацентації з кожною наступною вагітністю.
Вважається, що до групи ризику належать і жінки з зайвою вагою, і жінки, які так і не змогли кинути палити з настанням вагітності. Якщо в попередню вагітність плацента була розташована низько, з великою ймовірністю, за словами фахівців, «дитяче місце» буде розташовано внизу і в наступну вагітність. До того ж, є певна генетична залежність — жінка може успадкувати схильність до нижньої плацентації від власної матері.
Діагностика і симптоми
На низьке передлежання плаценти можуть вказувати кров'янисті виділення на будь-якому терміні вагітності. Лікаря можуть збентежити підвищені значення висоти стояння дна матки, які випереджають реальний термін вагітності, а також неправильне розташування плода в маткової порожнини — тазове або поперечне передлежання малюка часто супроводжується низькою плацентацией.
Кров'янисті виділення із статевих шляхів при нижньому передлежанні плаценти зазвичай вперше з'являються після 12-13 тижні вагітності. Вони можуть бути більш або менш рясними. Часто вони тривають до самих пологів.
Але найбільш поширені кровотечі в останньому триместрі вагітності, коли стінки матки виявляються розтягнутими настільки, що відбуваються часткові микроотслойки «дитячого місця» від маточного ендометрію.
У третини вагітних з низькою плацентацией такі кровотечі спостерігаються після 35 тижня вагітності. У шести з десяти жінок проявляється досить сильна кровотеча в пологах. Спровокувати кровотечу у вагітних з низьким положенням плаценти може навіть необережний сильний кашель, сміх, секс, запори, фізичні навантаження і сильний стрес. Будь напруга маткової мускулатури небезпечно невеликий відшаруванням і оголенням кровоносних судин.
У жінок, У яких низька плацентарность проявляється епізодичними або постійними кровотечами, знижений рівень гемоглобіну, розвивається анемія часто спостерігається знижений кров'яний тиск, запаморочення, напади раптової слабкості.
При підозрі на передлежання плаценти доктор не проводить ручного внутрішньопіхвового огляду, адже це може спровокувати пологи раніше часу або кровотеча, яка може виявитися летальним як для плоду, так і для вагітної.
Кращим способом діагностики вважається ультразвукове сканування. УЗД дозволяє з точністю до міліметра визначити положення «дитячого місця».
Іноді низьке розташування плаценти не має жодних симптомів. Жінка ні на що не скаржиться, і тільки лікар УЗД на черговому огляді звертає увагу на те, що «дитяче місце» знаходиться нижче, ніж того хотілося б. В цьому випадку потрібно більш уважний контроль за станом плаценти: контрольні УЗД, покликані відстежити процес міграції, призначаються і проводяться в 12, 20 (або 21-22) тиждень і в 30 тижнів. При необхідності можуть бути рекомендовані частіші перевірки.
Небезпеку та ризики
Чим загрожує низьке плацентарний розташування, здогадатися не важко. На ранніх термінах це небезпечно загрозою мимовільного викидня, а на більш пізньому терміні гестації — загрозою передчасних пологів. У жінок з такою проблемою в кінці другого і третьому триместрах нерідко розвивається гестоз, який лише посилює ризики несприятливого результату. У половини вагітних спостерігається залізодефіцитна анемія.
Якщо плацента на ранніх термінах сформувалася і прикріплена низько, то ймовірність, що дитина прийме неправильне положення в порожнині матки, підвищується на 50%. Дитина інстинктивно буде вибирати таке положення, при якому його головка не буде стикатися з чим-небудь, у тому числі і з плацентою.
Малюк з великою часткою ймовірності прийме не головний, а тазове передлежання, що сильно утруднить процес пологів або взагалі буде показанням для проведення кесаревого розтину.
Для малюка низько розташована плацента є фактором ризику щодо імовірності розвитку гіпоксії. Тривале хронічне кисневе голодування може викликати загибель немовляти, незворотні зміни у його структурах головного мозку.
Також плацентарна недостатність, яка розвивається, якщо «дитяче місце» опущено, може призвести до затримки розвитку плода. Нижній відділ матки гірше забезпечується кров'ю, ніж тіло і дно матки, саме тому малюк буде отримувати менше необхідних йому корисних речовин.
Аномальне розташування живлячої малюка органу небезпечно. Якщо плацента прикріплена низько, жінка в будь-який момент може зіткнутися з кровотечею, яке може мати дуже сумні наслідки.
Лікування
Незважаючи на рівень сучасної медицини, універсального способу лікування низької плацентації не існує. Немає таких пігулок і уколів, щоб підняти «дитяче місце» вище. Залишається лише сподіватися, що міграція відбудеться самостійно, і в більшості випадків саме так і трапляється.
Завдання лікарів — швидко справлятися з періодичними кровотечами і максимально довго зберігати вагітність: до тих пір, поки малюк не буде повністю життєздатний. Виконання лікарських рекомендацій — першочергове завдання для кожної вагітної з низько розташованої плацентою.
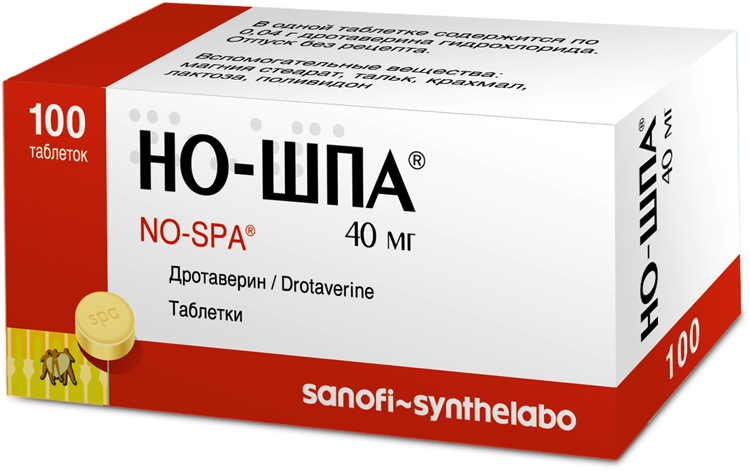
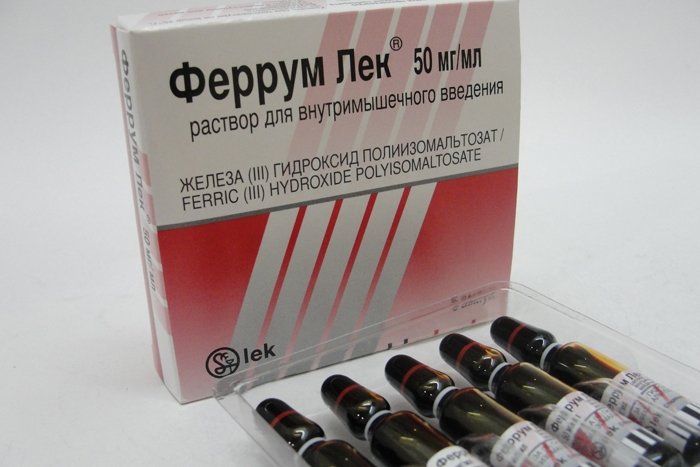
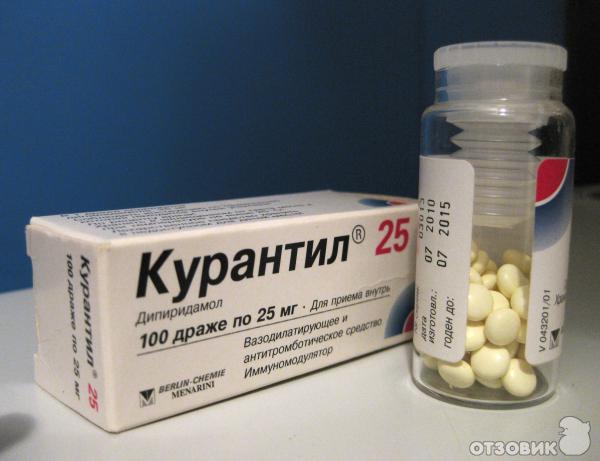
Для зниження тонусу матки призначають спазмолітичні препарати: «Но-шпа», «Папаверин», «Гинипрал». Для поповнення дефіциту заліза вагітної рекомендується курсами приймати препарати заліза «Феррум Лек», «Сорбифер». Для кращого матково-плацентарного кровотоку, для усунення симптомів затримки розвитку малюка, фетоплацентарної недостатності рекомендуються «Курантин», «Трентал», а також фолієва кислота, вітаміни групи В, «Аскорутин» і вітамін Е у великих терапевтичних дозах.
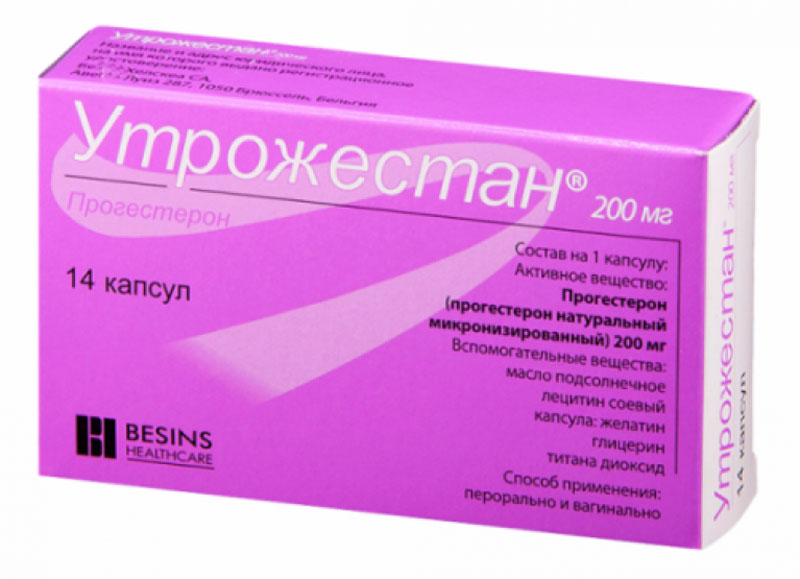
Досить часто жінці рекомендується щоденне введення розчину магнезії внутрішньом'язово (по 10 мл) та «Магне В 6» в таблетках двічі в день. Якщо є гормональна недостатність, прописують «Утрожестан» або «Дюфастон» в індивідуальній дозі. При безсимптомному протіканні лікуватися можна вдома, при частих епізодів кровотеч рекомендується проходити лікування в денному стаціонарі спеціалізованої гінекологічної клініки.
На пізніх термінах жінки частіше, ніж іншим вагітним, доведеться відвідувати гінеколога і робити КТГ плода, щоб переконатися, що серцева діяльність малюка знаходиться в нормі і не виникло вираженого кисневого голодування. Лікарська терапія, швидше всього, буде продовжуватися до самих пологів, якщо плацента не підніметься.
Рекомендації майбутній мамі
Як вже говорилося, жінці доводиться бути гранично обережною. Їй пропонується спокійний режим, їй протипоказані стресові ситуації, фізичні навантаження, підйом вантажів, нахили вперед. З низькою плацентою ні на якому терміні можна стрибати, подорожувати по нерівних дорогах на автомобілі або автобусі, адже тряска може спровокувати сильну кровотечу.
Жінці не можна займатися сексом, оскільки оргазм стимулює маткову мускулатуру, що збільшить ймовірність відшарування плаценти. Заборонений не тільки безпосередньо статевий акт, але й інші форми сексуального задоволення — оральний, анальний секс, а також мастурбація. Будь-які дії, здатні привести до скорочення маткової мускулатури, протипоказані.
Також небажані подорожі повітряним транспортом. Оптимальна поза для відпочинку (а відпочивати треба в будь-яку вільну хвилинку) — лежачи на спині з закинутими догори ногами. Якщо полежати не виходить (жінка перебуває на роботі), варто піднімати ноги вище в положенні сидячи.
Для цього можна скористатися невеликої імпровізованої підставкою під ноги.
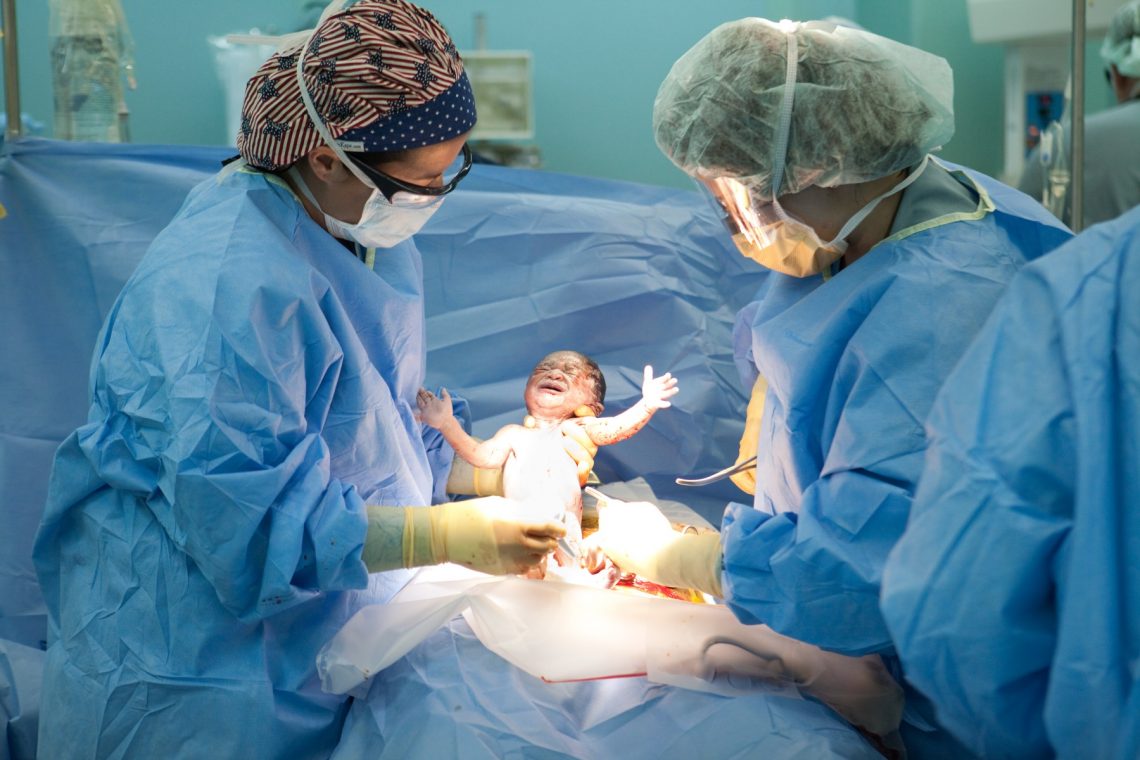
Як народжувати?
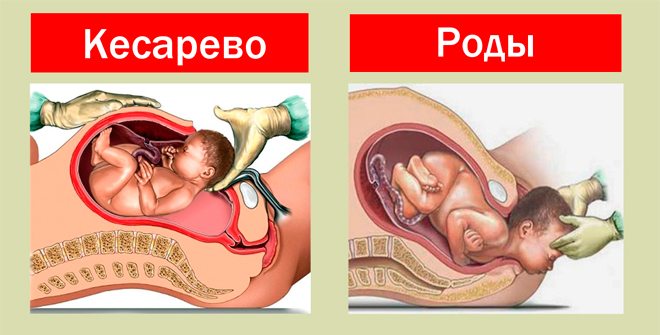
При низькій плацентації пологи можуть відбуватися природним шляхом, так і шляхом хірургічної операції кесаревого розтину. Остаточно рішення про тактику родовспомогательной допомоги визначається приблизно на 35-36 тижні вагітності за результатами контрольного УЗД.
Якщо плацента не піднялася, швидше за все, лікарі порекомендують оперативне розродження. Кесарів розтин роблять у тому випадку, якщо у жінки низько розташована плацента поєднується з тазовим або поперечним передлежанням плоду, якщо вона вагітна двійнятами або трійнею, якщо на матці є рубці від попередніх хірургічних втручань.
Також на операцію намагаються направити вагітних старше 30 років, які перенесли раніше кілька абортів і мають обтяжений гінекологічний анамнез. Якщо вагітність супроводжувалася регулярними кровотечами, також може бути розглянуто питання про проведення планового кесаревого розтину.
Іноді потреба в екстреному хірургічному втручанні виникає вже в процесі пологів, наприклад, якщо кровотеча не зупиняється після відходження вод, якщо є слабкість пологових сил.
При відсутності кров'янистих виділень, готової і зрілій шийці матки, нормальних розмірах таза, невеликому дитину, яка перебуває в головному потиличному передлежанні, самостійні пологи дозволяються.
Стимуляція пологів медикаментами при низькому передлежанні не проводиться ні в якому разі, родова діяльність повинна розвиватися самостійно.
Відгуки
Згідно відгуками, залишеним мамами на просторах інтернету, в більшості випадків, до 30 тижня положення плаценти встановлювалося в межах норми. Це означає, що виявлені на 20-21 тижня порушення – не вирок, а лише тимчасова складність. Пологи з низькою плацентою також у більшості випадків протікали цілком задовільно, на світ з'явилися здорові малюки.
Протягом вагітності, за словами жінок, досить важко постійно дотримуватися всі рекомендації, найбільш важко дається заборона на інтимні стосунки. У багатьох з-за цього тимчасово псуються стосунки з чоловіком, вагітність протікає на фоні переживань і стресу.
Про те, чим небезпечне низьке передлежання плаценти, дивіться у наступному відео.