Нормальне протікання вагітності може сильно ускладнити діагноз, який звучить для майбутньої мами загрозливо – «гіпоксія плода». З такою проблемою, за статистикою, в тій чи іншій мірі стикається кожна третя вагітна. Чому дитина починає страждати від нестачі кисню і чим це небезпечно для його здоров'я, ми розповімо в цій статті.
Що це таке?
Гіпоксія плода — це стан кисневого голодування, при якому дитина досить сильно страждає. У більшості майбутніх мам виявляється хронічна гіпоксія, при якій брак кисню у малюка триває досить довго. Іноді стан буває гострим, і це дуже небезпечно для плода, оскільки може призвести до загибелі дитини внутрішньоутробно від асфіксії.
При недостатньому рівні кисню, який малюк всі 9 місяців отримує через кровотік, відбуваються серйозні зміни в його організмі — змінюється обмін речовин, спостерігаються патологічні зміни в нервовій системі дитини.
Якщо гіпоксія незначна, малюк цілком здатний впоратися з цим станом практично без наслідків для себе, оскільки компенсаторні механізми навіть у ненародженої ще дитини неймовірно великі. Так, дитина завчасно «запасається» киснем, оскільки в його крові кількість молекул О2 значно вище, ніж у крові дорослого, тому при настанні голодування, він деякий час зможе споживати власні запаси. До того ж у малюка на брак кисню всього оперативно реагують наднирники, які негайно у відповідь виробляють гормони, що дозволяють на певний час підвищити артеріальний тиск, нормалізувати частоту серцевих скорочень.
Незважаючи на все це, компенсувати тривалу гіпоксію або гостру гіпоксію плода ці механізми, на жаль, не в змозі. Коли лікар-гінеколог, який спостерігає майбутню маму, говорить про наявність гіпоксії плоду, він обов'язково уточнює, про яку мірою проблеми йде мова. 1 ступінь — незначна, друга і третя можуть бути підставою для госпіталізації вагітної або передчасного розродження, якщо стан малюка загрозливе.
Нестача кисню під час вагітності зазвичай є хронічною.
Гостра гіпоксія частіше всього розвивається в процесі пологів.Її провокують неправильні дії медичного персоналу — стимуляція сутичок сильними медикаментами, агресивне прискорення родового процесу.
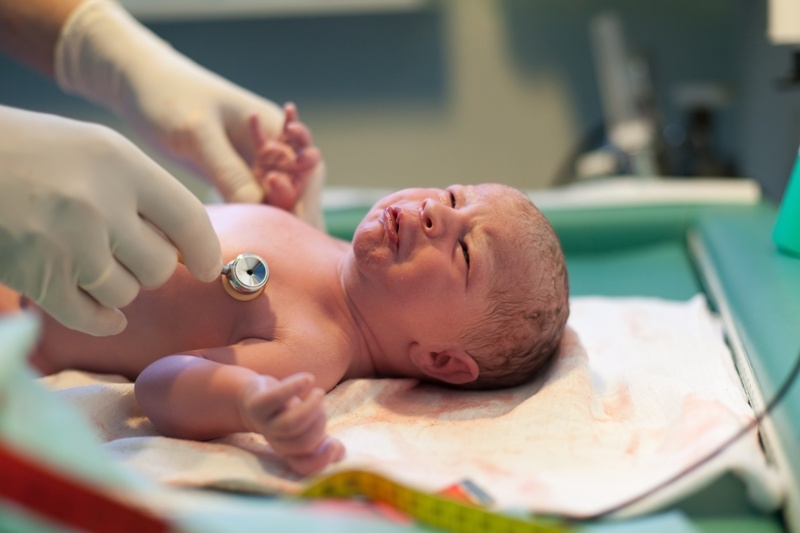
Передбачити можливі наслідки для дитини лікарі можуть вже в родзалі, оскільки про що говорить стан дитини відразу після народження. Залежно від нього, йому виставляють перші в житті оцінки — бали за шкалою Апгар, у цю систему оцінки обов'язково входить оцінка постгипоксического стану. Чим оцінка нижча, тим більш серйозними можуть бути проблеми в майбутньому. Для дитини, яка народилася з гострою гіпоксією, характерні низькі оцінки в перші 10 хвилин після народження, але вже через годину дитині можна сміливо ставити 7-8 балів по Апгар. В цьому випадку прогнози позитивні. Якщо стан малюка не поліпшується або починає погіршуватися — прогнози не настільки райдужні.
Причини
Хронічна гіпоксія може з'явитися з ряду причин:
- цукровий діабет у матері;
- вірусна інфекція, перенесена в першому триместрі вагітності;
- вагітність двійнею або трійнею;
- тривалий стан загрози переривання вагітності, загрозливий викидень;
- часткове відшарування плаценти, кров'янисті виділення;
- переношена вагітність (понад 40 тижнів);
- анемія вагітної;
- порушення матково-плацентарного кровотоку;
- шкідливі звички — куріння під час вагітності, вживання алкоголю, наркотиків.
Гостра гіпоксія виникає у випадках ускладнення в пологах при:
- обвитті малюка пуповиною з пережиманием кільця пуповини;
- багатоводді;
- вагітність двійнею-трійнею;
- передчасне відшарування плаценти, що часто буває при швидких, стрімких пологах або пологах, які стимулюють проколюванням плодового міхура або медикаментозно;
- первинна або вторинна слабкість пологових сил.
Діагностика
Діагностика гіпоксії плода — справа непроста, адже малюки ведуть себе в утробі по-різному. Один ледачий в силу темпераменту і ворушиться рідко, інший активний, і його часті рухи нерідко приймаються і жінками і докторами за прояв гіпоксії. Деякі симптоми повинні насторожити:
- зміна характеру рухової активності плода, при якій спочатку малюк рухається хаотично і часто з сильними болючими поштовхами, а потім, у міру розвитку кисневого голодування ворушіння стають все більш рідкісними;
- висота стояння дна матки значно нижче норми;
- дитина розвивається з помітним відставанням (фетометріческіе показники нижче нижньої межі норми);
- у вагітної констатується маловоддя.
На пізніх термінах вагітності лікарі радять стежити за шевелениями малюка особливо уважно, кількість ворушінь потрібно записувати в щоденник.
У нормі безсонний малюк повинен здійснювати до 10 рухів на годину. Це можуть бути і перевороти, легко відчутні і помітні, і ледь помітні рухи. Реєструвати ворушіння рекомендується з 20-22 тижня вагітності до її закінчення.
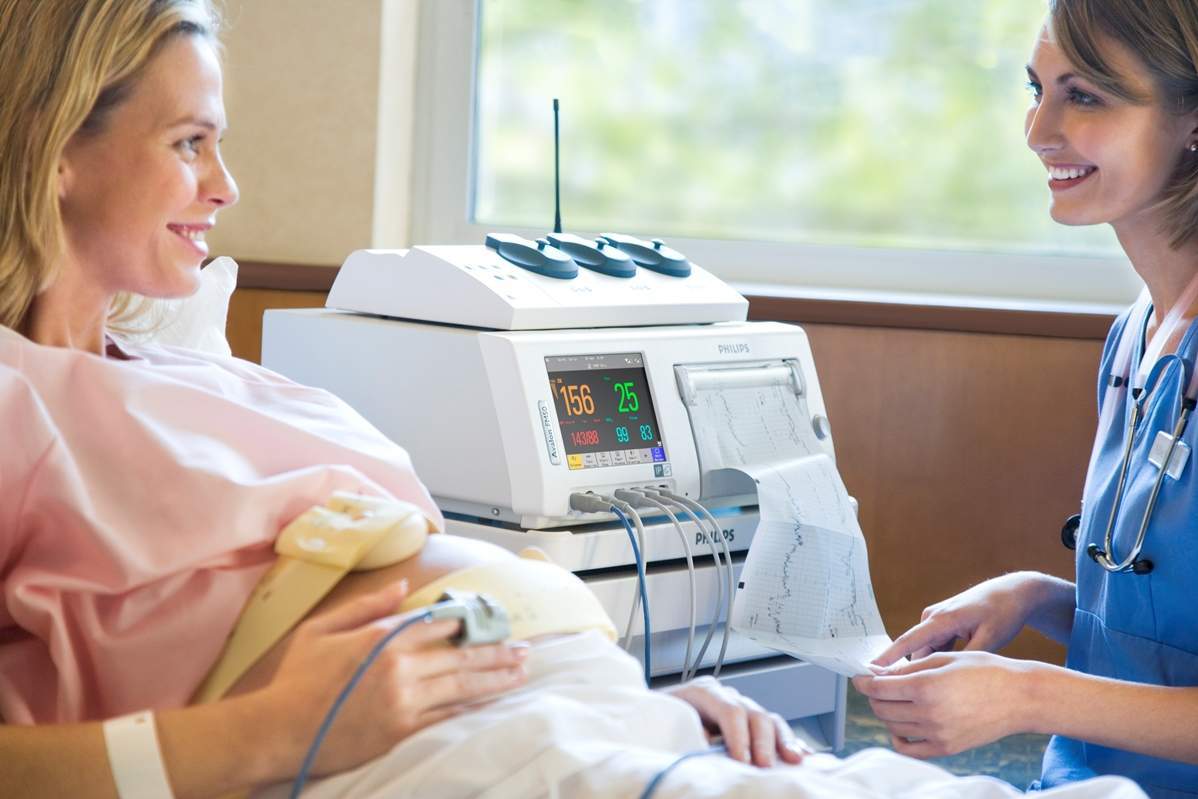
Якщо у доктора на підставі описаних вище відхилень від норм з'являється підозра на гіпоксію, він обов'язково призначить вагітної КТГ. В ході кардіотокографії датчики, закріплені на животі, будуть фіксувати всі ворушіння маляти, зміна частоти його серцевих скорочень, знайде своє відображення навіть гикавка. До додаткових методів дослідження відносяться і доплерометрия, і ЕКГ плоду, і УЗГД (від стандартної процедури УЗД ця відрізняється тим, що лікар буде дивитися не на частини тіла дитини, а на швидкість кровотоку в маткових артеріях, в пуповині). Розширений аналіз крові з вени мами на довершення до перерахованих методів дозволяє встановити, чи достатньо в крові гемоглобіну і уточнити інші біохімічні фактори.
Гостра родова гіпоксія у розширеної діагностики не потребує, оскільки фетальний монітор, що працює в режимі реального часу, відразу реєструє патологічний стан кисневого голодування у дитини, як тільки він виникає.
Найбільш достовірною ознакою вважається брадикардія — зменшення частоти серцевих скорочень у малюка, який ще не встиг з'явитися на світло. Якщо в нормі ЧСС плода — від 120 до 170 ударів на хвилину, то у малюка, який терпить кисневе голодування, ЧСС буде перебувати на рівні 80-90 ударів в хвилину. Про брак кисню говорити і тахікардія, якщо ЧСС дитини — вище 180-190 ударів в хвилину.
Навколоплідні води, в яких знаходилася дитина з хронічною гіпоксією, іноді бувають темного або темно-зеленого кольору, з неприємним запахом меконію (первородного калу новонародженого). Сам малюк після появи на світ буде більш слабким порівняно з іншими дітьми, у нього буде знижений або підвищений тонус м'язів, неврологічні порушення різного ступеня тяжкості.
Можливі наслідки
Найбільш грізне, але, на жаль, абсолютно реальний наслідок кисневого голодування — гіпоксія головного мозку. Саме мозок страждає від гіпоксії частіше і сильніше інших органів. Передбачити, які порушення викличе дисфункція того чи іншого ділянки головного мозку, в перинатальному періоді не візьметься навіть самий досвідчений лікар. Однак після пологів оцінити травматичне вплив цілком можливо. І якщо деякі порушення, такі як проблеми з мовним розвитком, стануть очевидні пізніше, то грубі гіпоксично-ішемічні ураження ЦНС у більшості випадків вдається діагностувати ще в пологовому будинку, в крайньому випадку – в самі перші місяці життя немовляти.
Наслідки для нервової системи через що гинуть при кисневій недостатності клітин мозку можуть бути різними — від помірної гіперактивності дитини в майбутньому до важких поразок, до яких відносяться дитячий церебральний параліч, парези різної дислокації. При ускладнених пологах у стані гострої гіпоксії нерідко відбувається крововилив у мозок, ішемія, набряк головного мозку. Ураження, які наступають при таких порушеннях, можуть бути тотальними і незворотними.
І гострий, і хронічний дефіцит кисню можуть призвести до найрізноманітніших захворювань, переважно неврологічного властивості. Так, проблеми із зором чи слухом — досить поширене постгипоксическое наслідок. Якщо гіпоксія була тривалою, то у дитини може бути недорозвинення або неправильне розвиток деяких внутрішніх органів, вади серця, нирок і так далі. Незначні неврологічні порушення у більшості випадків дитині вдається «перерости» років до 6-7, природно, при постійному спостереженні у невролога і виконання всіх його рекомендацій.
У цілому прогноз щодо можливих наслідків безпосередньо залежить від того, наскільки рано була виявлена гіпоксія, і наскільки оперативно було надано лікування. Саме тому жінкам не рекомендується пропускати черговий прийом в консультації, а дамам з хронічними захворюваннями доводиться відвідувати акушера в два-три рази частіше.
Лікування при вагітності
Встановлений факт гіпоксії під час вагітності ні в якому разі не повинен залишатися без уваги, потрібна швидка і ефективна терапія, щоб мінімізувати можливі наслідки для малюка. Лікарі закликають майбутніх мам, у першу чергу, заспокоїтися, оскільки зайві нервові переживання тільки погіршують і без того досить складний стан дитини.
На пізніх термінах сильна гіпоксія може стати показанням до проведення термінових пологів шляхом кесаревого розтину. На більш ранніх термінах, коли малюкові ще зовсім рано з'являтися на світло, лікарі постараються зробити все можливе, щоб дитині стало краще. Лікування можна проходити вдома, але за умови, що ступінь тяжкості гіпоксії не перевищує 1 ступеня. Інші випадки підлягають терміновій госпіталізації і постійного спостереження за вагітною і малюком у стаціонарі.
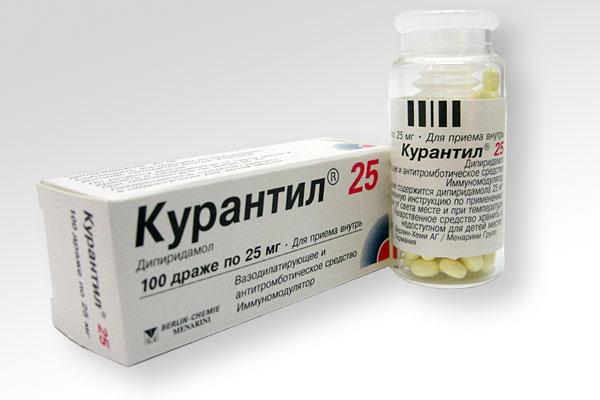
Лікарі призначають мамам постільний режим, саме при ньому кровопостачання плаценти збільшується і незначну гіпоксію вдається вилікувати у найкоротші терміни. Основний підхід до лікарської терапії полягає в застосуванні препаратів, які покращують матково-плацентарний кровотік, до таких відносяться «Курантил», «Актовегін». При важкій гіпоксії ці препарати вводяться внутрішньовенно крапельним шляхом. В інших ситуаціях дозволено приймати таблетки. Жінці прописують вітаміни, препарати заліза, магнію. Курси лікування повторюють.
Якщо у жінки є основне захворювання, яке, ймовірно, і стало причиною виникнення кисневої недостатності, то лікування повинно включати і терапію цієї недуги.
У цьому беруть участь два фахівця — акушер-гінеколог, який знає, що можна і чого не можна його пацієнтці в «цікавому» положенні, і лікар-спеціаліст, в чиєму веденні знаходиться хвороба. Призначати ліки і маніпуляції вони повинні спільно, лікування, яким воно було до настання вагітності, як правило, змінюється.
Дитині, пережив гостру родову гіпоксію, в перші ж години після появи на світ, буде надана потужна судинна терапія, також йому будуть вводити заспокійливі засоби, вітаміни, особливо групи В. Невролог буде спостерігати дитину з перших годин його самостійного життя.
Лікування після народження
Усім без винятку дітям, які відчували гіпоксію під час свого внутрішньоутробного існування, показано особливе спостереження у дитячого невролога. Практично завжди таких малюків, незалежно від наслідків, ставлять на диспансерний облік. Їм, у переважній більшості випадків, рекомендований лікувальний масаж з перших днів, прийом вітамінів, водні процедури із застосуванням заспокійливих відварів лікувальних трав. Багатьом малюкам після 3-4 років потрібні заняття у логопеда, щоб подолати ймовірні проблеми з мовним розвитком і вимовою.
Решту лікування залежить тільки від того, який постгипоксический діагноз був встановлений, адже при ДЦП потрібно один підхід і вибір медикаментозних препаратів, а при патологічному зниженні слуху або зору — зовсім інший. Найбільш важким в лікуванні по праву вважається дитячий церебральний параліч, а найбільш легко піддається корекції підвищений м'язовий тонус без інших неврологічних симптомів. Батькам слід приготуватися до досить тривалого лікування, оскільки постгипоксические наслідки, які підлягають корекції, усувати доводиться роками.
Ще трохи інформації про гіпоксії плода можете дізнатися в наступному відео.