На 12 тижні вагітності найчастіше проводять перше планове УЗД. Воно супроводжуватиметься додатковими дослідженнями, в тому числі лабораторними. На цьому терміні лікарі і майбутні батьки можуть отримати багато цікавої інформації про стан здоров'я малюка. Як проходить діагностика на цьому етапі виношування дитини і які параметри крихти, ми розповімо в цьому матеріалі.
Цілі обстеження
Ультразвукове дослідження в кінці третього місяця вагітності є невід'ємною частиною скринінгу, спрямованого на виявлення ймовірності можливих генетичних патологій. Разом з аналізом крові вагітної цей спосіб дослідження дає інформативні дані, які дозволяють розрахувати індивідуальні ризики появи на світ дитини з вадами розвитку.
Скринінгове пренатальне дослідження зазвичай призначається на один з днів в періоді з 11 по 13 тиждень. 12 тижнів – найбільш оптимальний строк для діагностики, оскільки на ньому інформативність всіх показників, що цікавлять доктора на цьому етапі, максимально висока.
УЗД на даному терміні дозволяє:
- виявити маркери, побічно вказують на ймовірність наявності у дитини синдрому Едвардса, Тернера, Дауна, хвороби Корнелії де Ланге, синдрому Патау, аномалій нервової трубки, які призводять до вад розвитку мозку;
- звірити термін вагітності, визначитися з передбачуваною датою пологів;
- з'ясувати особливості конкретної вагітності – багатоплідна вона або звичайна, ускладнена чи ні;
- дізнатися, як почуває себе плід, оцінити його життєдіяльність, розміри, зіставити їх з нормами розвитку, властивими даному терміну;
- виявити проблеми з репродуктивним здоров'ям матері, якщо вони є, – виключити загрозу викидня, відшарування плодового яйця та інші патологічні стани.
Спосіб проведення і підготовка
Часто ультразвукове дослідження в 12 тижнів називають генетичним УЗД. Ставлення до нього відповідне. З хвилюванням і трепетом майбутні мами чекають дні обстеження, оскільки слово «скринінг» лякає і викликає чимало побоювань. Тривоги зайві, вважають фахівці, адже ніяких особливостей у цього УЗД, порівняно з аналогічною діагностикою на інших термінах, немає. Все буде проходити просто, звично і безболісно.
На результати УЗД на цьому терміні може негативно вплинути скупчення кишкових газів, які «відсувають» органи малого тазу, стискають їх. Тому за пару днів до скринінгового дослідження не варто вживати в їжу капусту, бобові, газовану воду. За кілька годин до походу до лікаря варто прийняти «Симетикон» або «Еспумізан». Ці препарати допоможуть усунути залишки кишкових газів і підготуватися до обстеження.
УЗД в 12 тижнів робиться в один день з лабораторним забором крові з вени, необхідної для встановлення рівня гормонів і білків, що відповідають за нормальний розвиток малюка і правильне протікання виношування. На результати цього аналізу, який проводиться методом біохімічного дослідження може вплинути їжа, шкідливі звички мами, наприклад, куріння.
Щоб отримати більш достовірні результати, за 2-3 дні до обстеження лікарі не рекомендують жінці їсти жирну їжу, копчені і смажені страви з великою кількістю спецій, а також солодке.
В день обстеження в консультацію слід прийти натще. Перед проходженням цього УЗД жінка зважується, вимірює зростання, повідомляє лікуючому лікарю всі дані про перенесені раніше хвороби, про своїх попередніх вагітностях і пологах.
Ультразвукове сканування на цьому терміні проводять переважно трансвагінальним методом, який в народі називають «внутрішнє УЗІ». Наповнювати сечовий міхур не потрібно, доступ до огляду лікар отримує через стінку піхви, минаючи область сечового міхура. 12 тижнів вважаються прикордонним терміном, на якому доктора можуть почати використовувати для діагностики і трансабдомінальний метод – зовнішнє УЗД, коли датчиком водять тільки по животу жінки, отримуючи картинку через передню черевну стінку.
Вибір способу залишається за лікарем, і на нього може вплинути багато, включаючи статура самої майбутньої мами. Якщо жінка трохи повненька, на животі є відчутна жирова «прошарок», то найімовірніше, що доктор вибере вагінальний спосіб обстеження. Худорляві пацієнтки мають більше шансів на те, що їм проведуть на цьому терміні абдомінальне УЗД. В деяких випадках лікар може застосувати обидва способи.
Що можна дізнатися?
На цьому терміні малюк стає дуже схожий на маленького людини, у нього є ручки та ніжки. Хвіст, який був у ембріона, повністю відпав. На руках і ногах відокремилися пальчики, подушечки пальців на цьому тижні обзаводяться індивідуальними рисами – унікальним малюнком, який є відбитком.
Всі внутрішні органи дитини сформовані повністю, багато з них (нирки, печінка, кишечник, гіпофіз, серце) вже почали функціонувати. Сам плід важить вже близько 14-15 грамів, його зростання в середньому від 45 до 80 мм. Малюк дуже активний, він вже навчився користуватися ручками, він може грати з ними пуповиною або смоктати палець. Якщо за цими заняттями його «застане» діагност УЗД, він обов'язково покаже майбутній мамі, на що здатний її підростаюча дитина.
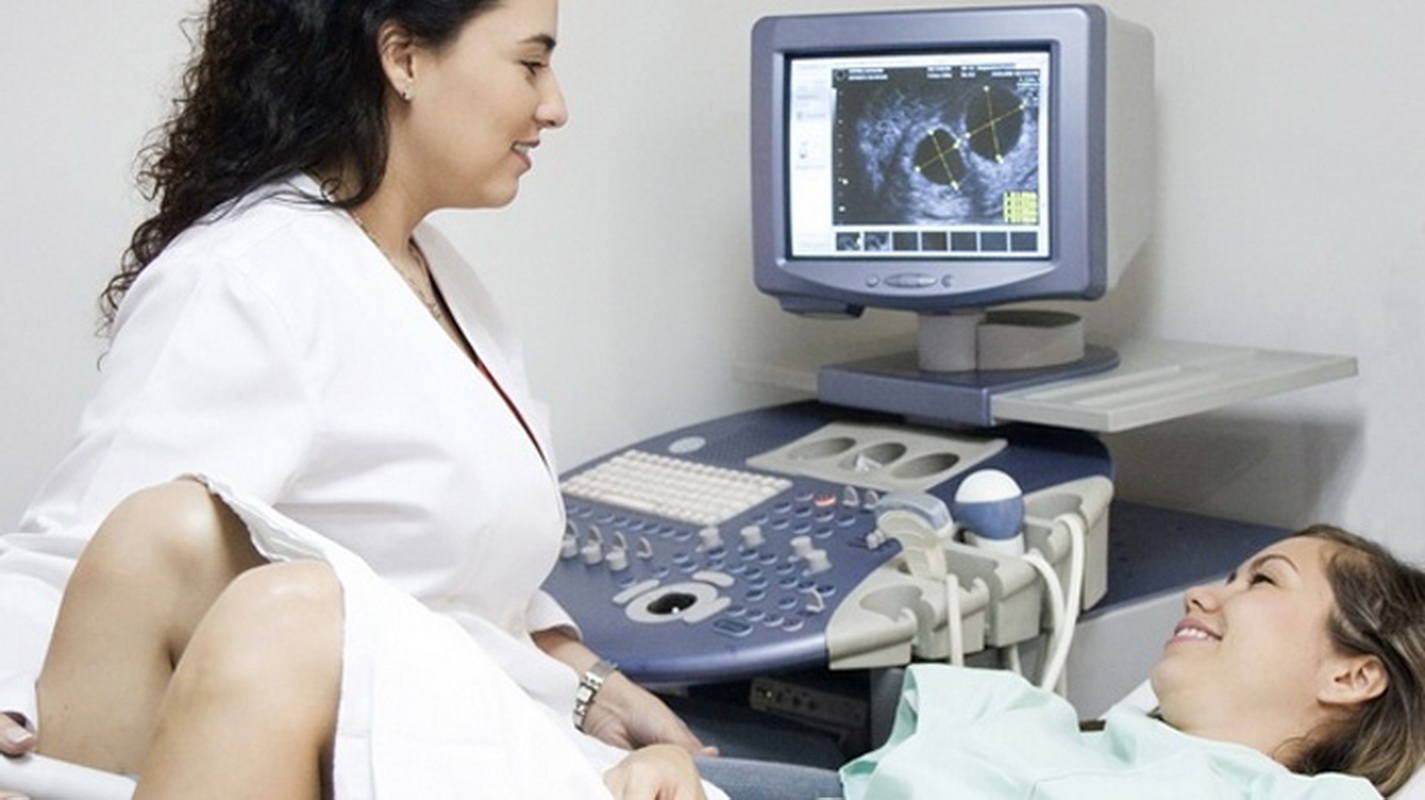
У малюка вже формированы зовнішні статеві органи, а тому при сприятливому розташуванні дитини лікар вже може спробувати визначити його стать. Якщо в животику у мами живе двійня або трійня, лікар зможе розглянути і оцінити параметри кожного з малюків.
Не все з перерахованого вище можна побачити на 12 тижні за допомогою УЗД, адже не в кожній консультації є сучасний сканер з високою роздільною здатністю і деталізацією.
Але будь-який апарат на цьому терміні покаже, як рухається плід, мама зможе почути, як б'ється його серце, розміри плоду теж можна буде легко визначити.
Під час процедури лікар обов'язково досліджує ймовірність генетичних патологій з характерним для них маркерів (візуальними ознаками). Крім того, він дасть висновок про стан здоров'я мами і підкаже, що робити, якщо є загроза викидня, хоча на цьому терміні якщо вона і була, звичайно зникає, стан мами і плоду нормалізується, а токсикоз починає відступати.
Розшифровка результатів
Судити про те, чи є у дитини ймовірність генетичних патологій, багато з яких є летальними, а решта просто не залишають шансів на зцілення карапуза, по одному тільки висновком УЗД в 12 тижнів не можна. Тому розшифровкою скринінгу займаються лікарі, зіставляючи те, що побачив доктор на моніторі сканера, і те, що показали результати біохімічного дослідження крові вагітної.
Тому очікувати, що після УЗД стане відомо, чи здоровий малюк, не варто. Доведеться почекати, коли будуть готові лабораторні аналізи. Після відвідин кабінету ультразвукової діагностики жінці дадуть протокол дослідження, в якому за допомогою цифр і буквених скорочень «зашифрують» основну інформацію про розвиток вагітності. Давайте разом розглянемо, що означають такі скорочення і які норми властиві цьому тижні виношування плоду.
На самому початку протоколу описано, яким способом було проведено дослідження, а також вказана дата першого дня останньої менструації – саме по ній відбувається розрахунок акушерського терміну і дати пологів. Далі описана загальна картина того, що побачив лікар. Указується кількість плодів у матці з обов'язковим зазначенням, чи є вони життєздатними, мають ознаки серцебиття.
Важливим значенням, що дозволяє судити про строк вагітності і про темпи розвитку малюка є розмір від тім'я до кінчика куприка, так званий куприка-тім'яної розмір, або КТР. На даній тижня його середні значення представлені нижче.
Таблиця нормативів КТР в період 11-12 тижнів і 12-13 тижнів:
| Термін вагітності (тиждень+ день) | Куприка-тім'яної розмір (КТР), мм – норма | КТР – коливання в межах норми, мм |
| 11+1 | 44,7 | 38,6 – 50,8 |
| 11+2 | 46,3 | 40,2 – 52,5 |
| 11+3 | 48,0 | 41,8 – 54,2 |
| 11+4 | 49,6 | 43,4 – 55,6 |
| 11+5 | 51,3 | 45,0 – 57,6 |
| 11+6 | 52,9 | 46,5 – 59,3 |
| 12 тижнів рівне | 54,6 | 48,0 – 61,1 |
| 12+1 | 56,3 | 49,6 – 62,9 |
| 12+2 | 57,9 | 51,0 – 64,5 |
| 12+3 | 59,5 | 52,7 – 66,0 |
| 12+4 | 61,0 | 54,3 – 67,6 |
| 12+5 | 62,6 | 55,7 — 69,5 |
| 12+6 | 64,0 | 57,1 -71,0 |
Далі описується серцебиття плоду. Абревіатура ЧСС (частота серцевих скорочень) доповнюється числом. Саме воно вказує на те, з якою швидкістю у малюка б'ється серце. На даному терміні нормальним вважається середнє значення 162 удару на хвилину. Питань не повинно викликати будь-яке значення, яке знаходиться в межах від 150 до 175 ударів.
Якщо доктор не подобається частота, він вважає, що серце дитини б'ється уповільнено, нерівно, неритмічно, надто часто, він обов'язково повідомить про це. Якщо такого не прозвучало, не варто «накручувати» себе по дурницях.
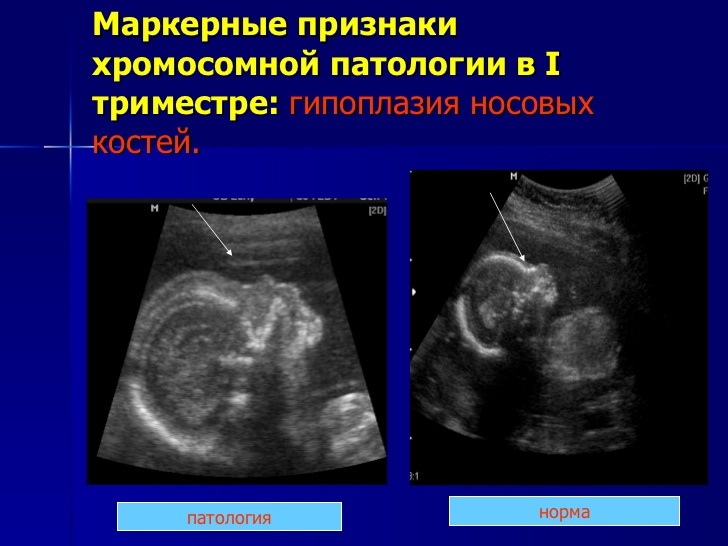
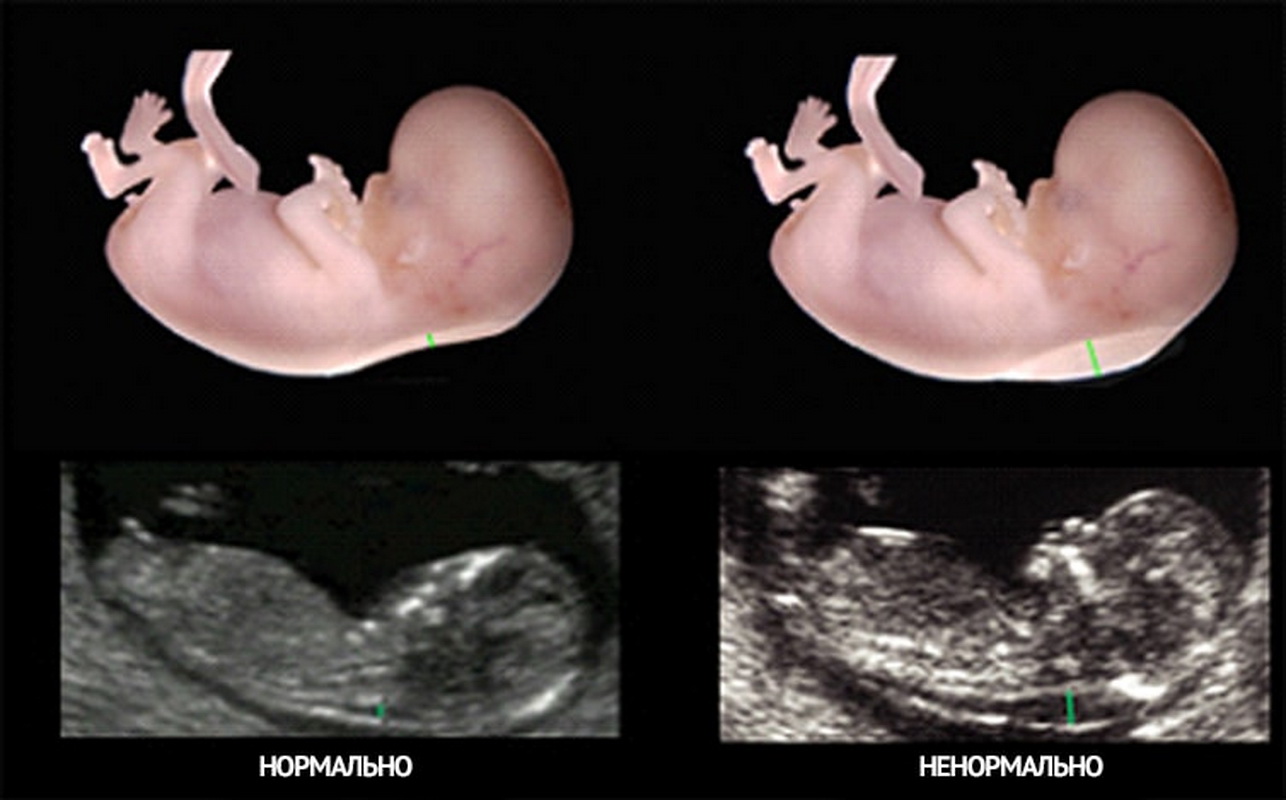
Далі доктор переходить до основної частини, заради якої і проводиться скринінг – дослідження маркерів хромосомних патологій. Таких ознак на УЗД в цьому терміні всього два – товщина комірцевого простору (ТКП) та носові кісточки (добре, якщо вони візуалізуються, ще краще, якщо їх вдається виміряти).
Простір між шкірою і м'язовим скелетом на задній частині шиї у дітей з різними генетичними захворюваннями помітно потовщується за рахунок скупчення в цій галузі рідини. Наприклад, малюкам з синдромом Дауна властиво укорочення шиї.
ТВП як показник інформативний лише на цьому терміні, після 14 тижні він не визначається і вже ні про що не може розповісти. Носові кістки у дітей з низкою генетичних патологій ущільнюються, а тому у дитини з важкими аномаліями розвитку вони можуть бути дуже маленькими, а може бути відсутньою взагалі. Цей маркер також може вказувати на ймовірні проблеми.
Товщина комірцевого простору і довжина кісток носа в 12 тижнів:
Термін вагітності | ТВП, мм | Кістки носа, мм |
11 -12 тижнів | 1,6 (коливання від 0,8-2,4) | 2,3 (коливання від 1,8 до 2,9) |
12-13 тижнів | 1,6 (коливання від 0,8-2,5) | 2,4 (коливання від 1,8 до 3,1) |
В окрему графу винесено опис анатомії ембріона (плода). Тут не буде ніяких чисел, а тільки знаки «+» або «-», що означає, що цей орган є у плода або відсутня. Лікар може також вказувати «норма», «без особливостей», «оглянуто» або вносити дані про виявленої патології.
Для заповнення цієї частини протоколу дослідження на 12-тижневому терміні оглядають кістки склепіння черепа, основні структури головного мозку («метелик»), хребет, 4-камерний зріз серця, черевну стінку малюка, шлунок, сечовий міхур, шлунок плоду, кишечник. Окремо підраховують кількість кінцівок, якщо дві руки, і ніжок стільки ж, то лікар вкаже, що вони оглянуті і знаходяться в нормі.
Визначається положення хоріона – молодий плаценти, яка ледве встигла сформуватися. Визначається, на якій стінці матки «дитяче місце» закріпилося. Зазвичай це задня стінка, але і присутність хоріона по передній стінці аніскільки не повинно лякати. Вимірюється відстань від внутрішнього зіва до хоріона і виходячи з цього показника встановлюється, чи є плацентация достатньою, низькою або наявна передлежання.
Обов'язково вимірюється товщина плаценти. Її аномальне розростання теж може свідчити або про інфікуванні плода, або про генетичних патологій. Нормальні показники для даного терміну – від 14,5 до 15,5 мм
Діагност УЗД обов'язково оцінює стан матки, придатків, яєчників, вимірює довжину шийки матки і вказує, чи все в нормі, чи немає ризику переривання вагітності.
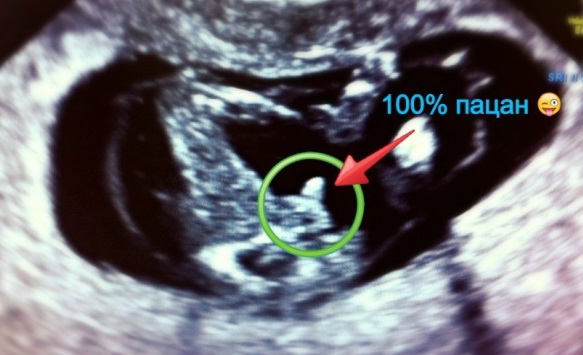
Визначення статі не входить в обов'язкові скринінгові параметри. Якщо жінка хоче задати питання лікарю, доведеться заплатити за тарифом жіночої консультації за надання платних послуг (в межах 500 рублів). Однак дати гарантію точності визначення статі на цьому терміні жоден лікар не зможе. Занадто великий ризик переплутати статеві органи з пуповиною або кінцівками, не побачити або не відрізнити хлопчика від дівчинки, оскільки вони ще дуже схожі.
Досвідченим лікарям вдається побачити статеву приналежність. Точність передбачення» у першому триместрі – від 75 до 80%. Більш точно можна побачити пів на наступному плановому УЗД-дослідженні в 18-20 тижнів.
Можливі проблеми
В рамках УЗД в 12 тижнів можуть бути виявлені деякі невідповідності і проблеми. Найпоширеніші ситуації:
КТР менше норми. Причини такого відхилення можуть критися в пізнішій овуляції, тобто плід молодше, ніж думають лікар і сама вагітна. У цьому випадку призначається ще одне УЗД, через 1,5-2 тижні. Значно відхилення цього значення від існуючих усереднених нормативів може говорити про проблеми розвитку, які можуть бути наслідком шкідливих звичок, неповноцінне харчування вагітної, а також недостатності гормону прогестерону в її організмі. При зменшенні куприка-тім'яної розміру не виключаються і вроджені патології генетичного характеру. У цій ситуації потрібні додаткові дослідження.
- Немає носових кісток або вони менше норми. Відсутність носових кісток (аплазія) або їх маленький розмір збільшують ризики розвитку дитини з хромосомними порушеннями, однак точність УЗД як діагностичного методу не завжди дозволяє судити про наявність патології. Доктор може не побачити носика із-за застарілого обладнання з низьким дозволом. Крім того, невеликий ніс може бути спадковою індивідуальною рисою, якщо у когось з батьків є невеликий носик- «кнопочка».
Зрозуміти, в чому причина, допоможуть результати біохімічного дослідження крові, а також контрольне УЗД через кілька тижнів.
- ТВП більше норми. Невелике перевищення цього значення не повинно викликати тривоги. У фахівців вважається «критичним» перевищення розміру комірцевої зони на 6-8 мм вище верхньої межі. У цьому випадку жінку направляють на консультацію до генетика, призначають додаткові інвазивні методи – біопсію хоріона або амніоцентез, щоб з точністю 99,9% виявити патологію або спростувати підозри. Істотне перевищення параметра має підкріплюватися змінами у формулі крові, зокрема високим рівнем ХГЛ і зниженим рівнем білка РАРР-А.
- Низька плацентация, передлежання. Звичайно, ці стани є досить небезпечними з точки зору можливості втратити вагітність, але прогнози в більшості випадків позитивні, адже матка кожен день зростає, і разом з розтягуванням стінок матки піднімається і плацента (на 12 тижні – хоріон). Жінці пропонується щадний режим праці, при передлежанні може бути показаний постільний режим. Жінці прописують препарати, які позитивно позначаються на проникності судин («Актовегін», «Курантил»), а також вітамінні комплекси, розроблені спеціально для майбутніх мам.
- Загроза переривання, ретрохориальная гематома. При таких проблемах виношування результати УЗД на даному терміні лише підтверджують тривожні симптоми, які відчуває жінка – це можуть бути кров'янисті або сукровичні виділення, а також больові відчуття внизу живота і в області попереку. В цьому випадку рішення про лікування приймає акушер-гінеколог, який або направляє жінку в стаціонар на збереження вагітності, або дає рекомендації з лікування вдома, якщо гематома (відшарування плодового яйця) не є великою.
Загалом, прогнози доволі позитивні, і при дотриманні всіх призначень лікаря і дбайливому ставленні до себе 95% жінок вдається зберегти вагітність і народити здорового і красивого малюка в строк.
Точність дослідження
У заключній частині протоколу при скринінговому УЗД жінка може прочитати, що результати дослідження не гарантують народження здорової дитини. Виникає питання – а навіщо тоді проходити скринінг, якщо немає ніякої ясності? Справа в тому, що УЗД не вважається абсолютно точним методом, похибка і поправка «на помилку» становить від 10 до 15%. Таким чином, точність УЗД на цьому терміні дорівнює приблизно 90%. При визначенні статі малюка в 12 тижнів точність нижче – 75-80%.
Ультразвукова діагностика на цьому терміні не ставить за мету встановити конкретні діагнози мамі або малюкові. Діагностика лише сприяє загальній оцінці ризиків появи у даної жінки хворого карапуза, а також дозволяє стежити за темпами розвитку маленької людини. Окремо від результатів біохімії крові висновок УЗД не розглядається і не може говорити про наявність у жінки хворого малюка.
Поширені запитання
Як до проходження процедури дослідження, так і після неї у великої кількості вагітних виникає чимало запитань. Відповіді на найпоширеніші з них представлені нижче:
Підлогу по ЧСС. Народна чутка приписує плодів чоловічої статі більш рідкісне серцебиття, ніж дівчаткам. Вважається, що у майбутніх маленьких принцес сердечко стукає часто, «лякливо», тоді як у хлопчиків розмірений ритм серцебиття, чіткий. З точки зору медицини стверджувати, що різним підлог властива різна частота серцевих скорочень, не можна. За статевою ознакою цей показник не ділиться. Проте досвідчені акушери в далекі часи, коли УЗД було недоступне, саме так визначали стать майбутньої дитини, правда, при цьому помилялися приблизно в 50% випадків.
Деякі відмінності у тоні і ритмі серцевих скорочень дійсно бувають, але на пізніх термінах вагітності. В 12 тижнів судити про стать дитини по швидкості роботи маленького сердечка не варто.
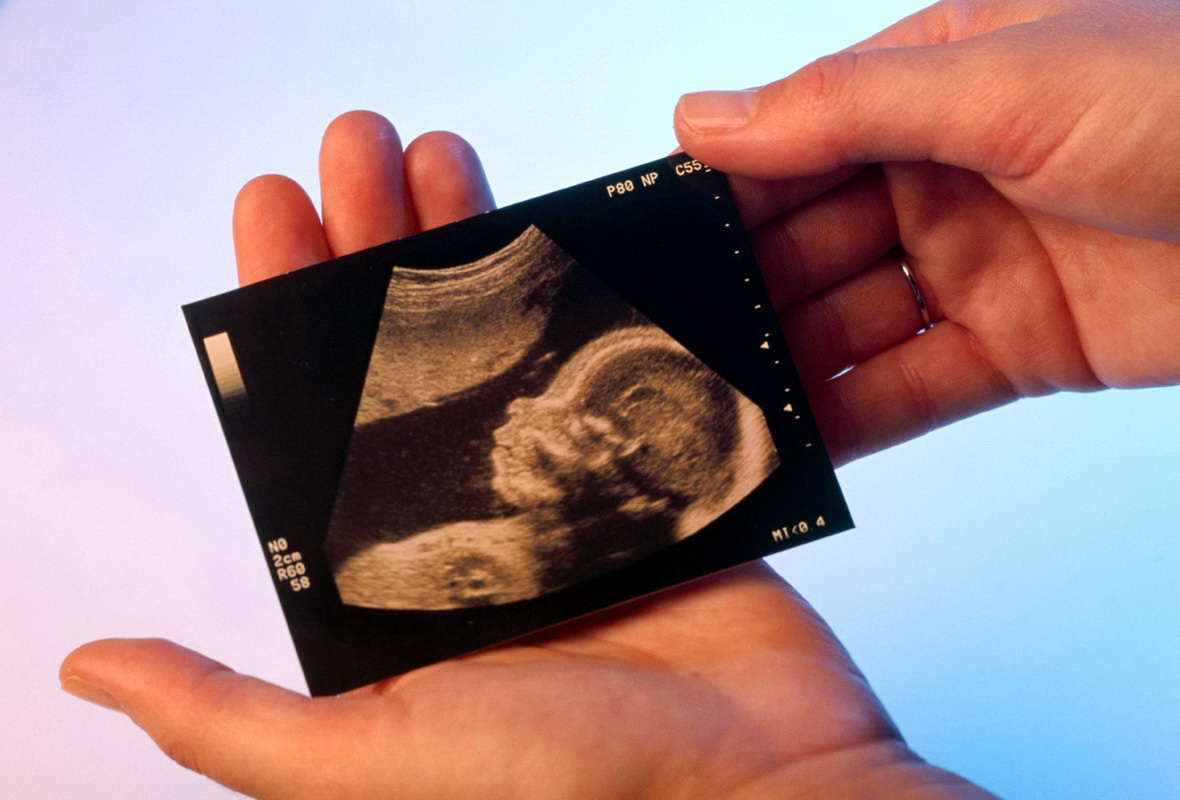
- 3D-УЗД. Об'ємне зображення, більш звичне для непрофесійного погляду пацієнта, манить і приваблює кожну майбутню маму. Дуже хочеться подивитися на свого малюка «у всій красі». Але 12 тижнів – дуже маленький термін для проведення такого дослідження. Оптимальними для 3D-УЗД вважаються строки від 20 тижнів і вище. Але і на звичайному УЗД, яке проходять в першому триместрі, можна попросити дати на пам'ять знімки малюка, який вже виглядає не як стручок гороху або незрозуміле пляма, а вже цілком по-людськи.
- Знімки УЗД. Ці знімки можна по праву вважати першою фотографією вашої дитини. Якщо картинка вийшла вдалою, то на знімку можна розгледіти профіль малюка, його ручки, шийку, живіт і голову, ніжки і навіть пуповину канатик. Найбільше питань виникає по розпізнаванню статевих ознак на таких «фото». З хлопчиками все йде трохи простіше, тоді як кілька опухлі зовнішні статеві органи дівчинки дуже просто прийняти за хлопчика.
Якщо лікар припускає, що у вас дівчинка, попросіть його зробити «фото» в такій проекції. Якщо розташування плода дозволить це зробити, то сумнівів буде менше.
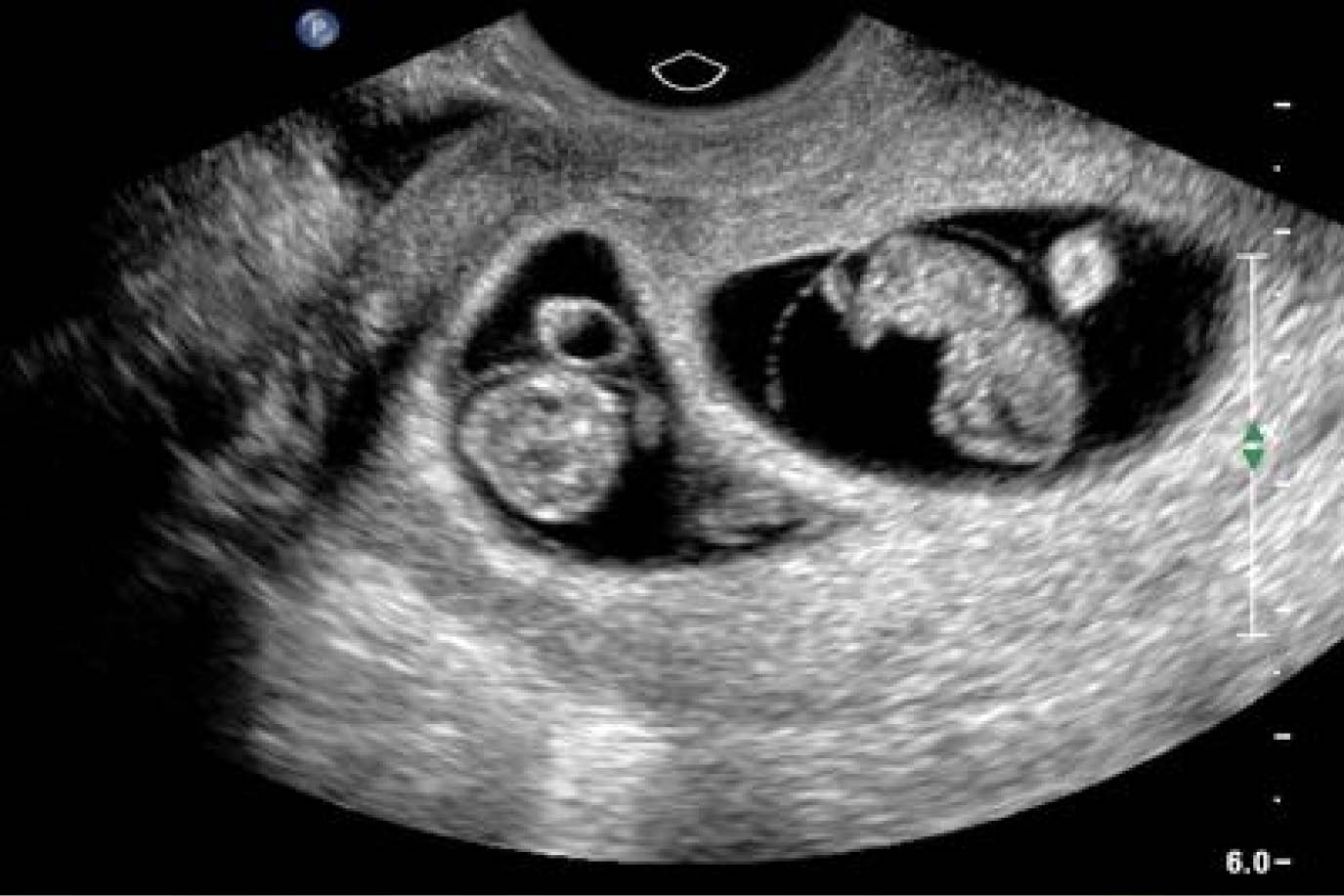
- Двійня. На знімку УЗД двійні один малюк завжди проглядається краще іншого. Нечасто, але і таке не виключено, що один малюк ховається за іншого, і доктор помилково може укласти, що жінка виношує тільки один плід. Уважне вивчення серцевих скорочень повинно підказати, що стукають два сердечка. А наступні ультразвукові дослідження показують підрослих двійнят або близнюків вже напевно.
Про те, що представляє з себе УЗД на 12 тижні вагітності, ви дізнаєтесь із наступного відео.