Вагітність підходить до кінця. Залишилися останні місяці, і майбутня мама вже з нетерпінням чекає зустрічі зі своїм малюком. Саме на цей непростий період припадає останній пренатальний скринінг. Багато хто заздалегідь хочуть дізнатися, що криється за цим поняттям і які результати може дати.
Що це таке?
Третій скринінг завершує дородові комплексні дослідження, спрямовані на виявлення можливих підвищених ризиків появи на світ малюка з аномаліями розвитку. Скрининги проводяться за рекомендацією Моз всім вагітним жінкам.
Перше обстеження призначається на термін 10-13 тижнів і вважається найбільш інформативним, в нього входить УЗД плоду і лабораторне дослідження крові мами («подвійний тест»). Другий проводиться з 16 по 20 тиждень і передбачає лабораторну діагностику («потрійний тест») і ультразвукове сканування. Заключний третій скринінг є підсумковим, він з'єднує в собі глибокий інтегральний аналіз результатів першого і другого обстеження та доповнює картину власними даними.
Першочергове завдання допологової скринінгового дослідження полягає в обчисленні ймовірності появи на світ малюка з грубими хромосомними аномаліями. Оцінюються маркери і схильність жінки до таких генетичних патологій, як синдром Дауна, синдром Едвардса, хвороба Тернера, синдром Патау, виявляються можливі дефекти нервової трубки. Всі ці аномалії вважаються невиліковними, багато з них — летальны.
У другу чергу, скринінгове дослідження дозволяє встановити, як протікає внутрішньоутробна життя маленької людини: чи вистачає йому живлення і кисню, немає перешкод для його нормального здорового розвитку.
Третій скринінг вважається особливим, адже крім можливих патологій розвитку малюка з його допомогою можна встановити деякі ускладнення вагітності, які можуть перешкодити нормальним природним пологам. Останнє дослідження необхідно ще й для того, щоб правильно вибрати тактику пологів, а також уточнити їх терміни.
Терміни проведення
Третє дослідження призначається на період з 30 по 36 тиждень вагітності. Найбільш часто акушери-гінекологи намагаються відправити вагітну на обстеження на термін з 32 по 34 тиждень. Це час негласно вважається найбільш підходящим. Терміни обумовлені особливостями протікання вагітності і розвитком малюків.
Саме після тридцятого тижня, коли вага плоду суттєво збільшується, а місця в матці для кульбітів та інших рухів залишається небагато, різко збільшується ризик порушення матково-плацентарного кровообігу. Сама плацента починає «старіти» також після 30 тижня, і від темпів її старіння буде прямо залежати благополуччя дитини.
Третій триместр — вдалий час, щоб оцінити стан серця і судин малюка, визначити ступінь його зрілості легенів, готовності головного мозку «взяти контроль і управління на себе». Якщо в процесі проходження попередніх скринінгових досліджень були виявлені якісь відхилення, зараз саме час, щоб оцінити динаміку.
Якщо у малюка були виявлені вади розвитку внутрішніх органів, саме третій скринінг, проведений на апараті експертного рівня, допоможе дитячим лікарям-неонатологам прийняти рішення про те, як надати дитині допомогу відразу після появи на світ.
Які дослідження мають відбутися?
На відміну від перших двох досліджень, які проводилися в першому і другому триместрах, третій скринінг не передбачає обов'язкового переліку діагностичних заходів. Що саме увійде в скринінгове обстеження даної конкретної жінки, вирішує її лікуючий акушер-гінеколог.
Це рішення ґрунтується на анамнезі жінки, на ризиках, розрахованих в попередні періоди, на її самопочутті і особливості протікання вагітності. Всім майбутнім мамам в ході третього скринінгового дослідження в обов'язковому порядку показані тільки два дослідження — УЗД і КТГ.
Інші рекомендуються і призначаються по ситуації.
Доплерографія
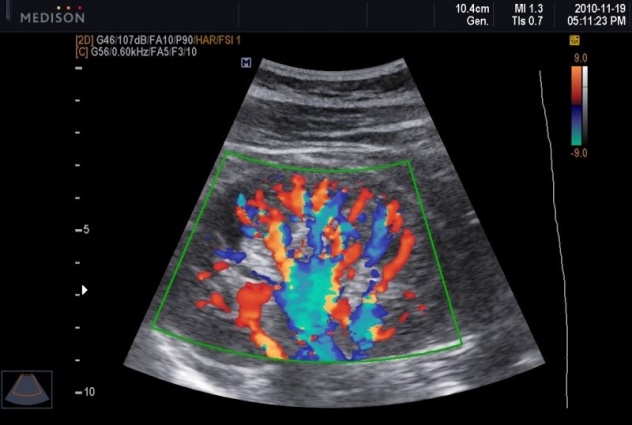
Цей вид діагностики медики сьогодні настійно рекомендують кожної вагітної, адже для проходження його не потрібно окремого відвідування жіночої консультації, дослідження доплером може бути проведене безпосередньо під час ультразвукового сканування. Принцип, який лежить в основі методу, ідентичний ультразвукового сканування.
Тільки на моніторі при проведенні процедури жінка буде бачити свого малюка, а кілька різнокольорових пульсуючих смужок: пофарбовані в різні кольори судини, швидкість кровотоку по яких різна.
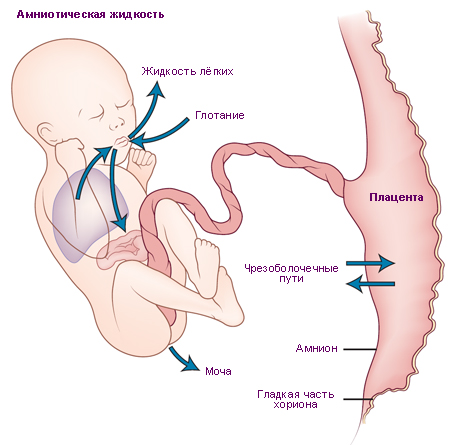
Цей метод дозволяє уточнити, наскільки добре дитина забезпечується живильними речовинами і материнською кров'ю, збагаченої киснем, немає проблем з віддачею матері дитячої крові з продуктами метаболізму, які підлягають виведенню. Доплером досліджують плаценту, пуповину, всі три судини пуповини (у нормі вона має саме 3 судини).
Якщо у лікаря є підозра на гіпоксію плода або фетоплацентарную недостатність, то УЗДГ може бути проведено і раніше, починаючи з 20 тижня вагітності, але її інформативність вище саме в період з 32 по 36 тиждень, коли плацента працює на межі своїх можливостей.
До складу третього скринінгу УЗДГ, і, можливо, навіть не один раз, обов'язково включають жінкам з ознаками гестозу, з набряками й підвищеним артеріальним тиском, резус-негативним жінкам, виношує резус-позитивної дитини, особливо, якщо аналізи крові показують, що почався резус-конфлікт, жінкам, у яких у попередніх дослідженнях було виявлено аномалії розвитку пуповини або плаценти.
Метод дає чітке уявлення про те, як працюють судини і серце малюка, як функціонує його мозкова артерія.
Дуже важливим це обстеження вважається для жінок, які виношують двійню або трійню, адже при багатоплідній вагітності кровотік у кожного плоду свій, та не кожному з малюків однаковою мірою дістається найкраще — корисні речовини, вітаміни, багато кисню.
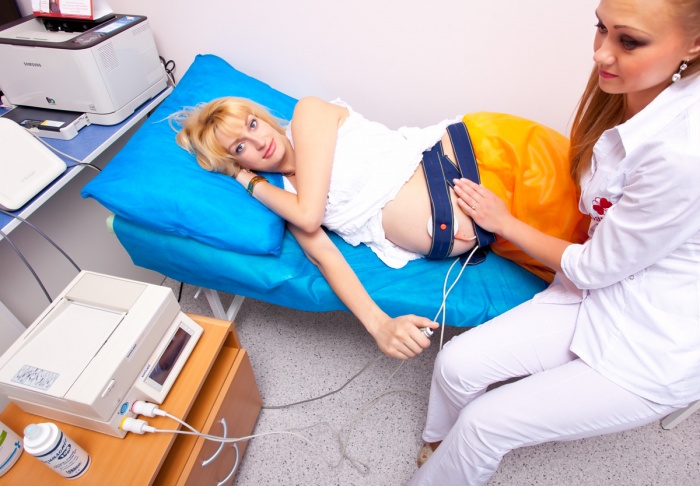
Кардіотокографія
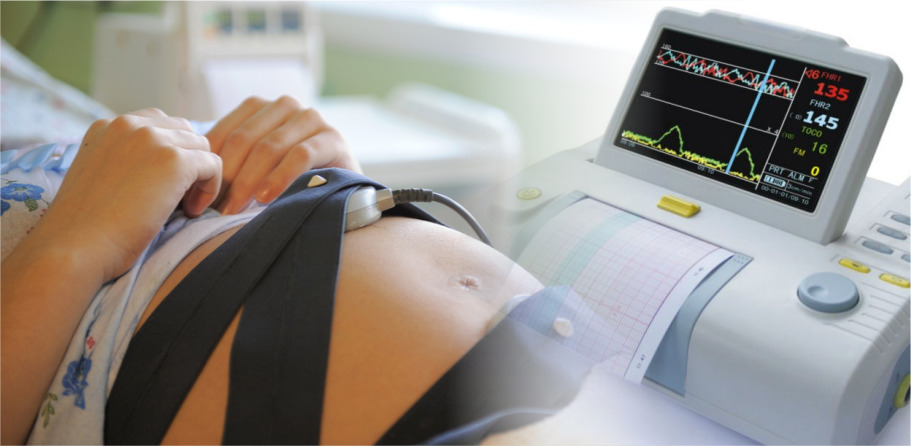
Це дуже простий і доступний метод, і призначається він також всім вагітним хоча б 3 рази в третьому триместрі, а жінкам з групи ризику — при кожному відвідуванні акушера-гінеколога. Сьогодні у жіночих консультаціях апарати КТГ встановлюються прямо в кабінетах, де відбувається прийом, і спеціально вирушати кудись на обстеження жінки немає необхідності. Суть методу полягає в реєстрації ворушінь плоду, частоти його серцевих скорочень і скорочень стінок матки, які вимірюються спеціальними датчиками.
Їх кріплять на живіт вагітної в районі передбачуваного знаходження грудної клітини малюка. Процедура триває від півгодини до 2 годин. Все залежить від того, наскільки швидко малюк продемонструє свої «здібності». Якщо дитина в момент проходження КТГ спить, то інформації для комп'ютерної програми буде замало, і вона запропонує продовжити вимірювання.
Показники реєструються на моніторі комп'ютера, і програма сама виводить дані про стан плода, виражені в кількості балів. КТГ дає досить чітке уявлення про те, як почуває себе дитина в материнській утробі.
Найбільш необхідно таке обстеження жінкам з резус-конфліктом, гестозом, маловодием або многоводием, вагітних, які страждають гіпертензією, при загрозі передчасних пологів.
Цей метод згодом буде застосовуватися і в пологовому будинку, адже процес природних пологів, навіть якщо вони протікають без ускладнень, контролюється апаратом КТГ кожні 3 години, щоб лікарі могли дізнатися, як почувається дитина в процесі народження, чи немає у нього гострої гіпоксії, яка може призвести до незворотних змін у центральній нервовій системі.
УЗД
Ультразвукове дослідження в рамках третього скринінгу проводять абдомінальної — через передню черевну стінку. Матка велика кількість вод робить візуалізацію чіткою. На скануванні оцінюють фетометріческіе параметри крихти — довжину кісток, розміри головки, грудної клітини, окружність живота. Лікар уважно оглядає внутрішні органи дитини.
Вони повністю сформовані і функціонують. Оцінюється ступінь зрілості, товщина і розташування плаценти, стан шийки матки.
Для дослідження цервікального каналу, якщо є загроза передчасних пологів, може бути використаний внутрішній спосіб, коли датчик розміщується вагінально.
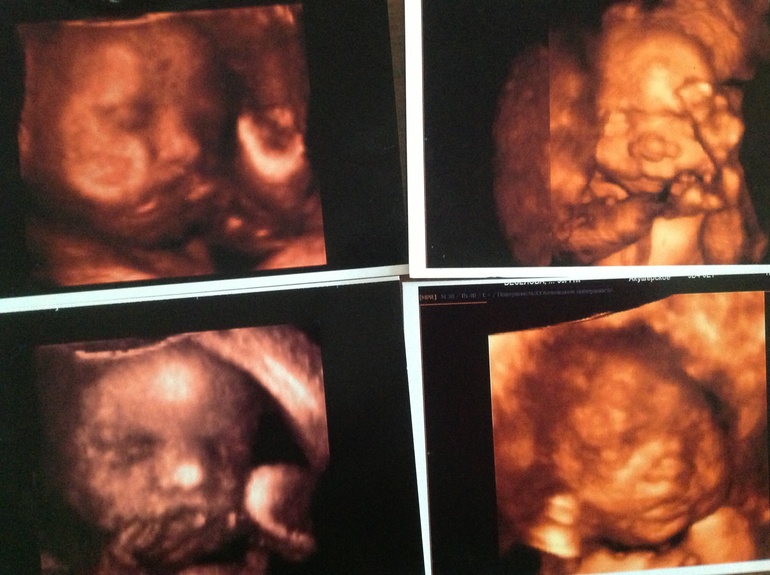
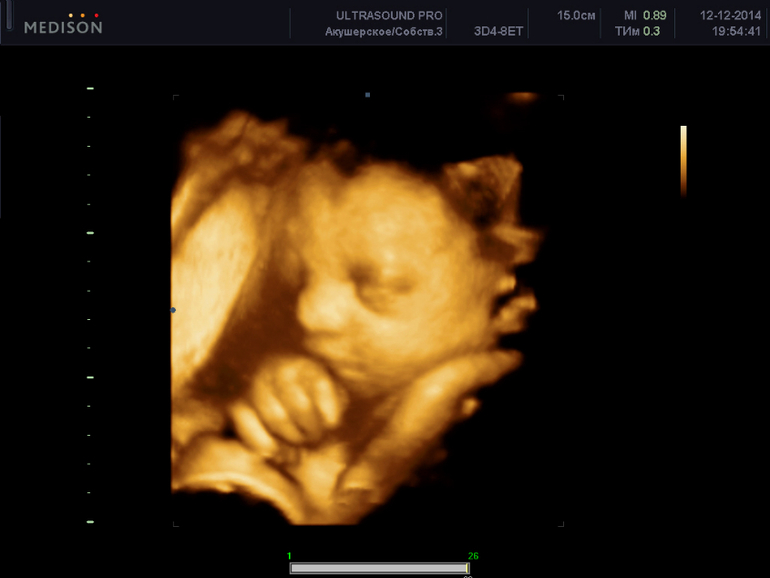
3D-УЗД в 30-36 тижнів дозволяє розгледіти малюка в найдрібніших подробицях. Він виглядає майже так, яким постане після свого народження. Знімки, зроблені на такому УЗД, можуть прикрасити собою сімейний альбом. А ось з'ясувати стать дитини в ході третього скринінгу досить складно. Якщо раніше з якихось причин не вдалося визначити статеву приналежність малюка, то зараз не найкращий час для цього. Дитина занадто великий, він вже компактно «згорнувся» в маткової порожнини, підібгав ніжки при головному передлежанні або сидить на попі при тазовому.
У будь-якому випадку статеві органи прикриті ніжками, ручками, петлі пуповини, та розглянути їх буває неможливо. Саме положення дитини в матці в ході цього скринінгу є важливою інформацією, яка потрібна для вибору способу розродження. Звичайно, у дитини ще є в запасі кілька тижнів, щоб прийняти правильне положення. Але якщо він не скористається цією можливістю, лікарі можуть прийняти рішення про проведення кесаревого розтину на терміні 38-39 тижнів.
Біохімічний аналіз крові
Здавати кров при третьому скринінгу потрібно не всім. Зазвичай напрямок в процедурний кабінет у 32-34 тижні вагітності виходять жінки, які мали високі ризики генетичних патологій у першому і другому триместрі за результатами скринінгів. Кров можуть порекомендувати здати і жінкам, у яких результати попередніх досліджень перебували в нормі, але останнє УЗД виявило аномалії розвитку плода, вади розвитку.
Біохімічний аналіз виявляє концентрацію в крові вагітної ХГЛ, АФП, плазмового білка РАРР-А. Якщо проводиться «четверний тест», то до перерахованих речовин буде додано визначення концентрації плацентарного лактогену.
Підготовка та порядок проведення
Особливої підготовки третій плановий скринінг від жінки не вимагає. Вирушаючи на ультразвукове дослідження, не треба пити велику кількість рідини, щоб наповнити сечовий міхур, адже обсяг вод вже і без того великий для того, щоб забезпечити чітку картинку на моніторі сканера. Оголошувати війну кишкових газів, які можуть здавити органи малого тазу, теж більше немає потреби, адже матка дуже велика і вплинути на її становище кишечник ніяк не може.
Єдине, що варто передбачити, вирушаючи на УЗД і доплерографическое дослідження – запасна серветка або невеликий рушник, щоб витерти живіт від гелю після проведення діагностики.
Перед КТГ краще всього з'їсти невелику шоколадку. Солодке, потрапивши в амніотичну рідину, додасть їй приємний смак, дитина не буде спати, а почне проявляти активність і навіть гикати, що дозволить програмі швидше скласти графік рухів малюка і його серцебиття в стані активності.
З цією ж метою перед тим, як зайти в кабінет, де належить проходження КТГ, варто трохи погуляти на вулиці, пройтися по коридору лікарні, глибоко подихати, щоб малюк отримав більше кисню і вів себе активніше.
Якщо призначено біохімічне дослідження крові (це буває не так часто, але все-таки і таке не виключено), вимоги ті ж, що і в попередні скринінгові дослідження. Прийти в процедурний кабінет, де проводиться забір крові, потрібно натщесерце, за пару днів до здачі аналізу не варто вживати в їжу жирні, смажені, копчені і мариновані продукти, а також велика кількість солодкого. Останній прийом їжі перед відвідуванням медичного закладу повинен відбутися не пізніше, ніж за 6 годин.
У день здачі крові коштує обов'язково виміряти температуру, адже підвищена температура може спотворити біохімічні показники крові. Якщо є ознаки застуди, захворювання, обов'язково потрібно повідомити про це лікаря. У деяких випадках хворим вагітним або майбутнім мамам, пережив нервове потрясіння або брали якісь медикаменти напередодні діагностики, аналіз не роблять.
Розшифровка — середньостатистичні норми
Хоч кожен з методів має свої результати, оцінюють їх, як і при попередніх скринінгових дослідженнях, тільки вкупі.
УЗД
На УЗД-сканування параметри побаченого заносяться в окрему форму – протокол скринінгу третього триместру. Основні скорочення в цьому документі розшифровуються так:
- БПР — бипариентальный розмір голови;
- ЛЗР — лобно-потиличний розмір голови;
- ОГ — окружність голівки;
- ОЖ — окружність животика;
- ДБК — довжина стегнової кістки;
- ДКГ — довжина кісток гомілки;
- ДПК — довжина плечової кістки;
- ДКП — довжина кісток передпліччя.
Фетометрия малюка — третій скринінг. Нижче наведена таблиця, всі розміри вказані в міліметрах:
Якщо у дитини все в порядку з внутрішніми органами, а доктор оглядає серце, легені, шлунок і кишечник, нирки і сечовий міхур, то в протоколі зазначається – «норма» або «оглянуто». «Дитяче місце» при нормальній вагітності без ускладнень до 35 тижня має зрілість -1, потім вона здобуває другу ступінь. Нормальне розташування плаценти в цей період відіграє найважливішу роль для винесення вердикту про можливість проведення самостійних природних пологів. Плацента та амніотична рідина — середні нормальні показники, нижче наведена таблиця:
Термін гестації, повні тижні | ИАЖ -індекс амніотичної рідини, мм | Товщина плаценти, мм |
30 | 145 | 30,48 |
31 | 144 | 31,33 |
32 | 144 | 32,18 |
33 | 143 | 33,04 |
34 | 142 | 33,89 |
35 | 140 | 34,74 |
36 | 138 | 35,59 |
Таблиця зростання і передбачуваного ваги плоду (середні значення) виглядає наступним чином:
Акушерський термін, нед | Можливий вага, гр | Зріст, см |
30 | 1500-1650 | 40-42 |
31 | 1650 – 1800 | 41 - 43 |
32 | 1800 – 1950 | 42-43,5 |
33 | 1950 -2100 | 43 - 44,5 |
34 | 2100 -2300 | 44,5 — 45,5 |
35 | 2300 – 2500 | 45 — 46,5 |
36 | 2500 – 2650 | 46 – 48 |
Відхилення від норми по УЗД
Невеликі розбіжності між середніми нормами, вказаними в таблицях і фактичними показниками у жінки, не повинні викликати побоювань. У третьому триместрі дітки ростуть з різною швидкістю, вони вже мають індивідуальну зовнішність, а тому голова, ноги, руки, живіт у однієї дитини можуть бути більшим, ніж в іншого.
Небезпечним з точки зору можливого неблагополуччя малюка вважається відставання або випередження середніх статистичних значень більше, ніж на 14 днів.
Зменшення розмірів по фетометрії на таке ж значення побічно вказує на відставання в рості і розвитку дитини, можливе стані гіпоксії, резус-конфлікту. У деяких випадках необхідна госпіталізація або проведення операції кесаревого розтину раніше терміну, якщо стан визнане загрозливим для життя карапуза.
Після третього УЗД в стаціонар під спостереження до самих пологів відправляють вагітних з низькою плацентацией і передлежанням цього тимчасового допоміжного органу, з передчасним потовщенням і старінням плацентарних структур, і вагітні дами з вираженим многоводием або маловодием.
КТГ
Показники розцінюються за такими нормами:
Стан дитини | ПСП (показник стану плода) | ЧСС частота серцевих скорочень (уд. в хв) |
Дитина в порядку (норма) | До 0,8 | 119-160 — у спокої 130-190 — при русі |
Можливі деякі порушення | Від 1,05 до 2,0 | 100-119 або від 160 і вище |
Стан дитини важкий, можлива загроза життю | Від 2,01 до 3,0 | 100 і менше або 180 і вище |
ПСП — показник стану плода — головний резюмирующий пункт всього дослідження. Його програма підраховує на підставі даних, отриманих за час проходження діагностики. Перевищення нормального значення ПСП (до 0,8) — підстава для проведення повторного КТГ, можливо, в іншому положенні тіла (якщо жінка сиділа, потрібно лягти). Якщо негативний результат повторюється, то вагітну госпіталізують і вже в стаціонарі проводять додаткові дослідження і приймають рішення про вибір подальшої тактики дій.
Доплерографическлое дослідження (УЗДГ)
Показники:
| Акушерський термін, нед | Індекс резистентності судин | Пульсаційний індекс |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
Біохімічні дослідження (30-34 тиждень)
Покаатели наступні:
Вміст ХГЛ | Зміст РАРР-А | Вміст АФП | Зміст лактогену (ПЛ) |
2700-78100 | 0,5 — 2,0 Мом, при двійні – до 3,5 МоМ | 100-250 Од/мл | 3 — 12 мг/л |
Будь-які відхилення від норми у лабораторних аналізах при вагітності можуть багато розповісти досвідченому лікареві, тому не варто намагатися розшифровувати результати самостійно. У третьому скринінгу кількісним показником гормонів і білків не надається такого великого значення, як при першому і другому скринінзі, а тому і діапазон норм, представлених в таблиці, так широкий.
Тільки комплексна оцінка результатів усіх видів діагностики, доповнена лабораторною картиною, може допомогти докторові знайти справжні причини того чи іншого відхилення або патологічного стану.
Можливі проблеми
Після проходження третього скринінгу і перед цією важливою справою у жінок виникає чимало питань про те, які проблеми можуть вказувати результати останньої діагностичної кампанії. Найбільш поширеними і серйозними є такі стани і ознаки:
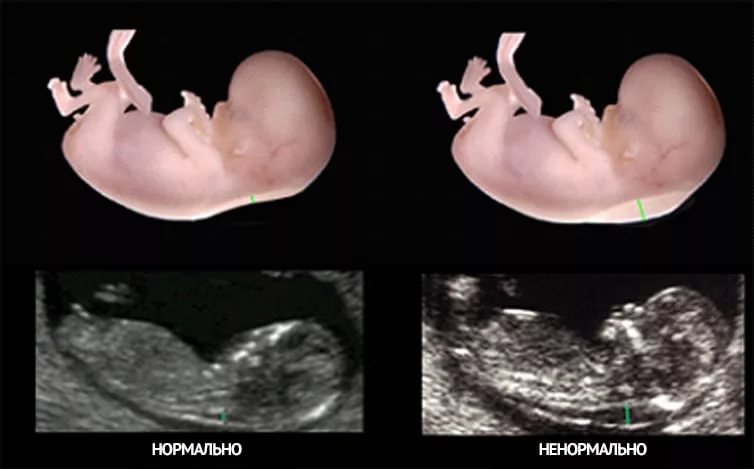
- Резус-конфлікт — можуть бути збільшено обхват живота за фетометрії, якщо форма захворювання набрякла, істотне перевищення значень спостерігається і з іншими частинами тіла.
- Генетичні патології — на завершальній стадії вагітності більшість синдромів і аномалій у розвитку дитини вже добре видно на УЗД. Вони проявляють себе множинними вади розвитку, майже завжди — пороком серця, деформацією лицьових кісток, укороченням кісток стегна і гомілки.
- Гіпоксія плода — дозволяють встановити її УЗДГ та КТГ. Якщо дитина відчуває дефіцит кисню, все залежить від стадії кисневого голодування. Гіпоксія початковій стадії потребує медикаментозної підтримки карапуза, оскільки народжуватися дитині ще рано. Важка гіпоксія — показання для екстреного оперативного втручання – операції кесаревого розтину, щоб врятувати життя дитині.
- Низька плацентация. Коли «дитяче місце» розташоване низько, зростають ризики передчасних пологів. Майже завжди при проблемах з розташуванням плаценти в маткової порожнини на пізніх термінах лікарі прагнуть госпіталізувати вагітну, щоб вона і малюк могли перебувати під постійним наглядом спеціалістів.
- Внутрішньоутробна інфекція. Запідозрити її лікарі можуть за увеличившемуся кількості амніотичної рідини. Якщо на минулому скринінгу індекс був цілком нормальним, а на третьому УЗД показує багатоводдя, пацієнтку госпіталізують, щоб з'ясувати тип внутрішньоутробної інфекції і прийняти рішення про те, як допомогти малюкові.
Точність досліджень
Скринінг сам по собі не є точним діагностичним заходом, за результатами якого майбутньої матері або її дитині будуть поставлені якісь беззаперечні діагнози. Скринінг лише прогнозує і показує можливі ризики, і навіть при високих ризиках народити хворого малюка, дитина може з'явитися на світ цілком здоровою. Судіть самі, високий ризик хвороби Тернера 1: 100 означає, що з таким синдромом на світ з'явиться лише один з сотні малюків з таким же точно ризиком. 99 інших народжуються здоровими, незважаючи на тривожні прогнози.
Точність УЗД в третьому триместрі висока — близько 90%. Патології, якщо вони є, доктор цілком зможе побачити. Зменшується точність тільки при огляді двійнят або трійнят — не завжди є можливість розглянути усі частини тіла кожного окремого малюка.
В цілому, третій скринінг дається жінкам легше і простіше двох попередніх, якщо вірити відгукам, то нервів вагітні при обстеженні витрачають менше, і негативні результати останнє дослідження дає значно рідше.